Поєднання опіоїдів та бензодіазепінів: вплив на смертність та важкі несприятливі респіраторні явища
Мартін Бун 1, Евеліна ван Дорп 1, Сюзанна Броенс 2, Френк Овердик 3
Внески: (I) Концепція та дизайн: Усі автори; (II) Адміністративна підтримка: відсутні; (III) Надання навчальних матеріалів або пацієнтів: Усі автори; (IV) Збір та збір даних: Усі автори; (V) Аналіз та інтерпретація даних: Усі автори; (VI) Написання рукописів: Усі автори; (VII) Остаточне затвердження рукопису: Усі автори.
Анотація: Опіоїди та бензодіазепіни все частіше застосовуються окремо або в комбінації. Однак спільне використання цих засобів збільшує ризик потенційно летальної депресії дихання. Цей огляд узагальнює поточні дані про наслідки спільного вживання опіоїдів та бензодіазепінів на смертність та важкі побічні явища з боку дихальних шляхів. Результати 29 включених рукописів показали, що одночасне вживання опіоїдів та бензодіазепінів збільшує ризик таких наслідків у більшості клінічних та неклінічних ситуацій. Однак ризик шкоди та користі комбінації лікарських засобів суттєво корелює з його контекстом, і бувають ситуації, наприклад, в умовах хоспісу, коли користь може перевищувати ризик.
Ключові слова: Опіоїди; бензодіазепіни; смертність
Надіслано 29 листопада 2019 р. Прийнято до публікації 30 грудня 2019 р.
Вступ
Методи
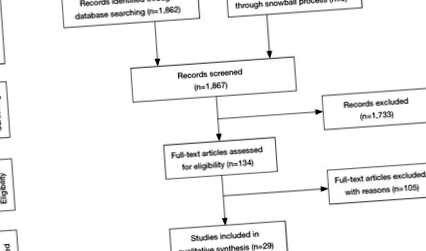
Метою цього огляду була оцінка та узагальнення поточних клінічних доказів спільного застосування опіоїдів та бензодіазепінів щодо смертності та несприятливих наслідків дихання. Вторинними цілями було оцінити, чи будуть результати такої практики відрізнятися в різних клінічних та неклінічних умовах. З цією метою було створено пошуковий запит із використанням таких термінів Mesh: «Анальгетики, опіоїди», «Снодійні та седативні засоби», «Бензодіазепін», «Смертність», «Апное», «Дихальна недостатність» та «Серцева зупинка». За цим запитом було здійснено пошук у базі даних PubMed 11 жовтня 2019 року без обмеження діапазону дат.
Заголовок та тези були перевірені для включення до огляду. Лише оригінальні дослідницькі рукописи, написані англійською мовою, які досліджували взаємодію між опіоїдами та бензодіазепінами щодо основних побічних явищ, включаючи смерть та (кардіо-) зупинку легенів, мали право на участь. Ми вирішили зосередитись на рукописах, які головним чином повідомляли про взаємодію опіоїдів та бензодіазепінів, оскільки ця взаємодія є найбільш поширеною та клінічно значущою взаємодією. Взаємодія опіоїдів та інших класів седативних препаратів не проводилась спеціально, але результати рукописів, які повідомляли про ці взаємодії, відображаються для включених рукописів. Тези рефератів незалежно відбирали MB, FJO та ED; суперечності вирішувались консенсусом. Був отриманий повний текст прийнятних статей, і включені рукописи були відсортовані на основі клінічних умов: “зловживання та залежність”; “Паліативна охорона здоров’я”; “Стаціонарне медичне обслуговування”; “Амбулаторна охорона здоров’я”.
Спільний аналіз даних
Для кількісної оцінки ризику смертності ми провели аналіз комбінованих даних, коли вони є та, якщо це доречно. Ці аналізи проводились із використанням статистичного пакету R (версія 3.5.0) з пакетом metafor (9,10). Дані аналізували за допомогою моделей випадкових ефектів, припускаючи два джерела дисперсії, помилку в межах дослідження та помилку між дослідженнями. Були проведені окремі аналізи щодо коефіцієнтів ризику та коефіцієнтів ризику захворюваності. Неоднорідність оцінювали шляхом вимірювання ступеня невідповідності результатів досліджень (I 2).
Результати
Зловживання та залежність
Конкретна підгрупа в цьому розділі складається з пацієнтів, які перебувають на опіоїдної замісної терапії бупренорфіном або метадоном (12,18,19,22). Дані цих досліджень вказують на те, що бензодіазепіни беруть участь у значній частині летальних випадків у цій підгрупі. Цікаво, що пацієнти, які отримують замісну терапію метадоном, можуть мати більш високий ризик смертності та тяжких побічних респіраторних явищ при одночасному застосуванні бензодіазепінів, ніж пацієнти, які отримують замісну терапію бупренорфіном (12,19).
Нарешті, рукописи, які повідомляють про вплив комбінації опіоїдів з іншими активними речовинами ЦНС, демонструють підвищений ризик смертності, хоча ризики суттєво різняться між рукописами та комбінацією препаратів (12,13,15-18,20,23).
На закінчення випливає, що одночасне вживання бензодіазепінів або інших активних препаратів, що діють на ЦНС, активними зловживаючими опіоїдами та тими, хто перебуває на опіоїдно-замісній терапії, суттєво збільшує ризик смертності.
Паліативна охорона здоров’я
Було виявлено один рукопис, який повідомляв про використання опіоїдів у поєднанні з бензодіазепінами або антипсихотиками, такими як галоперидол, у невиліковно хворих пацієнтів, які потрапили до служби хоспісу (24). Це дослідження показало, що виживання у невиліковно хворих пацієнтів не зменшувалось при одночасному застосуванні опіоїду з бензодіазепіном або антипсихотиком. Насправді шанс вижити довше в цій ситуації був вищим у пацієнтів, які застосовували всі три класи ліків. Крім того, нічний відсоток смерті не збільшувався у пацієнтів, які приймали комбінацію препаратів. Нарешті, було встановлено, що пацієнти, які отримували дози опіоїдів понад 300 мг еквівалентів перорального морфіну, виживали довше порівняно з пацієнтами, які отримували менші дози. На закінчення дані одного дослідження свідчать про те, що одночасне вживання опіоїдів з бензодіазепінами або антипсихотиками в умовах хоспісу може бути безпечним. Для підтвердження цих результатів необхідні додаткові дослідження.
Стаціонарне медичне обслуговування
Під час пошуку було отримано три рукописи, які повідомляли про вплив використання опіоїдів та седативних препаратів у госпіталізованих пацієнтів (25–27). Дослідження Овердика та співавт. та Ізраїльтян та ін. ретроспективно дослідили внутрішньолікарняну або зупинку дихання (CPRA) в хірургічних та медичних відділеннях, проаналізувавши понад 21 мільйон стаціонарних записів про виписку, доступні з бази даних Premier у період з 2008 по 2013 рік. 26,27). Sigurdsson та ін. досліджував вплив передопераційного вживання опіоїдів та/або бензодіазепінів на післяопераційну смертність та стійке вживання опіоїдів після операції. Це дослідження показало, що одноразові рецепти опіоїдів або бензодіазепінів, подані протягом 6 місяців до операції, не збільшують ризик смертності, тоді як комбінований рецепт асоціюється з підвищеним ризиком як для короткочасних (2 = 98%, так і для загальної IRR 2,94 (1,18–7,29). ); I 2 = 94%; див. Частину B на малюнку 3 та частину B на рисунку 4]. Ці результати відповідають загальній картині даних; однак неоднорідність була великою, а об'єднане відношення небезпеки не досягло статистичної значущості Крім того, ризик інших серйозних несприятливих наслідків також був збільшений у пацієнтів, які отримували опіоїди та бензодіазепіни.
Одне дослідження повідомляло про використання тривалої опіоїдної терапії при хронічному болі, включеному в дослідження когортного старіння ветеранів (34). Це дослідження виявило підвищений ризик смертності для співучасників, але захисний ефект при використанні в психотерапевтичних втручаннях. У американських ветеранів із посттравматичним стресовим розладом опіоїди та бензодіазепіни підвищували ризик смерті в порівнянні з одиничними наркотиками та не споживачами (28). Нарешті, в одному рукописі було проведено оцінку використання опіоїдів та бензодіазепінів у пацієнтів з обструктивною хворобою легенів кінцевої стадії при кисневій терапії (39). Як дози опіоїдів, так і бензодіазепіни залежно збільшують ризик смертності, застосовуючи їх окремо або в комбінації. Однак низькі дози будь-якого з препаратів як окремо, так і комбінованих для полегшення задишки здавалися безпечними.
На закінчення дані цієї категорії дозволяють припустити, що спільне вживання опіоїдів та бензодіазепінів збільшує ризик смертності серед різних субпопуляцій.
Обговорення
Цей рукопис розглянув наслідки одночасного вживання опіоїдів та бензодіазепінів та виявив, що в більшості ситуацій ця комбінація призводить до підвищеного ризику смерті або серйозної шкоди. Більшість рукописів повідомляють про взаємодію з наркотиками у пацієнтів, які страждають від зловживання та залежності, та про амбулаторні медичні послуги. Для цих параметрів ми змогли провести об’єднаний аналіз відповідних даних 10 досліджень, щоб забезпечити кількісну оцінку підвищеного ризику смертності (11,12,18,22,28,29,33,34,36,37). Ці аналізи показали значний вплив комбінованого вживання опіоїдів бензодіазепіну на смертність. Однак у термінальних пацієнтів не виявлено негативних наслідків комбінації (24). Перш ніж ми окремо обговоримо кожну категорію, ми спочатку обговоримо основні дії опіоїдів та бензодіазепінів на центральну нервову систему.
Отже, очевидно, що опіоїди та бензодіазепіни негативно впливають на дихання. Дійсно, як дослідження на тваринах, так і на людях показали, що поєднання опіоїдів з бензодіазепінами призводить до більшої гіпоксії та гіперкапнії у порівнянні з одноразовим застосуванням цих засобів (44-47). Оскільки ми передбачали, що ризик та користь комбінованого опіоїдно-седативного лікування будуть залежати від клінічного випадку, прийнятні рукописи класифікувались наступним чином: зловживання та доповнення, паліативна допомога, стаціонарні та амбулаторні умови.
Зловживання та доповнення
Особливої уваги заслуговує поєднання бензодіазепінів з бупренорфіном або метадоном. Хоча бупренорфін відомий своїм потолочним впливом на пригнічення дихання, цей ефект спостерігається лише без одночасного застосування інших засобів, що пригнічують центральну нервову систему (51). Дійсно, посмертні дані від Hakkinen et al. показують, що бензодіазепіни та алкоголь були виявлені у 82 та 58% померлих осіб, які застосовували бупренорфін (21). Тим не менше, є вказівки на те, що ризик летальних несприятливих явищ, спричинених одночасним (неправильним) вживанням, нижчий із бупренорфіном порівняно з метадоном (12,19). Це спостереження вимагає подальших досліджень, оскільки вибір між бупренорфіном та метадоном може мати значні наслідки для ризику несприятливих подій.
Паліативна охорона здоров’я
В одному рукописі повідомляється про вплив спільного вживання опіоїдів, бензодіазепінів та антипсихотиків в умовах хоспісу (24). У цьому дослідженні спільне використання опіоїдів з бензодіазепінами та антипсихотиками, як видається, не негативно впливає на час виживання та не збільшує ризик нічної смерті. Відомо, що лише опіоїди та бензодіазепіни суттєво не порушують функції дихання та не впливають на час виживання у невиліковно хворих пацієнтів (52–54). Це узгоджується з Clemens et al., Які показали, що у невиліковно хворих пацієнтів, які страждають від тривоги та задишки, комбінація лоразепаму та морфіну була одночасно ефективною та безпечною. Середнє насичення киснем суттєво не змінювалось після початку терапії, тоді як задишка та частота дихання помітно зменшувались (55). Хоча ці дослідники не вивчали тривалість виживання, дані нашого огляду підтверджують ці висновки та вказують на те, що спільне використання цих засобів може бути безпечним у цій популяції.
Контрінтуїтивно, дані від Golčić et al. також показують, що пацієнти, які отримували опіоїдну терапію високими дозами, виживали довше порівняно з пацієнтами, які отримували менші дози (24). Застереження тут полягає в тому, що пацієнти, які отримували більше 300 оральних еквівалентів морфіну (ОМЕ) на день, були в середньому молодшими. Тим не менше, тенденція вказує в одному напрямку, якщо дивитись на всі діапазони доз; навіть у нижчих діапазонах доз, у яких вік не так сильно відрізнявся, спостерігалося дозозалежне зниження коефіцієнта небезпеки, хоча і не статистично значуще. Ми припускаємо, що високі рівні болю, які часто зустрічаються у невиліковно хворих пацієнтів, вимагають вищих доз опіоїдів для досягнення оптимального балансу ноцицепція-анти-ноцицепція (тобто біль - знеболюючий).
Стаціонарне медичне обслуговування
Дані нашого огляду показують, що одночасне застосування опіоїдів бензодіазепінів у госпіталізованих пацієнтів збільшує ризик розвитку побічних явищ як у хірургічному, так і в медичному відділеннях (25-27). Ці результати додаються до результатів недавнього метааналізу, який досліджував фактори ризику, пов'язані з опіоїдною депресією дихання (OIRD) після операції (56). Було встановлено, що одночасне призначення седативних препаратів було у 56% пацієнтів з OIRD. Крім того, виявилося, що OIRD виникає найчастіше в перші 24 години після операції, і що пацієнти із супутніми серцевими захворюваннями, захворюваннями легенів та порушенням дихання уві сні мають найбільший ризик (56). Ці висновки багато в чому відповідають даним цього огляду. Очевидно, розпізнавання пацієнтів, яким загрожує респіраторне ускладнення, є важливим для оптимізації післяопераційної допомоги з метою мінімізації несприятливих явищ. Результати цього огляду та мета-аналізу свідчать про те, що у пацієнтів з високим ризиком слід уникати опіоїдів та седативних препаратів, коли це можливо. Якщо це неможливо уникнути, цим пацієнтам слід контролювати дихання електронним та постійним способом для раннього виявлення OIRD.
Амбулаторні установи охорони здоров’я
Наш огляд має кілька обмежень. По-перше, хоча ми виявили значну кількість рукописів, ми шукали лише в базі даних PubMed рукописи, написані англійською мовою, і, як такі, ми могли пропустити цінні рукописи. Більшість даних надходило з ретроспективних та посмертних досліджень, результати яких можуть бути збентежені невідомими змінними. Ми провели аналіз об’єднаних даних, коли вони доступні та окремо щодо коефіцієнтів ризику та коефіцієнтів ризику захворюваності. Оскільки до цих аналізів можна було включити лише десять досліджень та через високий ступінь неоднорідності, результати слід розглядати як орієнтовні, а не як абсолютні показники ризику смертності.
Ми зосередилися на взаємодії між опіоїдами та бензодіазепінами і не приділяли великої уваги іншим активним агентам ЦНС, таким як алкоголь та антидепресанти. Таким чином, наші висновки щодо взаємодії між опіоїдами та седативними препаратами, крім бензодіазепінів, є дослідницькими.
Нарешті, в цьому огляді основна увага приділялася впливу опіоїдів та бензодіазепінів на шкоду пацієнта (тобто смертність та важкі побічні явища з боку дихальних шляхів), і ми спеціально не розглядали переваги комбінації препаратів. Це важливо, оскільки шанс отримати користь від шансу нашкодити [тобто співвідношення ризик/користь або корисність, див. Огляд Van Dam et al. (61)] завжди слід враховувати при призначенні препарату або комбінації препаратів для пацієнта. Наш висновок полягає в тому, що корисність комбінації опіоїдів та бензодіазепінів є негативною (тобто шанс нашкодити більший, ніж шанс на користь) для більшості клінічних застосувань. Однак корисність критично залежить від клінічного контексту та дози та типу опіоїдів та седативних препаратів, і ми виявили можливу позитивну корисність у пацієнтів, які страждають на термінальну хворобу.
На закінчення, цей огляд вказує на те, що спільне використання опіоїдів з бензодіазепінами збільшує ризик серйозних несприятливих респіраторних явищ та ризик смертності в широкому діапазоні клінічних та неклінічних параметрів. Однак бувають ситуації, наприклад, в умовах хоспісу, коли користь може перевищувати ризик.
Подяка
Виноска
Провенанс та експертна оцінка: Ця стаття була замовлена запрошеним редактором (Меллар П. Девіс) для серії "Опіоїдна корисність інша половина еквіаналгезії", опублікованої в "Анналах паліативної медицини". Стаття надіслана на зовнішню експертну перевірку, організовану запрошеним редактором та редакцією.
Конфлікти інтересів: Серія «Опіоїдна утиліта - друга половина еквіаналгезії» була замовлена редакцією без будь-якого фінансування та спонсорської допомоги. Автори не мають заявляти про інші конфлікти інтересів.
Етична заява: Автори несуть відповідальність за всі аспекти роботи, забезпечуючи належне дослідження та вирішення питань, що стосуються точності або цілісності будь-якої частини роботи.
- Побічні ефекти галоперидолу загальні, важкі, тривалі
- Вплив добавки на гострі респіраторні інфекції - Повний текст
- Чай з кульбаби Путівник Користь для здоров’я, побічні ефекти та профіль смаку; Чайний бар Sencha
- Дати проти родзинок - користь для здоров’я, факти харчування, побічні ефекти
- CO Ципрофлоксацин - використання, побічні ефекти, взаємодії