Кишкова стома
Пітер К. Емб *
2 Відділ вісцеральної, малоінвазивної та онкологічної хірургії, лікарня Марієн, Дюссельдорф
Наджа Ребекка Курц *
1 * Спільні перші автори
3 Кафедра загальної та вісцеральної хірургії, кафедра хірургії II, Університетська лікарня Геліоса Вупперталь, Університет Віттена/Гердеке
Клавдія Нічке
4 Університетська лікарня Геліоса, Вупперталь, Університет Віттена/Гердеке
Сіад Ф. Оде
3 Кафедра загальної та вісцеральної хірургії, кафедра хірургії II, Університетська лікарня Геліоса Вупперталь, Університет Віттена/Гердеке
Габріела Меслейн
5 Центр спадкових пухлин шлунково-кишкового тракту, кафедра хірургії II, Університетська лікарня Геліоса Вупперталь, Університет Віттена/Гердеке
Губерт Циргібл
3 Кафедра загальної та вісцеральної хірургії, кафедра хірургії II, Університетська лікарня Геліоса Вупперталь, Університет Віттена/Гердеке
Анотація
Передумови
За оцінками, сьогодні в Німеччині проживає близько 100 000 носіїв стоми. Створення стоми являє собою важливу життєву подію, яка може бути пов'язана з погіршенням якості життя. Оптимальне створення стоми та правильний догляд за стомою є вирішальним фактором успіху лікування та якості життя пацієнтів.
Методи
Ця стаття заснована на відповідних публікаціях, отриманих шляхом вибіркового пошуку в PubMed, GoogleScholar та Scopus, а також на досвіді авторів.
Результати
Кишкові продихи можна створити, використовуючи тонку або товсту кишку. Понад 75% усіх продихів розміщуються як частина лікування колоректального раку. Повідомляється, що частота ускладнень, пов’язаних зі стомою, становить 10–70%. Роздратування шкіри, ерозія та виразки є найпоширенішими ранніми ускладненнями, із загальною частотою 25–34%, тоді як пролапс стоми є найпоширенішим пізнім ускладненням, із частотою 8–75%. Більшість ранніх ускладнень можна впоратись консервативно, тоді як більшість пізніх ускладнень вимагають хірургічного перегляду. У 19% випадків стома, яка спочатку планувалася тимчасовою, стає постійною. Невідповідне розташування стоми та неадекватний догляд за стомою є найпоширенішими причинами ранніх ускладнень. І хірургічні фактори, і фактори, пов'язані з пацієнтом, впливають на пізні ускладнення.
Висновок
Кожен крок від планування стоми до післяопераційного лікування повинен детально обговорюватися з пацієнтом. Передопераційне маркування має важливе значення для оптимальної ділянки стоми. Оптимальне ведення пацієнта із залученням медсестри стоматолога підвищує прийняття стоми, зменшує ускладнення, пов’язані зі стомою, і покращує якість життя носіїв стоми.
Термін "стома" походить від грецького "стома" (st? Μa) і означає "рот". У медицині стома/стома відноситься до хірургічно створеного отвору порожнистого органу на поверхні тіла для забезпечення виведення відходів. Ентеростомія - це хірургічно створений кишковий отвір. Навряд чи будь-яка статистика щодо ентеростомії доступна для Німеччини. Організація самодопомоги Deutsche ILCO e.V. за підрахунками, кількість німецьких жителів, що страждають, перевищує 100 000 (1). Німецькі хірурги щодня створюють і закривають кишкові стоми, тому фактичну кількість хворих стомою в будь-який момент складно визначити кількісно. Побудова кишкової стоми є важливою подією для будь-якого пацієнта, що потенційно може погіршити якість його життя. Незважаючи на досягнення медицини, кишкові стоми є неодмінним аспектом клінічної практики. Кожен крок, від показань до підготовки та хірургічного втручання до лікування стоми, повинен бути ретельно спланований у співпраці з кожним окремим пацієнтом.
Мета цієї статті - надати сучасний клінічний огляд кишкових стом. Деталі хірургічної техніки виходять за рамки цієї статті, тому не будуть обговорюватися. Так само ми не будемо детально розглядати економічні та медичні аспекти страхування стоми, особливо в позалікарняних умовах.
Цей огляд базується на вибірковому огляді опублікованої літератури та на власному клінічному досвіді.
Класифікація кишкових стом
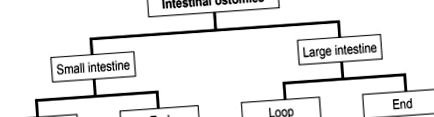
Кишкові стоми класифікуються за сегментом кишечника, який виводиться на поверхню тіла. Тонкокишкові стоми (ілеостоми) можна відрізнити від тостеми товстої кишки (колостоми) (2) та кінцеві стоми від петлевих стом (рисунок 1). Ілеостомії переважно створюються в правій частині живота, колостоми - переважно в лівій частині живота.
Класифікація кишкових стом. Ентеростоми класифікуються спочатку за сегментом кишки, виведеним на поверхню, а потім, за кількістю отворів у кишечнику, на петлеві стоми та кінцеві стоми.
У кінцевих (термінальних) стомах кишечник розділяється і виводиться проксимальна кукса (рисунок 2). У разі петлевої стоми кишечник не перетинається; швидше передня стінка відкривається для створення стоми (рисунок 3). Обидва типи отворів можуть бути тимчасовими або постійними.
Кінцева (термінальна) колостома.
1. Кінцева стома; 2. черевна стінка; 3. штучна сітка; 4. товста кишка;
5. брижа; 6. очеревина
1. Проксимальний сегмент тонкої кишки; 2. дистальний сегмент;
3. брижа, 4. сліпа кишка; 5. додаток
Однією з особливих форм стоми є ілеостомія континенту Кока. Резервуар (мішок Кока), обладнаний запірним клапаном, виводиться у вигляді неглибокої стоми в черевній стінці. Клапан запобігає постійному витоку стільця, тим самим надаючи пацієнту континент. Сумка спорожняється за допомогою самокатетеризації, що дозволяє пацієнтові жити без стомного мішка (3). Літературні звіти показують, що пацієнти з мішком Кока набагато більш задоволені і значно покращують якість життя (4). Однак слід зазначити, що створення мішка Kock асоціюється з підвищеною швидкістю перегляду; в деяких випадках мішечок навіть доводиться знімати (5).
У модифікації петлевої стоми відрізають сегмент кишечника, і два кінці лише частково з’єднуються анастомозом задньої стінки. Передня стінка залишається відкритою і пришивається до шкіри у вигляді петлевої стоми.
У нашому центрі вибрані пацієнти отримують віртуальну стому (стома-привид), а не захисну стому. Після створення анастомозу після операції на прямій кишці на брижовій стороні останнього клубового сегмента створюється вузьке вікно, що дозволяє проходити петлю судинної судини, яка потім екстеріоризується на позначеному раніше місці ілеостомії. У рандомізованому контрольованому дослідженні Mari та співавт. Анастомотичну недостатність (ШІ) після онкологічної передньої ректальної резекції було виявлено лише у трьох із 55 пацієнтів (5,4%), які отримували стому привидів. Тому у 94,6% цієї популяції уникали ілеостомії (6). Ці висновки багато в чому відповідають нашому власному досвіду. Пильний післяопераційний моніторинг важливий, щоб забезпечити своєчасну дію у разі виникнення ШІ.
Показання
В наш час найпоширенішим показанням для створення кишкової стоми є рак кишечника. ШІ після онкологічної резекції прямої кишки асоціюється з 6-22% ризиком смертності і, отже, є найсерйознішим ускладненням колоректальної хірургії (7). Як повідомляється, ризик розвитку ШІ після глибокої ректальної резекції становить 10–15% (8). Для полегшення наслідків ШІ регулярно проводиться захисна стома. У проспективному дослідженні Law et al. Стома була створена у 291 (73,5%) з 396 пацієнтів, які отримували онкологічну резекцію прямої кишки (9). У систематичному огляді ентеростомії Ронделлі та співавт. 89% з 1529 пацієнтів, які отримували лікування колоректальної карциноми, отримали стому (10). Ці дані складають основу “консенсусу” щодо створення тимчасової стоми після радикальної ректації прямої кишки з глибоким анастомозом у чинному німецькому керівництві S3 щодо колоректальної карциноми (11).
Хоча систематичний огляд Гюенага та співавт. (12) не виявили різниці між петлевою ілеостомією та петлевою колостомою як захисною стомою щодо ускладнень, результати мета-аналізу Tilney et al. (13), досліджуючи ту саму проблему, показав менше ускладнень після петлевої ілеостомії. Докази не є чіткими, тому вибір типу стоми для цього показання на розсуд окремого хірурга. У нашому центрі ми використовуємо виключно петлеву ілеостомію для захисту анастомозу після операції на прямій кишці. У таблиці 1 узагальнено показання до найбільш часто створюваних стом.
Таблиця 1
| Петля колостома | Кінцева колостома | Петльова ілеостомія | Кінцева ілеостомія | Мішок Kock | Анастомотичний стома | Привид стома | |
| Найчастіше показання | - Захисна стома при DARR - паліативна, неоперабельна карцинома прямої кишки - Складні перианальні нориці та запальні процеси - Променевий проктит - Стенозуючий рак прямої кишки - нестриманість | - Перфоративний дивертикуліт з фекальним перитонітом - Резекція прямої кишки без відновлення безперервності при глибоко розташованій карциномі - Резекція черевної порожнини прямої кишки | - Захисна стома після проктоколектомії при FAP/CIBD (в іншому випадку показання стосуються петлі колостоми) | - Екстрена проктоколектомія або колектомія - Невдача IPAA - Розширена резекція кишечника при ішемії кишечника | - ФАП - Виразковий коліт - Перетворення з IPAA | Сегментарна резекція | Анастомоз в малий таз (напр., після DARR, проктоколектомія) |
| Переваги | - Невеликі пошкодження шкіри, відсутність втрати рідини та електролітів через зміцнення стільця - Просте видалення | Невеликі пошкодження шкіри, відсутність втрати рідини та електролітів через зміцнення стільця | Просте видалення | - Збереження континенту - Висока якість життя - Можливий перехід на IPAA | - Відсутність анастомозу в животі - Швидке видалення | Відсутність повторного розкриття живота у випадку ШІ | |
| Недоліки / ускладнення | Посилений запах через кишкових бактерій | Складна реставрація цією безперервності | - Втрата великої кількості рідини - Може відбуватися перенальне виділення слизу | - Втрата великої кількості рідини - Важке відновлення наступності | Високий рівень перегляду | - Ілеус внаслідок звуження просвіту петлею судини |
ШІ, анастомотична недостатність; CIBD, хронічне запальне захворювання кишечника; DARR, глибока передня резекція прямої кишки; FAP, сімейний аденоматоз поліпозної палички; IPAA, анальний анастомоз клубової кишки
У багатовимірному аналізі 616 пацієнтів із стомою (медіана спостереження 7,1 року, діапазон від 2,5 до 9,8 років) у багатоцентровому рандомізованому дослідженні Dulk et al. (14), ймовірність того, що стома, призначена як тимчасова, стане постійною, становила 19%. Статистично значущої різниці між показниками петлевої ілеостомії (15%) та колостоми петлі (13%) не було. Однак шанси на закриття стоми певною мірою залежать від терміновості створення стоми. Процитоване вище дослідження (14) показало, що первинні (елективні) стоми знімалися значно частіше, ніж вторинні стоми, створені в екстрених ситуаціях (86% проти 49%; р. 65 років), велика супутня патологія (оцінка ASA> 2), хірургічні ускладнення, ШІ та запущена пухлина (16). Ці дані демонструють, що ймовірність відновлення безперервності кишечника визначається не тільки терміновістю створення стоми та типом стоми, але й специфічними для пацієнта та факторами, що пов’язані з ускладненнями.
Фізіологічні аспекти кишкових стом
Створення кишкової стоми пов'язане з певними фізіологічними змінами, перш за все серед них зменшення площі поверхні, доступної для розсмоктування та втрати континенції. Переважно в стомах тонких кишок, а також у проксимальних стомах товстої кишки, зменшення площі резорбції може призвести до втрати рідини та електролітів.
Щодня приблизно Через клапан Баугіна проходить 1,5-2 л рідини. Близько 90% цієї кількості розсмоктується під час проходження через товстий кишечник. Відразу після створення ілеостомії відсутність резорбційної поверхні товстого кишечника призводить до втрати великих обсягів тонкої жовчної рідини. Після відновлення перорального годування вихід стоми змінюється як у кольорі (стає коричневим), так і в консистенції (стає кашистим). Продукція в основному не має запаху, але споживання певних продуктів, наприклад, яєць та риби, може бути пов’язане з неприємним запахом (17). Логічно, що ризик значних харчових розладів залежить від довжини сегмента тонкої кишки, який був обійдений або втрачений. За даними Kanaghinis et al., Після післяопераційної фази ілеостомія в середньому проходить приблизно 500 мл/день (18). Однак кількість, що перевищує 1,5 л/день, не рідко зустрічається в клінічній практиці. Для колостоми ступінь фізіологічних змін залежить від місця стоми. Чим далі аборальна стома, тим краще формується виділений матеріал і менший обсяг. Вихід колостоми більш шкідливий, ніж у ілеостоми, внаслідок бактеріальної колонізації товстого кишечника.
Догляд за стомою та якість життя
Стома кардинально змінює життя пацієнта. Фізичні, психологічні та соціальні наслідки для якості життя були описані в численних публікаціях (19, 20). Окрім простої присутності стоми, результати нещодавнього систематичного огляду Vonk-Klaassen та співавт. вказують на чіткий зв'язок між ускладненнями, пов'язаними зі стомою, та погіршенням якості життя відповідної особи (21). Це підкреслює важливість правильного догляду за стомою.
Догляд за стомою включає широкий спектр передопераційних та післяопераційних завдань, що охоплюють лікування різних типів стоми. Для ентеростомій основним передопераційним завданням є надання професійних консультацій та тренінгів потенційному стоматологу та членам сім'ї. Разом із безпосереднім лікуванням стоми необхідно обговорювати психосоціальні та харчові аспекти. Позитивний вплив належних порад та тренінгів на якість життя пацієнтів із стомою продемонстрував систематичний огляд Danielsen et al. (22).
У нашому центрі передопераційна консультація включає маркування запланованого місця стоми шляхом наклеювання тест-основи. Після операції переважна більшість пацієнтів отримують двокомпонентну систему стоми, що складається з основи та сумки. Основна плита двокомпонентної системи в ідеалі повинна мінятися кожні 2-3 дні, тоді як однокомпонентна система повинна мінятися щодня. Пацієнти проходять навчання у місцевої медсестри стоми як можна раніше, щоб гарантувати, що вони зможуть впевнено та безпечно доглядати за своєю стомою до виписки з лікарні.
Надання належної допомоги пацієнтам-стомам у позалікарняних умовах може бути складним завданням. Існує особливий простір для вдосконалення припущення витрат на матеріали для стоми з медичного страхування. Література вказує на негативний зв’язок між проблемами покриття витрат та якістю життя пацієнтів із стомою (23). Враховуючи різницю між різними нормами медичного страхування щодо вартості стоми, метою повинно бути складання індивідуально скоригованого плану допомоги для позалікарняних установ. Тут також доцільним є зміна двокомпонентної системи кожні 2-3 дні та однокомпонентної системи щодня.
Ускладнення стоми: лікування та профілактика
Літературні повідомлення про частоту ускладнень, пов’язаних із стомою, коливаються від 10% до 70%. У дослідженні, проведеному у Великобританії, Nastro та співавт. задокументували 1219 ускладнень у 681 з 1216 пацієнтів із стомою, що відповідає рівню захворюваності 56,0% (29). Ускладнення стоми поділяються на ранні та пізні події. Ранні ускладнення, у перші 30 днів, включають кровотечу, утворення гематоми, набряк стоми, подразнення шкіри, іноді з виразками (е-малюнок а) та некроз стоми (е-малюнок б). Пізні ускладнення - це такі, що виникають понад 30 днів після операції. Найпоширеніші серед них включають пролапс (eFigure c), ретракцію (eFigure d) та стеноз (eFigure e) стоми, разом з парастомальною грижею (eFigure f). Причини виникнення пізніх ускладнень можуть бути пов’язані з пацієнтом або хірургічною технікою. Наприклад, було показано, що такі фактори, як ожиріння та підвищений внутрішньочеревний тиск, значно підвищують ризик пролапсу стоми та парастомальної грижі. Що стосується хірургічної техніки, надмірно великий отвір є схильним фактором для парастомальної грижі, тоді як занадто велика мобілізація кишкової петлі, яка використовується для створення стоми, збільшує тенденцію до випадання (31–33). Найбільш часто виникаючі ускладнення стоми наведені в таблиці 2 .
- Вплив харчових факторів на протеом кишкової кишкової кишкової індукції
- Helicobacter pylori Чи гастрит запобігає коліту FullText - запальні кишкові захворювання
- IDDF2018-ABS-0203 Модуляція дисбактеріозу кишечника у пацієнтів із переважним запором
- Як уникнути кишкових паразитів і глистів людини
- Ingestão alimentar em pacientes com doença inflamatória кишечника