Туберкульоз хребта: огляд
Анотація
Вступ
Туберкульоз хребта - часто зустрічається позалегенева форма захворювання. У розвинених країнах більшість випадків туберкульозу хребта спостерігаються насамперед у іммігрантів з ендемічних країн. Оскільки епідемія вірусу імунодефіциту людини (ВІЛ) спричинила пожвавлення всіх форм туберкульозу, необхідна підвищена обізнаність щодо туберкульозу хребта. Незважаючи на його поширеність і високу частоту тривалої захворюваності, не існує однозначних вказівок щодо діагностики та лікування туберкульозу хребта. Рання діагностика та оперативне лікування необхідні для запобігання постійній неврологічній інвалідності та мінімізації деформації хребта. 1,2
Туберкульоз хребта - одна з найдавніших хвороб, відомих людству, і була знайдена в єгипетських муміях, що датуються 3400 р. До н. 3 Хвороба в народі відома як хребет Потта. Назва походить від опису туберкульозної інфекції хребта сером Персівалем Поттом у його монографії в 1779 р. 4 Більшість його пацієнтів були немовлятами та маленькими дітьми. Класичне руйнування дискового простору та сусідніх тіл хребців, руйнування інших елементів хребта, важкий та прогресуючий кіфоз згодом стали називати хворобою Потта. В даний час термін «хвороба Потта/хребта Потта» описує туберкульозну інфекцію хребта, а термін «параплегія Пота» описує параплегію, що виникає в результаті туберкульозу хребта.
Цей огляд зосереджується на різних аспектах туберкульозу хребта. Широкий огляд літератури, опублікованої англійською мовою, був проведений за допомогою баз даних PubMed та Google Scholar. У пошукові терміни входили туберкульоз, скелетний туберкульоз, спинномозковий туберкульоз, хвороба Потта, параплегія Потта та туберкульоз центральної нервової системи.
Епідеміологія
Туберкульоз - це хвороба бідності, яка вражає переважно молодих людей у найпродуктивніші роки. За оцінками, ризик розвитку туберкульозу в 20–37 разів більший серед людей, котрі заражені ВІЛ, ніж серед тих, хто не має ВІЛ-інфекції. У 2009 році було зареєстровано приблизно 1,2 мільйона нових випадків туберкульозу серед людей, які живуть з ВІЛ; 90% цих випадків було зосереджено в регіонах Африки та Південно-Східної Азії. Найбільша кількість смертей від туберкульозу була в Африці. 5,6 Хоча мультирезистентний туберкульоз не є поширеним явищем при захворюваннях хребта, нещодавно було кілька повідомлень про випадки захворювання. 7
Точна частота та поширеність туберкульозу хребта у більшості частин світу невідомі. Очікується, що в країнах із високим навантаженням на туберкульоз легенів захворюваність буде пропорційно високою. Приблизно 10% хворих на позалегеневий туберкульоз мають ураження скелета. Хребет є найпоширенішим ураженим місцем скелета, а потім стегна та коліна. На туберкульоз хребта припадає майже 50% випадків туберкульозу скелета. 8
Туберкульоз хребта нечастий у західному світі. Більшість хворих на туберкульоз хребта в розвинених країнах - це іммігранти з країн, де туберкульоз є ендемічним. Дослідження оцінювало епідеміологію кістково-м’язового туберкульозу у Сполученому Королівстві та було проведено огляд даних про кістково-м’язовий туберкульоз за 6-річний період. З 1999 по 2004 рік було 729 хворих на туберкульоз. Приблизно у 8% (61) випадків було ураження опорно-рухового апарату; майже 50% цих пацієнтів мали ураження хребта. Більшість (74%) пацієнтів становили іммігранти з Індійського субконтиненту. 9 У Франції в рамках лікарняного опитування загальна захворюваність на вертебральний остеомієліт оцінювалась у 2,4/100 000. У 2002–2003 рр. 1422 та 1425 пацієнтів були класифіковані як визначені (64%), ймовірні (24%) та можливий (12%) хребетний остеомієліт. Основними збудниками інфекції були Staphylococcus spp. (38%) та мікобактерії туберкульозу (31%). 10 В ендемічних країнах туберкульоз хребта частіше зустрічається у дітей та молодих людей, тоді як хвороба вражає доросле населення в розвинених країнах Заходу та Близького Сходу. 9,11
Туберкульоз хребта у ВІЛ-інфікованих
Туберкульоз - найпоширеніша у всьому світі опортуністична інфекція. 12 У нігерійському дослідженні були переглянуті записи 1320 ВІЛ-інфікованих пацієнтів. Сто тридцять вісім (10%) пацієнтів були заражені туберкульозом. У п’ятдесяти (36%) хворих на коінфекцію був якийсь позалегеневий туберкульоз; У 15 було як туберкульоз легенів, так і позалегеневий туберкульоз. Серед 35 хворих на позалегеневий туберкульоз 14% пацієнтів мали туберкульоз хребта. 13 У дослідженні з Південної Африки було проаналізовано 525 медичних карток усіх пацієнтів, яких спостерігали на захворювання хребта, з них 104 (20%) мали туберкульоз хребта. Близько 90% хворих на туберкульоз хребта були африканцями та 10% з інших рас. Захворюваність на туберкульоз хребта становила приблизно 1 та 3 на 100 000 для африканців та інших рас відповідно. У всіх пацієнтів в анамнезі був туберкульоз легенів. У цьому дослідженні 28% пацієнтів були ВІЛ-позитивними. 14
Багаторівневий суміжний туберкульоз хребців
Багаторівневий несумісний туберкульоз хребта - це атипова форма туберкульозу хребта, яка вражає два несумісні хребці без руйнування сусідніх тіл хребців та міжхребцевих дисків. До цього часу було кілька нещодавніх повідомлень про випадки, коли брали участь два або більше несуміжних хребців. Однак в одному дослідженні частота багаторівневого несуміжного туберкульозу хребців спостерігалась до 71%, і значна частина пацієнтів із ураженими несуміжними ділянками хребців була безсимптомною. У цьому ретроспективному аналізі пацієнти були включені, якщо спінальна інфекція була виявлена за допомогою магнітно-резонансної томографії цілого хребта та підтверджена як туберкульоз комбінацією гістології та мікробіології. 15 В іншому дослідженні автори виявили 16 випадків несумісного туберкульозу хребта з однієї хірургічної серії з 98 пацієнтів. Більшість несуміжних уражень було виявлено при простій рентгенології, а несумісний туберкульоз не асоціювався з ВІЛ-інфекцією, мультирезистентним туберкульозом або хронічністю захворювання. 16
Патогенез і патологія
Сприятливими факторами туберкульозу є бідність, перенаселеність, неписьменність, недоїдання, алкоголізм, зловживання наркотиками, цукровий діабет, імунодепресивне лікування та ВІЛ-інфекція. Це також схильні фактори для туберкульозу хребта. 17 В Ірані старший вік, чоловіча стать, хронічний перитонеальний діаліз, ув’язнення та попередня туберкульозна інфекція були визначені як фактори ризику туберкульозного спондиліту. 18 Нещодавно було продемонстровано генетичну сприйнятливість до туберкульозу хребта. Група робітників досліджувала зв'язок між поліморфізмом FokI в гені рецептора вітаміну D та туберкульозом хребта у китайської популяції, і було встановлено, що цей ген пов'язаний зі схильністю до туберкульозу хребта. 19
Ураження хребта, як правило, є результатом гематогенного поширення M. tuberculosis у щільну судинну систему губчастої кістки тіл хребців. Первинним місцем зараження є або легеневе ураження, або інфекція сечостатевої системи. 20–22 Поширення відбувається або артеріальним, або венозним шляхом. Артеріальна аркада, в субхондральній області кожного хребця, походить від передньої та задньої спинномозкових артерій; ця аркада утворює багате судинне сплетення. Це судинне сплетення сприяє гематогенному поширенню інфекції в райських районах. Паравертебральне венозне сплетення Батсона у хребці є безклапанною системою, що забезпечує вільний потік крові в обидві сторони в залежності від тиску, що створюється внутрішньочеревною та внутрішньогрудною порожнинами після таких важких заходів, як кашель. Поширення інфекції через внутрішньокісткову венозну систему може бути причиною ураження центральних хребців. У пацієнтів з несуміжним туберкульозом хребців знову ж саме венозна система хребців поширює інфекцію на множинні хребці.
Туберкульоз хребта спочатку виявляється в передній нижній частині тіла хребця. Пізніше він поширюється в центральну частину тіла або диск. Парадискальні, передні та центральні ураження - найпоширеніші типи ураження хребців. При центральному ураженні диск не втягнутий, і колапс тіла хребця виробляє план хребця. Плана хребця вказує на повне здавлення тіла хребця. У пацієнтів молодшого віку в першу чергу бере участь диск, оскільки він більш васкуляризований. У літньому віці диск головним чином не бере участь через його вікову аваскулярність. При туберкульозі хребта вражається більше одного хребця, оскільки його сегментарні артерії роздвоюються, забезпечуючи два сусідні хребці. Поширення захворювання під передньою або задньою поздовжніми зв’язками охоплює безліч суміжних хребців. Відсутність протеолітичних ферментів при мікобактеріальних інфекціях (у порівнянні з піогенними інфекціями) вважається причиною поширення сублігаментної інфекції. 1,2,8,17,23–26
Характерно, що при туберкульозі хребта відбувається руйнування міжхребцевого дискового простору та сусідніх тіл хребців, колапс елементів хребта та переднє вклинення, що призводить до характерних кутів та гібусів (відчутна деформація через залучення множинних хребців). Найчастіше уражаються верхні поперекові та нижньогрудні відділи хребта. Типово уражається більше одного хребця, а тіло хребця частіше уражається, ніж задня дуга. 27 Спотворення хребетного стовпа призводять до деформацій хребта (табл. 1).
Таблиця 1
Механізми параплегії/тетраплегії при туберкульозі хребта
| Рання поява параплегії | |
| Механічний тиск | Механічний тиск туберкульозним сміттям, секвестрем кістки або диска, абсцесом, підвивихом та вивихами, колапсисом концерину та внутрішніми гібусами |
| Туберкульозна гранульома | Туберкулома в екстрадуральній, інтрадуральній або інтрамедулярній областях |
| Туберкульозний мієліт | Нечасто Може вражати паренхіму спинного мозку |
| Тромбоз спинномозкової артерії | Інфекційний тромбоз передньої спинномозкової артерії |
| Туберкульозний арахноїдит | Запалення мозкових оболонок та фіброз |
| Параплегія пізнього початку | |
| Трансекція спинного мозку кістковим мостом | Поперечний хребет кістки, утворений важким кіфозом |
| Фіброз твердої мозкової оболонки (пахіменінгіт) | Утворення жорсткої волокнистої мембрани, яка оточує шнур |
Параплегія є найбільш руйнівним ускладненням туберкульозу хребта. У своїй класичній роботі про параплегію Потта Ходжсон класифікував параплегію на дві групи відповідно до активності туберкульозної інфекції. Ці дві групи були параплегією активного захворювання (параплегія раннього початку) та параплегією зціленої хвороби (параплегія пізнього початку).
Клінічні особливості
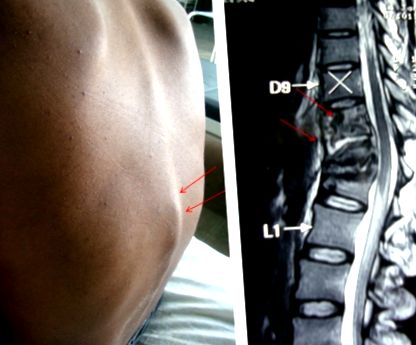
Характерні клінічні особливості туберкульозу хребта включають локальний біль, місцеву болючість, скутість і спазм м’язів, холодний абсцес, гіббус та помітну деформацію хребта. Холодний абсцес повільно розвивається, коли туберкульозна інфекція поширюється на сусідні зв’язки та м’які тканини. Холодний абсцес характеризується відсутністю болю та інших ознак запалення (рис. 1).
«Формування Гіббуса» в грудно-поперековому відділі хворого на туберкульоз хребта (ліворуч). Магнітний резонанс показує туберкульоз хребта при Т10 – Т12. Туберкульоз хребта спричиняє руйнування, колапс хребців та кут хребетного стовпа (праворуч).
Прогресування туберкульозу хребта відбувається повільно і підступно. Загальна тривалість хвороби коливається від кількох місяців до кількох років, середня тривалість захворювання становить від 4 до 11 місяців. Зазвичай пацієнти звертаються за порадою лише тоді, коли є сильний біль, помітна деформація або неврологічні симптоми. 29–31
Конституційні симптоми спостерігаються приблизно у 20–30% випадків туберкульозу кістково-суглобових захворювань. Класичними конституційними ознаками туберкульозу, що вказують на наявність активного захворювання, є нездужання, втрата ваги та апетиту, нічне потовиділення, вечірнє підвищення температури, загальні болі в тілі та втома.
Біль у спині - найчастіший симптом туберкульозу хребта. Інтенсивність болю варіюється від постійної легкої тупої ниючої до важкої інвалідизації. Біль зазвичай локалізується на місці ураження і найчастіше зустрічається в грудній області. Біль може посилюватися внаслідок рухів хребта, кашлю та переносу ваги через погіршення стану диска та нестабільність хребта, здавлення нервового корінця або патологічний перелом. Хронічний біль у спині як єдиний симптом спостерігався у 61% випадків туберкульозу хребта. 32,33
Неврологічний дефіцит є загальним при ураженні грудної та шийної областей. Якщо не лікувати, рання неврологічна участь може прогресувати до повної параплегії або тетраплегії. Параплегія може виникати в будь-який час і на будь-якій стадії захворювання хребців. Зафіксована захворюваність на неврологічний дефіцит при туберкульозі хребта коливається від 23 до 76%. 30 Рівень ураження спинного мозку визначає ступінь неврологічних проявів. При туберкульозі шийки матки хребта пацієнти проявляються симптомами здавлення канатика або кореня. Найбільш ранніми ознаками є біль, слабкість і оніміння верхніх і нижніх кінцівок, що з часом переростає в тетраплегію. Якщо задіяний грудний або поперековий відділ хребта, функція верхніх кінцівок залишається нормальною, тоді як симптоми нижніх кінцівок з часом прогресують, що призводить до параплегії. 20 Пацієнти з компресією хвостатого кінського кінця через пошкодження поперекового та крижового відділів хребців мають слабкість, оніміння та біль, але мають знижені або відсутні рефлекси серед уражених груп м’язів. Це на відміну від гіперрефлексії, яка спостерігається при компресії спинного мозку разом із ураженням сечового міхура (синдром хвоста-кінця).
Формування холодного абсцесу навколо ураження хребців - ще одна характерна особливість туберкульозу хребта. Формування абсцесу є загальним явищем і може зрости до дуже великих розмірів. Місце холодного абсцесу залежить від області ураженого хребця. У шийному відділі гній накопичується за передхребцевою фасцією, утворюючи ретрофарингеальний абсцес (рис. 2). Абсцес може простежуватися до середостіння, щоб потрапити в трахею, стравохід або плевральну порожнину. Ретрофарингеальний абсцес може спричинити значні наслідки тиску, такі як дисфагія, дихальний дистрес або осиплість голосу. У грудному відділі хребта холодний абсцес зазвичай представляється веретеноподібним або цибулинним паравертебральним набряком і може утворювати задні середостінні грудочки (рис. 3). Холодні абсцеси, що утворюються на поперекових хребцях, найчастіше проявляються у вигляді набряку в паху і стегна. Абсцес може опуститися вниз під пахову зв’язку, щоб з’явитись на медіальній частині стегна. Збір гною може слідувати за кровоносними судинами, утворюючи абсцес в сідничній ділянці, якщо він слідує відповідно за стегновими або сідничними судинами. 1,17
- Лікування стенозу хребта; Більше - БЕЗКОШТОВНИЙ огляд МРТ
- Огляд харчування Trifecta - корисно для любителів палео та спортсменів BarBend
- Тенденції в галузі харчового та спортивного харчування Огляд Критичні огляди в галузі харчової науки та
- Смачна і корисна їжа! Відгук про кафе Sok, Москва, Росія - Tripadvisor
- Паризький огляд - Архів блогів Кулінарія з Варламом Шаламовим - Паризький огляд