Посттравматична екзема: прояв атопічного діатезу?
ЛІТЕР
Посттравматична екзема класифікується як ізоморфна реакція на травму у пацієнтів з ендогенною екземою, або ідіопатична у випадках без атопічного дерматиту 1,2. Ми повідомляємо про випадок ідіопатичної посттравматичної екземи у пацієнта з астмою та алергічним ринітом, але відсутність атопічного дерматиту в анамнезі, і припускаємо, що порушення бар’єру, спричинене травмою, може забезпечити “друге ураження”, необхідне для фенотипу атопічного дерматиту в цій атопії -хилянка.
25-річну жінку скерували на 3-річну історію повторних свербіжних шкірних висипань шкіри після венепункції, що пояснюється алергією на метал із підшкірної голки. Вона заперечувала застосування будь-яких місцевих препаратів і не реагувала на алкоголь, клеї та біжутерію. Єдиною її історією хвороби був гіпотиреоз, контрольований левотироксином. Патч-тестування за допомогою розширеної серії скринінгових досліджень групи контактних дерматитів у Північній Америці та серії Metals (Chemotechnique) було негативним через 2 та 4 дні, що свідчить про те, що алергія на метал не є стимулюючим фактором.
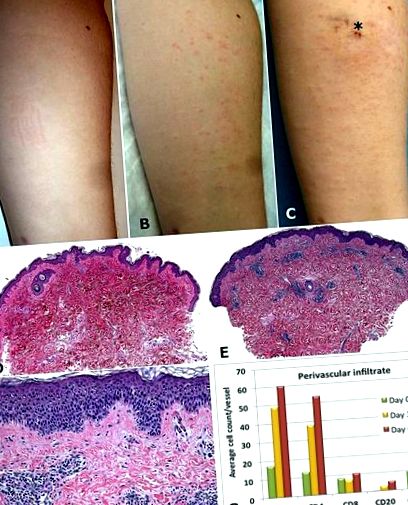
Скло було використано для легкого подряпини її волярного передпліччя (малюнок 1A-C). Подібно до венепункції, у неї через 48 годин з’явилися рожеві папули та свербіж навколо подряпин. Виверження погіршувалось до 6-го дня, а потім зникало протягом наступного тижня. Подібні подряпини в підколінній ямці також виявляли навколишню екзему, але фланг і сідниця не виявляли реакції.
(A) День 0, три паралельні подряпини на черевному передпліччі. (B) День 3, папульозне екзематозне виверження. (C) День 6, погіршення прорізування, місця біопсії видно на проксимальному передпліччі (зірка). (D) День 0, біопсія нормальної шкіри вентрального передпліччя. (Д) 6-й день периваскулярний інфільтрат. (F) День 6 з більшою потужністю. (G) Характеристика периваскулярного інфільтрату з використанням кількості клітин імуногістохімічних плям.
Біопсія вентрального передпліччя на 0 день показала нормальну шкіру. Біопсії з 3-го та 6-го днів показали збільшення спонгіозу та змішаний периваскулярний інфільтрат, що складається переважно з лімфоцитів та еозинофілів (фігура 1D-F). Імуногістохімічні плями з антитілами до CD3, CD4, CD8, CD20 та CD117 (Dako, Capinteria, CA) використовували для проведення ручного підрахунку клітин (малюнок 1G). Більшість периваскулярних інфільтратів складалася з CD3 + і CD4 + Т-клітин, які збільшилися в 3-4 рази, як і слід було очікувати в екзематозній реакції. Кількість CD8 + Т-клітин залишалося постійним. Збільшилось число CD20 + В-клітин, хоча це складало невелику підмножину інфільтрату. Зменшення кількості тучних клітин CD117 + свідчить про те, що відповідь не опосередковується тучними клітинами.
Підводячи підсумок, у пацієнта після травми розвинулося екзематозне виверження, яке навряд чи мало алергічний характер. Що цікаво, вона була найбільш чутливою до травм у зонах, класично залучених до атопічного дерматиту, тобто антекубітальних та підколінних ямках, і стійких до цього явища в інших областях. Враховуючи її історію розвитку астми та алергічного риніту, ми постулюємо, що у неї може бути імунна система, схильна до атопії, але їй бракує “другого удару” дефекту шкірного бар’єру (наприклад, дефекту філагріна), поки травма не створить бар’єрний дефект, що призведе до до екзематозного виверження.
Порушення бар’єру у мишей підвищувало рівень цитокінів Th2 та строми лімфопоетину тимусу, які є важливими медіаторами атопічного дерматиту 3. У людей рівні IL-33 суттєво корелювали з оцінкою екскоріації 4. Атопічний дерматит був описаний як "свербіж без висипу", маючи на увазі, що травма від подряпин може спричинити виверження, яке спостерігається у пацієнтів з атопією. Таким чином, пацієнти з посттравматичною екземою можуть надати унікальне уявлення про ранній патологічний механізм атопічного дерматиту.
- Припиніть їсти цукор та шкідливу їжу - дисгідротична екзема
- Nummular Eczema Everyday Health
- Пробіотична добавка зменшує атопічний дерматит у дітей дошкільного віку рандомізованим, подвійним сліпим,
- Довірені особи із зайвою вагою пов’язані з атопічною астмою Відповідне дослідження - контроль - FullText -
- Поради щодо душу для заспокоєння повсякденного здоров’я при екземі