Коричневі, нерегулярні, неблісні бляшки
Слайд-шоу
CA0119_DermClinic_Case2-Image
Приклад:
Пояснення:
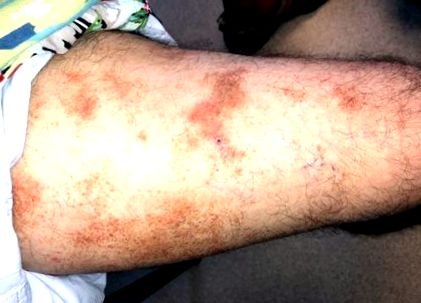
42-річний чоловік звертається до місцевої дерматологічної клініки з висипом на правому стегні. Вперше він помітив висип приблизно за 4 місяці до цього. Спочатку висип мала червоний колір, але була абсолютно безсимптомною. Пацієнт повідомляє, що в іншому випадку здоровий. Він заперечує прийом будь-яких ліків. Раніше у нього ніколи не було подібних висипань. При огляді на правій верхній частині ноги пацієнта відзначаються множинні коричневі, неправильні, неблісні бляшки. Під час дермоскопії в бляшках видно множинні крихітні червоні пункти.
Подайте свій діагноз, щоб побачити повне пояснення.
Пігментовані пурпурові дерматози (PPD) - це група хронічних, рецидивуючих захворювань шкіри, які, як правило, мають симетричну зміну кольору бронзи, петехії та пігментовані плями на нижніх кінцівках. 1-3 Існує 5 основних підкатегорій PPD на основі різної клінічної картини: прогресуючий пігментований пурпуровий дерматоз (хвороба Шамберга), purpura annularis telangiectodes (хвороба Майоккі), золотистий лишай, пігментований пурпуровий ліхеноїдний дерматоз (PPLD) Гугеро-Блума та екзематид -подібна пурпура Дука-Капетанакіса. 1,4 Інші рідкісні прояви включають сверблячу пурпуру Левенталя, а також лінійну, квадрантичну, транзиторну, гранулематозну та сімейну форми. Незважаючи на те, що було описано багато клінічних варіантів, пацієнти із супутньою гістопатологією, як правило, управляються подібним чином. 1,2 Окрім висипань, пацієнти, як правило, протікають безсимптомно, хоча у деяких може спостерігатися легкий свербіж із хворобою Шамберга та більш сильний свербіж із екзематидною пурпурою Дукаса-Капетанакіса. 1
PPD - досить рідкісний стан у Сполучених Штатах. 1,3 Хвороба Шамберга є найпоширенішим підтипом і зареєстрована у всіх вікових групах. 1,3-5 Загалом, PPD може бути представлений у будь-якому віці та расі, причому певні клінічні підтипи частіше проявляються у певних вікових та расових групах. Сверблячий пурпур, PPLD та гранулематозний варіант зустрічаються переважно у осіб середнього віку, тоді як золотистий лишай та хвороба Майокі частіше спостерігаються у дитинстві чи підлітковому віці. 1 Незважаючи на те, що PPD частіше зустрічається у чоловіків, 1,3,4 індивідуальних клінічних варіанта, таких як хвороба Майоккі, здається, переважно вражають жінок. 1
Етіологія PPD невідома; однак, низка станів та препаратів були причетними до факторів розвитку хвороби. 1 Ці умови включають хронічну венозну гіпертензію, фізичні навантаження, крихкість капілярів, вогнищеві інфекції, поглинання хімічних речовин та гравітаційну залежність. 1 Описано асоціації із цукровим діабетом, ревматоїдним артритом, червоним вовчаком, дисфункцією щитовидної залози, спадковим сфероцитозом, гематологічними розладами, захворюваннями печінки, порфірією, злоякісними пухлинами, гіперліпідемією та гіперхолестеринемією. 1,3 Незважаючи на те, що повідомлялося про зв'язок між PPD та інфекцією гепатиту B і C, останні дослідження викликають сумнів у потенційних взаємозв'язку. 6 Найбільш помітними факторами ризику розвитку ППР є венозна недостатність та тривалі періоди стояння під час повсякденної діяльності. 3,4
Гістоморфологічне дослідження PPD виявляє поверхневі CD3 +, CD4 + та CDIA + лімфоцитарну інфільтрацію, екстравазацію еритроцитів та відкладення гемосидерину. 1,2 Клітинно-опосередкований імунітет, а також імунні комплекси беруть участь у розвитку хвороб. 1 Клінічно PPD розрізняють на основі анамнезу, показників крові, біопсії та, за необхідності, генетичного тестування. 1,7,8
PPD найчастіше неправильно діагностується як васкуліт, тромбоцитопенія або ранній грибковий мікоз. Диференціальний діагноз PPD також включає гіперглобулінемічну пурпуру, пурпуровий дерматит одягу, пігментацію стазу, цингу, лейкоцитокластичний васкуліт та реакції гіперчутливості до наркотиків. 1,5 Таким чином, для виключення тромбоцитопенії необхідний повний аналіз крові та периферичний мазок. Екран коагуляції, час кровотечі, агрегація тромбоцитів та тест на крихкість капілярів допомагають виключити інші причини пурпури. Тестування на антинуклеарні антитіла, ревматоїдний фактор, антитіла проти HBsAg та антитіла до вірусу гепатиту С допомагає виключити ревматологічну або вірусну етіологію. При ППД лабораторне дослідження часто не є примітним, іноді еритроцити, що виділяються у формі мішеней, мають краплинні сльози, анізоцитоз та гіпохромія, виявлені на мазку периферичної крові. 1 Дерматоскопія, яка є діагностичною методикою, завдяки якій шар рогівки шкіри стає напівпрозорим, може допомогти у візуалізації чіткої картини петехій та пурпури. 5
Для диференціації PPD від грибкового грибка мікозу може знадобитися серійна біопсія та дослідження генного розташування; поліклональна популяція Т-клітин пропонує першу, тоді як моноклональна популяція Т-клітин - другу. У багатьох випадках PPD може імітувати ранні грибоподібні мікози і навіть передбачається, що вони трансформуються у грибоподібні мікози через подібну етіологію дискразії Т-клітин. 7 Широке залучення пурпурових плям та свербежу, що тривають довше року, або атипові пігментовані пурпурові ураження повинні спонукати до подальших діагностичних заходів, включаючи серійні біопсії та дослідження розміщення генів. Клінічна картина та дослідження історії, гістології та впорядкування генів можуть допомогти у розрізненні; однак, розмежування між двома розладами залишається діагностичним обмеженням, оскільки PPD може гістологічно та/або генетично нагадувати мікоз фунгоїд. 7,8
Хоча багато випадків ППР протікають безсимптомно, косметичний ефект стійкої висипки може спричинити значний дистрес для пацієнтів та вплинути на якість життя. 9 В даний час не існує перевірених медичних втручань для лікування PPD. Лікування основного захворювання або видалення порушника може бути корисним. Основою лікування є лікування симптомів за допомогою місцевих кортикостероїдів та антигістамінних препаратів при свербінні. Для запобігання супутньому венозному застою рекомендується стискання ніг та уникнення тривалого стояння. 1 Показано, що фотохіміотерапія псораленом успішно лікує хворобу Шамберга, пігментований пурпуровий дерматоз Гужеро-Блума та золотистий лишай. 1 Вузькосмугова ультрафіолетова фототерапія також продемонструвала ефективність при хворобі Шамберга та пурпурі Майоккі. 10 Гризеофульвін, пентоксифілін, циклоспорин та комбінація перорального рутозиду та аскорбінової кислоти показали обнадійливі результати в невеликих дослідженнях. 1
Пацієнта у поданій справі обрали для лікування місцевим триамцинолоном. При 1-місячному спостереженні зміна кольору шкіри залишалася і не суттєво покращилася.
Анна Полінер, BSA є студентом-медиком; Талія Нурілі, бакалавр, є студентом-медиком; і Крістофер Різк, доктор медичних наук, є дерматологом медичного коледжу Бейлора, Х'юстон, штат Техас.
- Партнер ліжка, який стогне під час сну - клінічний радник
- Кальцій у коричневому рисі, на 100 г - дієта та фітнес сьогодні
- Рандомізоване клінічне випробування, що порівнює гідроколоїд, фенітоїн та прості пов'язки для
- Відповідне дозування хіміотерапії для дорослих пацієнтів із ожирінням, хворих на рак, Американське клінічне товариство
- Застосування алгоритмів лікування ожиріння до канадських дорослих European Journal of Clinical