Освіта пацієнта
Схеми руху кишечника у дітей різняться. Дитина приблизно у віці 2 років матиме близько 2 випорожнень на день. Після 4-річного віку у дитини може бути 1 дефекація на день.
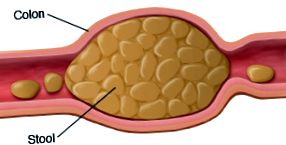
Звичайний стілець м’який і легко проходить. Але іноді кал стає твердим або твердим. Їх важко пройти. Вони можуть проходити рідше. Це називається запором. Це часто зустрічається у дітей. Звички кишечника кожної дитини трохи відрізняються. Те, що здається запором у однієї дитини, може бути нормальним для іншої. Симптоми запору можуть включати:
Проблеми із затриманням сечі або стільця
Табурет у нижній білизні вашої дитини
Хворобливі випорожнення кишечника
Свербіж, набряк або біль навколо заднього проходу
Будь-яка поведінка, схожа на те, що дитина намагається затримати табурет, наприклад, стоячи на пальцях ніг, тримаючись за м’язи живота або поведінку, схожу на танці
Іноді в калі можуть з’являтися прожилки крові, як правило, це пов’язано з анальною тріщиною. Це розрив анальної оболонки, спричинений напруженням при запорах. Однак будь-яка кров у стільці повинна бути оцінена лікарем вашої дитини.
Запор може мати багато причин, таких як:
Харчування з низьким вмістом клітковини
Не вживає достатньої кількості рідини
Відсутність фізичних вправ або фізичних навантажень
Стрес або зміни режиму
Часте використання або неправильне використання проносних засобів
Ігнорування бажання кишечника або затримка дефекації
Такі ліки, як ліки від болю за рецептом, залізо, антациди, певні антидепресанти та добавки кальцію
Рідше закупорка кишечника та запалення кишечника
Простий запор легко зупинити, як тільки стане відомо про причину. Постачальники медичних послуг можуть не робити жодних тестів для діагностики запору.
Догляд на дому
Медичний працівник вашої дитини може призначити стимулятор кишечника, мастило або супозиторій. Вашій дитині також може знадобитися клізма або проносне. Дотримуйтесь усіх вказівок щодо того, як і коли використовувати ці продукти.
Зміни їжі, напоїв та звичок
Ви можете допомогти лікувати та запобігати запорам у дитини за допомогою деяких простих змін у харчуванні та звичках.
Внесіть зміни в раціон дитини, наприклад:
Поговоріть із лікарем вашої дитини про його споживання молока. Дітям, які не реагують на інші консервативні заходи, лікар може порадити зупинити коров’яче молоко на 2 тижні, щоб перевірити, чи покращуються симптоми. Якщо симптоми покращаться під час цього випробування, ви можете перейти на немолочну форму молока. Це, швидше за все, форма алергії на молоко, а не справжній запор.
Збільште кількість клітковини в харчуванні дитини. Це можна зробити, додавши фрукти, овочі, крупи та зернові.
Переконайтеся, що ваша дитина їсть менше м’яса та перероблених продуктів.
Переконайтеся, що ваша дитина п’є багато води. Деякі фруктові соки, такі як груша, чорнослив та яблуко можуть бути корисними. Однак фруктові соки наповнені цукром. Академія педіатрії рекомендує не використовувати сік для дітей віком до 1 року. Діти віком від 1 до 3 років повинні мати не більше 4 унцій соку на день. Діти від 4 до 6 років повинні мати не більше 4-6 унцій соку на день. Діти від 7 до 18 років повинні мати не більше 8 унцій 1 склянки соку на день.
Наберіться терпіння і змінюйте дієту з часом. Більшість дітей можуть вередувати щодо їжі.
Допоможіть дитині мати гарні звички в туалеті. Обов’язково:
Навчіть дитину не чекати випорожнення кишечника.
Нехай ваша дитина сидить у туалеті по 10 хвилин щодня в один і той же час. Корисно, щоб ваша дитина сиділа після кожного прийому їжі. Це допомагає створити рутину.
Подаруйте дитині зручне дитяче сидіння для унітазу та табурет.
Ви можете читати чи складати компанію своїй дитині, щоб зробити це позитивним досвідом.
Подальший догляд
Зверніться до лікаря вашої дитини.
Особлива примітка для батьків
Навчіться знати нормальний малюнок кишечника вашої дитини. Зверніть увагу на колір, форму та частоту стільця.
Коли звертатися до лікаря
Негайно зателефонуйте медичному працівнику вашої дитини, якщо щось із цього трапиться:
Біль у животі, що посилюється
Метушня або плач, які неможливо заспокоїти
Відмова пити або їсти
Чорний, смоляний табурет
Запор, який не покращується
У вашої дитини лихоманка (див. Діти та лихоманка, нижче)
Лихоманка і діти
Завжди використовуйте цифровий термометр для перевірки температури дитини. Ніколи не використовуйте ртутний термометр.
Для немовлят та малюків обов’язково правильно використовуйте ректальний термометр. Ректальний термометр може випадково проткнути отвір у (перфорації) прямої кишки. Він також може передавати мікроби зі стільця. Завжди дотримуйтесь вказівок виробника для правильного використання. Якщо вам не комфортно вимірювати ректальну температуру, використовуйте інший метод. Розмовляючи з медичним працівником вашої дитини, повідомте йому, який метод вимірював температуру у вашої дитини.
Ось рекомендації щодо температури лихоманки. Температура вух не є точною до 6-місячного віку. Не вимірюйте температуру в ротовій порожнині, поки вашій дитині не виповниться 4 роки.
Немовлята до 3 місяців:
Запитайте лікаря вашої дитини, як слід вимірювати температуру.
Температура прямої кишки або чола (скроневої артерії) 100 ° F (38 ° C) або вище, або відповідно до вказівок постачальника
Температура пахв 99,2 ° F (37,2 ° C) або вище, або за вказівкою постачальника послуг
Дитячий вік від 3 до 36 місяців:
Ректальна, лобна (скронева артерія) або температура вух 102 ° F (38,9 ° C) або вище, або за вказівкою постачальника
Температура пахв 101,3 ° F (38,3 ° C) або вище, або за вказівкою постачальника послуг
Дитина будь-якого віку:
Повторна температура 40 ° C (104 ° F) або вище, або за вказівкою постачальника послуг
Лихоманка, яка триває більше 24 годин у дитини до 2 років. Або лихоманка, яка триває 3 дні у дитини 2 роки і старше.
- Дитячі конкурси краси Чому ми сьогодні навчаємо наших дівчат психології
- Дитяча нейробіологія впливає на успіх у сімейному поведінковому лікуванні дітей з ожирінням
- Дитина, що їсть продукти, багаті магнієм
- Дитяче харчування OSPI
- Діти Харчування харчування будинку