Занижена наслідки ожиріння під час вагітності: невідповідність пацієнта-протеза
1 Відділення анестезіології, клініка Майо, Рочестер, штат Міннесота 55905, США
2 Відділ кардіології, клініка Майо, Рочестер, штат Міннесота 55905, США
Анотація
Оскільки рівень ожиріння зростає у жінок дітородного віку, зростають і ускладнення ожиріння під час вагітності. Рідкісне і, ймовірно, занижене ускладнення виникає у жінок із ожирінням, які отримали заміну серцевого клапана із загрозою вагітності протезом, розмір якого недостатній для габітусу тіла, що називається невідповідністю пацієнта-протеза (PPM). Фізіологічні зміни вагітності, а також підвищений приріст ваги в сукупності посилюють PPM. Ми повідомляємо про випадок PPM, який вимагав заміни протеза під час вагітності на 16 тижні. Оскільки частота цього клінічного сценарію зростає, важливо розуміти наслідки розміру протеза, а також наслідки проведення серцево-легеневої хірургії для корекції малого протезу клапана під час вагітності.
1. Вступ
Поширеність ожиріння зростає серед жінок у Сполучених Штатах. Насправді у жінок у віці 20–34 років спостерігається найбільше зростання рівня ожиріння в країні. В результаті в даний час 1 з 2 жінок дітородного віку мають надлишкову вагу (ІМТ 25,0–29,9) або страждають ожирінням (ІМТ> 30 кг/м 2) [1], і приблизно 20% жінок на початку вважаються ожирінням [2] вагітності. Ускладнення матері, пов’язані з ожирінням під час вагітності, включають гестаційний діабет, прееклампсію, більш високий рівень кесаревих розроджень та збільшення післяпологових ускладнень [3].
Ймовірним недооціненим наслідком ожиріння під час вагітності є невідповідність пацієнта протезу (PPM) [4]. PPM виникає, коли протез серцевого клапана має недостатній розмір для пацієнта, якому він введений (тобто протез занадто малий для пацієнта) [5]. Найчастіше повідомляється після заміщення аортального клапана (АВР), РРМ асоціюється із нижчою гемодинамікою, меншою регресією гіпертрофії лівого шлуночка, збільшенням частоти серцевих подій та вищими показниками смертності [6–8]. На сьогоднішній день існує лише один випадок з описом ППМ та вагітності. Тут ми представляємо випадок, коли жінці, яка страждає ожирінням, повторно проводили заміну аортального клапана під час вагітності через погіршення серцевої недостатності, спричиненої РРМ. Хоча хірургічне втручання з приводу дисфункції протезів клапанів під час вагітності вже було описано, жодного випадку кардіохірургічного втручання під час вагітності з метою корекції PPM не було.
2. Справа
Пацієнтка, описана в наступному випадку, надала письмову згоду на публікацію свого клінічного сценарію. 33-річна гравіда 4, пара 0, жінка, що страждає ожирінням (ІМТ = 49 кг/м 2), була представлена на 16 тижні вагітності із симптомами погіршення серцевої недостатності. На момент презентації вона скаржилася на зниження толерантності до фізичних навантажень (їй стає важко піднятися на 4–5 сходів до зупинки для відпочинку), періоди задишки у спокої та 2-3 ортопнеї на подушці. Ці симптоми були новими, оскільки, як повідомлялося, до вагітності вона була відносно безсимптомною з точки зору серця.
У віці 25 років вона перенесла заміну аортального клапана (AVR) 19-міліметровим механічним протезом St. Jude для вродженого двостулкового аортального клапана. Хоча її кардіохірургія та подальше відновлення та реабілітація були успішними, невеликий розмір аортального протеза призвів до відносного стенозу, оскільки її вага поступово зростала протягом наступних років після операції. Ускладнюючи своє одужання, їй поставили діагноз: системний червоний вовчак (СЧВ) і лікували преднізолоном, що ще більше сприяло збільшенню ваги.
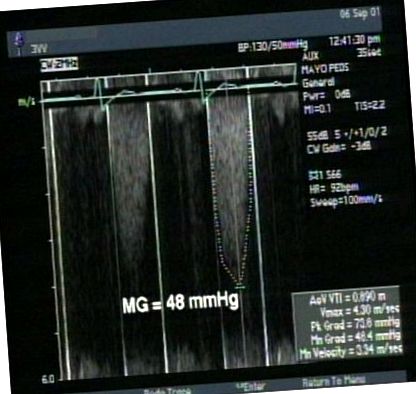
Ця пацієнтка пережила три викидні у першому триместрі і на момент пред'явлення вагітності була на 16 тижні вагітності. Причини цих викиднів не визначені. Однак, враховуючи цей анамнез та її погіршення симптомів, рекомендували оцінку кардіології. Проведена трансезофагеальна ехокардіограма (ТЕЕ), яка продемонструвала концентричну гіпертрофію лівого шлуночка (ЛШ) із нормальною систолічною функцією. Аортальний протез виглядав структурно нормальним, однак середній трансвальвулярний градієнт був підвищений на 48 мм рт. Ст. З ефективною площею отвору, індексованою розміром тіла (EOAI), 0,26 см 2/м 2, що відповідає суворому PPM (рис. 1). Після консультації з акушерською командою було рекомендовано пацієнтці пройти повторну процедуру заміни низькорослого аортального протеза. Після повного обговорення ризиків та переваг повторних кардіохірургічних втручань під час вагітності пацієнтка погодилася продовжити.
Пацієнт пережив нічим не примітне відновлення, і його виписали додому. Хоча решта акушерської допомоги надавалась деінде, повідомлялося, що у пацієнтки була інакше непримітна термін вагітності, і її немовля народилося через неускладнене кесареве розтин. З тих пір пацієнт втрачений для подальшого спостереження.
3. Обговорення
Цей випадок підкреслює рідкісні, але потенційно важкі наслідки ожиріння у акушерських пацієнтів із високим ризиком, коли попередньо проводили заміну серцевого клапана. Національний рівень ожиріння у дітородного віку жінок продовжує зростати і випереджає інші демографічні показники. З продовженням кризи ожиріння продовжуватимуться і проблеми, пов’язані з ожирінням під час вагітності. Як показує цей випадок, непередбачене ускладнення ожиріння під час вагітності може мати місце у жінок із попередньою заміною серцевого клапана. У цьому випадку вагітність плюс невідповідність протезів спричинили серйозну серцеву недостатність у вагітної жінки, достатньо важку, щоб вимагати заміни клапана під час вагітності. У нашому обговоренні будуть висвітлені пункти, що стосуються невідповідності протезів пацієнта та хірургічного втручання на серцево-легеневій артерії під час вагітності.
3.1. Невідповідність пацієнта-протеза
В недавньому дослідженні було показано, що важкий РРМ спостерігається у 4–10% випадків після заміщення аортального клапана. Важливим гемодинамічним наслідком РРМ є генерація високих трансвальвулярних градієнтів. На додаток до створення ятрогенного фізіологічного аортального стенозу, цей підвищений градієнт відразу після операції із заміщення аортального клапана (AVR) затримує регрес гіпертрофії лівого шлуночка (LVH). Регресія ШВЛ є важливим предиктором виживання після АВР [7].
Завдяки наявності швейного кільця та штучної опори листочка, всі протезні клапани серця відносно стенотичні у порівнянні з нормальними клапанами. Однак лікарі діагностують PPM, коли EOAI опускається нижче 0,85 см 2/м 2 [9]. Зазначається, що помірний PPM існує, коли EOAI становить від 0,65 до 0,85 см 2/м 2, тоді як EOAI нижче 0,65 см 2/м 2 визначає серйозний PPM. У випадку, який ми описуємо, EOAI становив 0,26 см 2/м 2, що значно перевищувало діапазон. EOA протезного клапана змінюється залежно від розміру та типу протеза. Значення EOA для різних протезів легко доступні в літературі [9]. При виборі типу та розміру протеза слід враховувати EOAI, який призведе до даного пацієнта. Хірурги, як правило, вимірюють розмір затрубного клапана in vivo за допомогою каліброваних приладів для вимірювання розміру. Кільцевий розмір також часто вимірюють до операції за допомогою трансторакальної ехокардіографії або ТЕЕ. Якщо наявність невеликого затрубного простору виключає введення протеза належного розміру, можна розглянути можливість хірургічного збільшення кільцевого кільця [9].
3.2. Оптимальний термін вагітності
Ця пацієнтка пройшла CPB на 16 тижні вагітності. Жодної залежності між гестаційним віком на момент хірургічного втручання CPB та захворюваністю та смертністю плода остаточно не встановлено. У ретроспективних серіях фетальна смертність була описана протягом кожного триместру вагітності [10–14]. Тим не менше, багато анестезіологів, кардіологів, акушерів та кардіоторакальних хірургів рекомендують відкладати хірургічну операцію, особливо хірургічну операцію, що вимагає КПБ, до органогенезу плода протягом першого триместру вагітності. В кінці другого триместру серцевий викид породіллі досягає піку. Як результат, наростаючі симптоми, про які повідомляв наш пацієнт на початку другого триместру, швидше за все, продовжували б прогресувати. Отже, на початку другого триместру був ідеальний час для проведення операції, запобігаючи подальшому погіршенню серцевого стану, але піддаючи плід анестезії та CPB після того, як відбувся органогенез.
3.3. Моніторинг серцевого ритму плода Інтраопераційно
У ранній термін вагітності постійний моніторинг серцебиття плода може бути технічно складним і надати мало цінної інформації. Однак, оскільки гестаційний вік наближається до життєздатності, деякі експерти рекомендують моніторинг частоти серцевих скорочень плода під час CPB [15]. Частота серцевих скорочень плода (FHR) пов’язана з фетоплацентарною достатністю. Гостра фетоплацентарна недостатність призводить до брадикардії плода. Тривала недостатність призводить до подальшого фетального ацидозу, що призводить до тахікардії плода з мінімальною мінливістю варіабельності ритму удару при відстеженні FHR.
Початок CPB, як правило, характеризується брадикардією плода у відповідь на підвищення перфузійного тиску. На закінчення CPB може спостерігатися тахікардія плода із зниженою мінливістю варіабельності «від удару до удару» [16, 17]. Крім того, переохолодження викликає брадикардію плода, і якщо пацієнт прохолодний, пацієнта можна зігріти. Деякі стверджують, що моніторинг FHR не є корисним під час CPB, оскільки вагітним пацієнтам, які перебувають під CPB, слід просто підтримувати нормотермічність та максимальний перфузійний тиск протягом усього циклу CPB. Тому, якщо брадикардія плода виникає під час операції, подальше втручання неможливе. Кесарів розтин під час КПБ не рекомендується через антикоагуляцію та ризик знекровлення матері.
3.4. Техніка серцево-легеневого шунтування: нормоутворююча проти гіпотермічної
Слід уникати переохолодження організму під час проведення CPB у вагітної пацієнтки, оскільки це, ймовірно, спричиняє зменшення плацентарного кровотоку та перенесення кисню, а також може призвести до збільшення скорочень матки та епізодів брадикардії та асистолії плода. Найголовніше, однак, ретроспективно було показано, що це збільшує смертність плода. Під час огляду 69 випадків з 1958 по 1992 р. Автори виявили, що у 40 найсвіжіших випадках вагітних жінок, які перенесли ХПБ, фетальна смертність становила 24% у групі з гіпотермічним ЦПБ та нуль у групі, що не має матриці [18]. Тому підтримка нормотермії важлива для самопочуття плода.
4. Висновок
PPM виникає, коли клапанний протез має недостатній розмір для передбачуваного пацієнта. У цьому випадку 19-мм аортальний протез був встановлений жінці, яка згодом захворіла ожирінням, а пізніше і завагітніла. Гемодинамічні зміни вагітності, зокрема збільшення серцевого викиду, сприяли погіршенню серцевої недостатності, і вона вимагала операції серцево-легеневого шунтування на початку свого другого триместру. Рекомендації щодо успішної кардіохірургічної операції у вагітної пацієнтки включають оптимізацію гестаційного віку на момент операції, розсудливе використання моніторингу серцевого ритму плода, високий потік та нормотермічний CPB [13]. У нашому випадку заміна клапана призвела до сприятливого результату як для матері, так і для плода.
Подяка
Цей документ був підтриманий Клінікою Мейо-Рочестер, Відділення анестезіологічних дискреційних фондів.
Список літератури
- А. Вахратян, “Поширеність надмірної ваги та ожиріння серед жінок дітородного віку: результати національного опитування про ріст сім’ї 2002 року”, Журнал охорони здоров’я матері та дитини, вип. 13, № 2, с. 268–273, 2009. Переглянути на: Сайт видавця | Google Scholar
- А. М. Керріган та К. Кінгдон, “Ожиріння матері та вагітність: ретроспективне дослідження”, Акушерство, вип. 26, No 1, с. 138–146, 2010. Переглянути на: Сайт видавця | Google Scholar
- Б. Е. Мецгер, "Дослідження гіперглікемії та несприятливих наслідків вагітності (HAPO): асоціації з індексом маси тіла матері", БЖОГ, вип. 117, ні. 5, с. 575–584, 2010. Переглянути на: Сайт видавця | Google Scholar
- П. М. Белфорд, Дж. Девіс та Г. Уеллс, “Випадок невідповідності пацієнта-протеза, що ускладнює вагітність”, Американський журнал перинатології, вип. 24, ні. 4, с. 241–242, 2007. Переглянути на: Сайт видавця | Google Scholar
- Т. Вальтер, А. Растан, В. Фальк та ін., “Невідповідність протезів пацієнта впливає на короткострокові та довгострокові результати після заміни аортального клапана” Європейський журнал кардіо-торакальної хірургії, вип. 30, ні. 1, с. 15–19, 2006. Переглянути на: Сайт видавця | Google Scholar
- C. Blais, J. G. Dumesnil, R. Baillot, S. Simard, D. Doyle і P. Pibarot, «Вплив невідповідності протезу клапана та пацієнта на короткочасну смертність після заміни аортального клапана» Тираж, вип. 108, ні. 8, с. 983–988, 2003. Переглянути на: Сайт видавця | Google Scholar
- Р. Гарсія Фустер, Дж. А. Монтеро Аргудо, О. Гіл Альбарова та ін., "Невідповідність пацієнта-протеза при заміні аортального клапана: насправді терпимо?" Європейський журнал кардіо-торакальної хірургії, вип. 27, ні. 3, с. 441–449, 2005. Переглянути на: Сайт видавця | Google Scholar
- Б. К. Лам, В. Чан, П. Хендрі та ін., “Вплив невідповідності пацієнта-протеза на пізні результати після заміни мітрального клапана” Журнал торакальної та серцево-судинної хірургії, вип. 133, ні. 6, с. 1464–1473.e3, 2007. Переглянути на: Сайт видавця | Google Scholar
- Дж. Г. Думесніл та П. Пібаро, “Невідповідність протезу та пацієнта: оновлення”, Поточні кардіологічні звіти, вип. 13, № 3, с. 250–257, 2011. Переглянути на: Сайт видавця | Google Scholar
- Б. М. Вайс, Л. К. фон Сегессер, Е. Алон, Б. Зайферт та М. І. Туріна, “Результати серцево-судинної хірургії та вагітності: систематичний огляд періоду 1984–1996 рр.” Американський журнал акушерства та гінекології, вип. 179, ні. 6, с. 1643–1653, 1998. Переглянути на: Сайт видавця | Google Scholar
- Р. С. Зітнік, Р. О. Бранденбург, Р. Шелдон та Р. Б. Уоллес, “Вагітність та хірургія на відкритому серці”, Тираж, вип. 39, ні. 5, с. I257–262, 1969. Перегляд за адресою: Google Scholar
- Р. М. Беккер, “Інтракардіальна хірургія у вагітних”, Літопис торакальної хірургії, вип. 36, ні. 4, с. 453–458, 1983 р. Перегляд за адресою: Google Scholar
- R. A. Strickland, W. C. Oliver, R. C. Chantigian, J. A. Ney та G. K. Danielson, “Наркоз, серцево-легеневий шунтування та вагітна пацієнтка” Матеріали клініки Майо, вип. 66, ні. 4, с. 411–429, 1991. Переглянути за адресою: Google Scholar
- Е. Салазар, Н. Еспінола, Ф. Дж. Моліна, А. Рейєс та Р. Барраган, “Хірургія серця з серцево-легеневим шунтуванням у вагітних” Archivos de Cardiologia de Mexico, вип. 71, ні. 1, с. 20–27, 2001. Перегляд за адресою: Google Scholar
- К. Арендт, “Вагітна пацієнтка та серцево-легеневий шунтування”, в Пацієнти, які переживають медичну допомогу, які перенесли кардіоторакальну хірургію: Монографія товариства серцево-судинних анестезіологів, Н. Х. Коен, Ед., С. 215–244, Волтерс Клувер, Ліппінкот Вільямс та Вілкінс, 2009. Перегляд: Google Scholar
- К. С. Кох, Р. М. Фрізен, Р. А. Лівінгстон та Л. Дж. Педдл, “Моніторинг плода під час серцевої хірургії матері із серцево-легеневим шунтуванням” Журнал Канадської медичної асоціації, вип. 112, ні. 9, с. 1102–1104, 1975 р. Перегляд за адресою: Google Scholar
- Д. Л. Леві, Р. А. Уоррінер та Г. Е. Берджесс, “Реакція плода на серцево-легеневий шунтування”, Акушерство та гінекологія, вип. 56, ні. 1, с. 112–115, 1980. Перегляд за адресою: Google Scholar
- Ф. Поміні, Д. Меркольяно, К. Каваллетті, А. Карузо та П. Поміні, “Серцево-легеневий шунтування під час вагітності” Літопис торакальної хірургії, вип. 61, ні. 1, с. 259–268, 1996. Переглянути на: Сайт видавця | Google Scholar
- Анотація 20527 Невідповідність пацієнта-протеза клапана аорти при ожирінні. Чи настав час переглянути його?
- Асоціації ожиріння матері перед вагітністю та надмірного збільшення ваги вагітності з несприятливими
- Сприйнятливість до фібриляції передсердь при ожирінні Надмірне ожиріння та ускладнення фіброзу
- Блог - Дитяче ожиріння Чому важливо підтримувати здорову вагу з раннього віку
- Упередженість уваги до винагороди та покарання за надмірну вагу та ожиріння Дослідження TRAILS