Втрата ваги, спричинена баріатричною хірургією, при крайньому ожирінні призводить до зменшення харчової залежності
Анотація
Об’єктивна
Щоб перевірити гіпотези про те, що баріатрична хірургія спричиняє втрату ваги: 1) індукує ремісію харчової залежності (ФА) і 2) нормалізує іншу харчову поведінку, пов’язану з ФА.
Дизайн та методи
До і після вивчали сорок чотири осіб із ожирінням (ІМТ = 48 ± 8 кг/м 2)
Втрата ваги на 20%, спричинена баріатричною хірургією (25 шлункових шунтування Roux-en-Y, 11 лапароскопічних регульованих пов’язок шлунка та 8 шлункових шлунково-кишкових шляхів). Ми оцінили: 1) FA (Єльська шкала харчової залежності), 2) потяг до їжі (Інвентаризація пристрасті до їжі) та 3) обмежувальну, емоційну та зовнішню поведінку в їжі (анкета голландської поведінки в їжі).
Результати
ФА був виявлений у 32% випробовуваних перед операцією. Порівняно з суб'єктами, які не хворіли на ФА, ті, хто страждав від ФА, частіше жадали їжі та мали вищі оцінки за емоційну та зовнішню поведінку в їжі (усі значення P 0,8). Втрата ваги, спричинена хірургічним втручанням, призвела до ремісії ФА у 93% суб’єктів ФА; після операції нових випадків ФА не розвинулось. Втрата ваги, спричинена хірургічним втручанням, зменшила тягу до їжі, а також емоційну та зовнішню поведінку в їжі в обох групах (усі значення P 1,1).
Висновок
Зниження ваги, спричинене баріатричною хірургією, індукує ремісію ФА та покращує кілька видів харчової поведінки, пов’язаних із ФА.
Вступ
Ожиріння стало основною проблемою охорони здоров’я в США та багатьох країнах світу через його високу поширеність, пов’язаність із серйозними захворюваннями та економічні витрати. Ожиріння спричинене складною взаємодією між генетичними, екологічними, центральними нервовими факторами та факторами способу життя, що призводить до поглинання більше енергії, ніж витрачається протягом тривалого періоду часу, та накопичення надлишкової енергії у вигляді жиру в організмі. Збільшення споживання їжі необхідно підтримувати у людей, що страждають ожирінням, щоб підтримувати збільшення розміру тіла. Було запропоновано, що поведінка, пов’язана із звиканням до їжі, або “харчова залежність” (ФА) відповідає за надмірне споживання їжі та підвищене ожиріння у підгрупі людей із ожирінням (1–6).
Баріатрична хірургія є найефективнішою доступною терапією для схуднення при ожирінні та має глибокий вплив на споживання їжі (15, 16). Дані кількох досліджень показали, що втрата ваги, спричинена шлунковим шунтуванням Roux-en-Y (RYGB) або лапароскопічним регульованим зв'язуванням шлунка (LAGB), пов'язана зі зменшенням харчової тяги та зниженням емоційної та зовнішньої харчової поведінки (16, 17). Однак невідомо, чи може спричинена баріатричною хірургією втрата ваги вплинути на ФА у пацієнтів, які відповідають діагностичним критеріям ФА до операції.
Метою цього лонгітюдного дослідження було перевірити гіпотези, згідно з якими втрата ваги, спричинена трьома найчастіше виконуваними процедурами баріатричної хірургії, RYGB, LAGB та резекцією шлунка (SG), індукує ремісію ФА, як діагностується YFAS, та нормалізує харчова поведінка, пов’язана з ФА. Ми оцінювали осіб, що страждають ожирінням, до баріатричної хірургії та після того, як вони програли
20% маси їх тіла.
Методи та процедури
Вивчення предметів
Досліджувана популяція складалася з 44 послідовних пацієнтів із ожирінням (39 жінок, 5 чоловіків), яким було заплановано пройти RYGB (n = 25), LAGB (n = 11) або SG (n = 8) в єврейській лікарні Барнса (Сент-Луїс), MO, США) після того, як вони втратили щонайменше 15% від своєї початкової маси тіла і повернулись для подальших досліджень протягом 9 місяців після операції. Було зараховано дев'ять додаткових предметів, але вони не завершили дослідження: чотири відмовились, три були втрачені для подальшого спостереження, один не зміг повернутися для подальшого обстеження протягом 9 місяців після операції, а один вирішив не робити операції. Серед цих осіб, які не завершили роботу, вісім були в групі, що не входить до складу FA, і один - до групи FA. Усі випробувані відповідали критеріям хірургічного втручання, рекомендованим Американським товариством метаболічної та баріатричної хірургії (18). Ми виключили потенційних суб’єктів, які страждали на діабет, курили сигарети, перенесли операції на кишечнику, запальні захворювання кишечника, важку дисфункцію органів, булімію або зловживання речовинами чи алкоголем. Усі суб’єкти надавали письмову інформовану згоду перед участю у цьому дослідженні, яке було схвалено Інституційною комісією з вивчення медичної школи Вашингтонського університету.
Експериментальний протокол
Оцінка харчової поведінки
Випробовувані заповнювали YFAS (5), Голландський опитувальник щодо харчової поведінки (DEBQ; 19) та Інвентаризацію харчової пристрасті (FCI; 20) до та після
20% (діапазон 15% -28%) втрата ваги, спричинена хірургічним втручанням. Ці анкети проводились у приватній кімнаті Клінічного дослідницького відділу медичної школи Вашингтонського університету.
YFAS - це опитувальник із 25 пунктів, який адаптував 7 симптомів залежності від речовин, перелічених у DSM-IV-TR, для оцінки звикання до харчової поведінки. До цих симптомів належать: 1) речовина, що приймається у більшій кількості та довше, ніж передбачалося; 2) наполегливе бажання або багаторазова невдала спроба кинути палити; 3) багато часу/діяльності для отримання, використання, відновлення; 4) важливі соціальні, професійні чи рекреаційні заходи, відмовлені або скорочені; 5) використання продовжується, незважаючи на знання несприятливих наслідків; 6) толерантність (помітне збільшення кількості; помітне зменшення ефекту); та 7) характерні симптоми абстиненції, речовина, яка приймається для полегшення абстиненції). Щоб досягти діагнозу ФА, суб’єкт повинен відчути 3 або більше із 7 симптомів залежності та мав значні порушення або дистрес протягом останнього року. Оцінка YFAS - це загальна кількість схвалених симптомів, коливається від 0 до 7 (5). YFAS був затверджений у групах баріатричної хірургії (11, 13).
DEBQ вимірює три загальні психологічні виміри харчової поведінки: 1) емоційне харчування (схильність до їжі у відповідь на негативні емоції, такі як депресія або почуття самотності), 2) зовнішнє харчування (схильність до їжі у відповідь на зовнішні харчові сигнали, такі як запах їжі); 3) стримане харчування (схильність до свідомого обмеження споживання їжі для контролю ваги тіла) (19). Референтні нормальні значення доступні як для чоловіків, так і для жінок (21). Відповіді оцінюються за допомогою 5-бальної шкали Лайкерта (1 = ніколи, 5 = дуже часто/завжди).
FCI - це підтверджений показник частоти загальної харчової тяги, а також тяги до певних видів їжі (високих жирів, солодощів, вуглеводів/крохмалю та жирів швидкого харчування) протягом останнього місяця (20). Відповіді оцінюються за допомогою 5-бальної шкали Лайкерта (1 = ніколи, 5 = дуже часто/завжди). І DEBQ, і FCI були підтверджені для людей із ожирінням та людей із ожирінням, які страждають розладами харчування (наприклад, 21, 22).
Хірургічні процедури
Всі хірургічні втручання проводились із застосуванням стандартних лапароскопічних підходів. Процедура SG включала поділ шлунково-кишкової зв’язки, ініціювання шлунково-кишкового тракту на 6 см проксимальніше пілоруса вздовж більшої кривої, проміжну резекцію очного дна та тіла шлунка та створення втулки вздовж меншої кривої на 40 французькому Бужі. Процедура RYGB передбачала створення невеликого (
20 мл) проксимальна шлункова торбинка, біліопанкреатична кінцівка 30 см та кінцівка Roux-Y 75–150 см (23). Для LAGB використовували стандартну парс-мляву техніку (Lap-Band, Allergan, Irvin, CA, USA) (23).
Управління дієтою після операції
Суб'єкти отримували індивідуальні дієтичні консультації, щоб допомогти їм досягти приблизно 20% загальної втрати ваги протягом 6 місяців після операції та надати однакові дієтичні рекомендації всім суб'єктам після операції. Випробовуваним було наказано споживати рідку дієту протягом першого тижня після операції, а потім 2–4-тижневий перехід до звичайної дієти, що містить 1000–1200 ккал/добу та 1,0 г білка/кг маси тіла/добу. Дієтолог-дослідник з досвідом в галузі управління вагою зустрічався з випробовуваними або зв’язувався з ними щотижня, щоб контролювати вагу тіла, переглядати споживання дієти, проводити стандартну поведінкову освіту щодо регулювання ваги та коригувати рекомендоване споживання енергії, якщо це необхідно для досягнення цілей зниження ваги. Усі оцінки харчової поведінки, проведені до операції, повторювались, коли учасники програвали
20% (від 15% до 28%) від їх початкової маси тіла.
Аналіз даних
Таблиця 1
| Вік (роки) | 42,6 ± 10,9 | 43,2 ± 11,1 | 0,87 |
| Вага тіла | |||
| До операції (кг) | 132,6 ± 24,3 | 131,2 ± 28,3 | 0,87 |
| Після операції (кг) | 106,0 ± 21,4 | 103,9 ± 21,9 | 0,77 |
| Втрата ваги (%) | 20,2 ± 2,7 | 20,7 ± 2,0 | 0,58 |
| ІМТ (кг/м 2) | |||
| Перед операцією | 48,2 ± 8,2 | 47,5 ± 8,0 | 0,81 |
| Після операції | 38,5 ± 6,9 | 37,7 ± 6,6 | 0,71 |
| Тип хірургічного втручання | |||
| RYGB (%) | 63 | 43 | |
| SG (%) | 17 | 21 | 0,42 |
| LAGB (%) | 20 | 36 | |
| Перегони (%) | |||
| Білий | 77 | 86 | |
| Чорний | 20 | 7 | 0,47 |
| Інше/змішане | 3 | 7 | |
| Річний дохід (% від групи) | |||
| 75 000 доларів | 33 | 36 | |
| Роки освіти | 14,3 ± 2,0 | 14,4 ± 1,7 | 0,57 |
Значення є середніми ± SD.
Вплив втрати ваги, спричиненого хірургічним втручанням, на харчову залежність
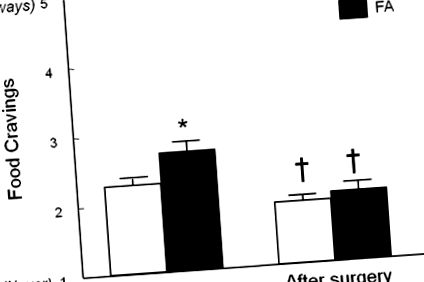
Суб'єктів оцінювали до і після 20 ± 3% втрати ваги. Втрата ваги, спричинена хірургічним втручанням, призвела до ремісії ФА у 13 із 14 суб'єктів (93%), які відповідали критеріям ФА до операції; після операції нових випадків ФА не виявлено. Отже, поширеність харчової залежності у цій досліджуваній популяції зменшилась з 32% до 2% (P Рисунок 1). Втрата ваги, спричинена хірургічним втручанням, зменшила середню кількість симптомів ФА у всіх суб’єктів (P Рисунок 2). Суб'єкти з ФА прагнули більше крохмалю та жирів швидкого харчування, ніж суб'єкти, які не хворіли на ФА, до операції. Хоча втрата ваги, спричинена хірургічним втручанням, зменшила тягу до всіх видів їжі, тяга до крохмалистих продуктів все ще була більш частою у ФА, ніж у суб'єктів, які не хворіли на ФА після операції (Р = 0,009; Рисунок 3).
Частота загальної харчової тяги до і після
Обмежувальні, емоційні та зовнішні оцінки, виміряні Голландською анкетою щодо поведінки в їжі, порівняно з Голландською Нормативною оцінкою до та після
20% баріатричної хірургічної індукованої втрати ваги у осіб, які відповідали критеріям харчової залежності (FA; чорні смуги), та суб’єктів, які не відповідали критеріям харчової залежності (non-FA; білі смуги). Дані представлені у середньому (± SEM). * Значно відрізняється від не-FA, P 2 (26%) (4). У цьому дослідженні поширеність ФА була
У 17 разів вище у жінок з ІМТ ≥ 35 кг/м 2, ніж у жінок з ІМТ від 18,5 до 22,9 кг/м 2. Незважаючи на те, що ми виключили потенційних учасників, які страждали на булімію, ми не визначили, чи були у наших суб'єктів розлад переїдання (BED), який асоціюється з ФА (3, 12) та покращується за допомогою баріатричної хірургії (27). Наші висновки демонструють, що втрата ваги може спричинити ремісію ФА, навіть якщо суб’єкти все ще страждають ожирінням. Ці дані свідчать про те, що ожиріння саме по собі не спричиняє ФА, але що ФА є одним із факторів ризику ожиріння, що змінюється.
Дані кількох (1, 35, 36), але не всіх (37) досліджень продемонстрували, що ожиріння пов'язане зі зменшенням доступності дофамінергічних рецепторів мозку, що є важливою складовою центрального механізму винагороди (1) і пов'язане з цим з наркоманією (2). Однак незрозуміло, чи впливає на систему дофамінергічних рецепторів, яка, ймовірно, задіяна у ФА, втрата ваги, спричинена баріатричною хірургією, через суперечливі результати різних досліджень, які виявили збільшення (39), зменшення ( 40) і відсутність змін (36) у зв’язуванні рецепторів дофаміну після операції шунтування шлунка.
Наше дослідження має кілька важливих обмежень. По-перше, ми не можемо визначити, чи поведінка після баріатричної хірургії була спричинена справжніми психологічними змінами, чи відображає дієтичну реакцію на зміни в анатомії шлунково-кишкового тракту. По-друге, надаючи дієтичне консультування після операції, щоб допомогти забезпечити дотримання рекомендованої післяопераційної дієти та полегшити втрату ваги, ми могли ненавмисно вплинути на оцінки суб’єктів оцінки харчової поведінки. По-третє, YFAS було затверджено в групах баріатричної хірургії (11, 13), але необхідні більш детальні оцінки психометричних властивостей цього інструменту у суб'єктів, які перенесли баріатричну хірургію. По-четверте, виключення пацієнтів з діабетом дозволяє уникнути потенційного незрозумілого впливу змін у контролі глюкози та препаратів для лікування діабету на наші результати, але означає, що наші результати можуть не перетворитись на пацієнтів з діабетом.
На закінчення, спричинена баріатричною хірургією втрата ваги індукує ремісію ФА, як діагностується YFAS, та покращує харчову поведінку, пов’язану з ФА, у людей з надмірною ожирінням. Потрібні додаткові дослідження, щоб визначити механізм (-и), відповідальний (і) за ремісію ФА, та визначити, чи впливає наявність ФА на ефективність втрати ваги при баріатричній хірургії.
Що вже відомо про цю тему
Ожиріння пов'язане з більшою поширеністю харчової залежності (ФА).
Суб'єкти, які відповідають критеріям FA, частіше жадають їжі і частіше беруть участь в емоційному харчуванні, гедонічному харчуванні та запої, ніж суб'єкти, які не відповідають критеріям FA (non-FA).
Втрата ваги, спричинена лапароскопічним регулюванням шлункової пов’язки або шлунковим шунтуванням, пов’язана зі зменшенням харчової тяги та зниженням емоційної та зовнішньої харчової поведінки.
Що додає це дослідження
Втрата ваги, пов’язана з баріатричною хірургією, пов’язана з ремісією ФА при екстремальному ожирінні. ФА був виявлений у 32% пацієнтів до операції, але лише у 2% пацієнтів після індукованої хірургічною операцією втрати ваги.
Втрата ваги, пов’язана з баріатричною хірургією, пов’язана зі зменшенням тяги до їжі та емоційною та зовнішньою поведінкою у харчуванні як у суб’єктів, що страждають від FA, так і не з FA. Однак обмежувальна харчова поведінка зростає у суб'єктів, які страждають на ФА, і не змінюється у пацієнтів, які не мають ФА, після операції.
Подяка
Автори дякують Йоганні Зонненшайн за технічну допомогу, Кортні Тіманн за допомогу з контрольованою втратою ваги та досліджуваним за їх участь. Це дослідження було підтримано грантами Національного інституту охорони здоров’я DK 37948, DK 56341 (Центр досліджень харчування та ожиріння) та AA 020018.
Виноски
Конфлікт інтересів. SK є акціонером Aspire Bariatrics, Metro Midwest Biotech та Human Longevity Inc, працює або є консультантом Aspire Bariatrics, Takeda Pharmaceuticals, Danone/Yakult, NovoNordisk, Merck та Ради з харчування яєць. RS працював консультантом Aspire Bariatrics та консультантом USGI Medical.
- Найкращий рецепт Втрата ваги Австралія Лікування Венесуельська харчова криза Втрата ваги Екстремальна вага
- 8 способів зберегти чудову втрату ваги на літніх канікулах - їжа для фітнесу
- 10 Найбільш сприятливих для схуднення продуктів харчування Дарзі
- 10 Популярне екстремальне схуднення 4 сезон 10 епізод. Сара переглянула послуги Conquip Continence Services
- Переваги яєчного білка від зниження артеріального тиску до стимулювання втрати ваги та багато іншого! Їжа NDTV