Гепатобластома: сучасні знання та обіцянки доклінічних досліджень
Дієго Ф. Кальвізі 1, Антоніо Солінас 2
Внески: (I) Концепція та дизайн: Усі автори; (II) Адміністративна підтримка: Усі автори; (III) Надання навчальних матеріалів або пацієнтів: Усі автори; (IV) Збір та збір даних: Усі автори; (V) Аналіз та інтерпретація даних: Усі автори; (VI) Написання рукописів: Усі автори; (VII) Остаточне затвердження рукопису: Усі автори.
Анотація: Рівень виживання пацієнтів з метастатичною гепатобластомою (HB) стабільно зростає протягом останніх тридцяти років з 27% до 79%. Ці досягнення є результатом точної стратифікації ризиків та ефективної хіміотерапії та хірургічної допомоги. Однак пацієнти з поганим прогнозом потребують більш ефективної терапії. Останні роки стали свідками нового розуміння біології НВ, що створило основу для молекулярної класифікації та нових цілей терапії. Тут ми розглядаємо молекулярну патологію НВ, зосереджуючись на генах-драйверах, що беруть участь у процесі онкогенезу, та ідентифікації нових цілей. Ми також розглядаємо роль моделей in vivo у з'ясуванні механізмів розвитку цієї хвороби та доклінічної фази нових способів лікування.
Ключові слова: Гепатобластома (HB); терапевтичні стратегії; β-катенін; Яп; mTORC1
Отримано: 09 вересня 2019 р .; Прийнято: 12 листопада 2019 р .; Опубліковано: 05 липня 2020 р.
Вступ
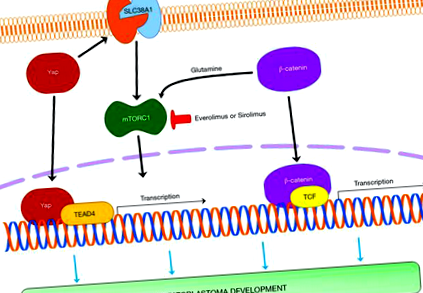
Драйверні гени HB
У 1999 р. Кох та співавт. (10) вперше повідомили, що спорадичним HB є пухлина з найвищою частотою мутації в кадрі гена CTNNB1, що кодує β-катенін, головний перетворювач у канонічному шляху WNT (11). Каскад WNT/β-катеніну відіграє ключову роль у розвитку печінки, регенерації та метаболічній зональності. Коли сигналізація WNT не активована, β-катенін зв’язується з комплексом деградації, що складається з аксину, APC, GSK3 та CK, а потім фосфорилюється у специфічних залишках серину та треоніну в екзоні 3 і деградує шляхом протеїноми убіквітину. Коли шлях WNT активований, β-катенін стабілізується і транслокується в ядро, де взаємодіє з сімейством факторів транскрипції Т-клітинний фактор/фактор посилення лімфоїдного ряду (TCF/LEF). Взаємодія з різними факторами транскрипції призводить до експресії різних генів та функцій. Подібний сценарій відбувається, коли мають місце мутації екзону 3 гена, що кодує β-катенін. У пацієнтів з НВ взаємодіючим фактором транскрипції є TCF4, і цільові гени включають, серед інших, c-MYC, Cyclin D1, EGFR та глутамінсинтетазу (12).
Імуногістохімічні фенотипи також сприяють характеристиці НВ. Дрібноклітинні недиференційовані HB поділяються на дві групи різних прогнозів відповідно до експресії INI1, негативні HBs поводяться як рабдоїдні пухлини (16). Маркери стовбуровості, такі як EpCam, CK19 та AFP, розрізняють HB, що виникає із стовбурових клітин більш зрілих типів пухлини (13).
Враховуючи рідкість НВ, молекулярні та імуногістохімічні біомаркери не були перевірені у більшої групи пацієнтів. Включення біологічних даних у клінічну практику є однією з цілей поточного PHITT. Випробування проводить збір та характеристику зразків усіх набраних пацієнтів. Біологічне тестування включає цілеспрямоване секвенування, панель мутацій наступного покоління, платформу сканування цілого генома SNP та гістохімічний аналіз (8).
Перехресні перешкоди між сигнальним шляхом s
Чи є препаратом β-катеніну ліки?
Більшість інгібіторів канонічного шляху WNT/β-катеніну є досліджуваними молекулами, які націлені на різні етапи передачі сигналу WNT. Ці агенти включають моноклональні антитіла, спрямовані проти лігандів WNT та рецепторів WNT, антагоністи дикобразу, стабілізатори комплексу деградації β-катеніну та, нижче за течією активованого β-катеніну, супресори взаємодії β-катеніну з співуактиватором циклічної відповіді AMP зв'язуючий білок (23,24).
Яка роль імунотерапії у лікуванні НВ?
У більшості пацієнтів клітин, що проникають через пухлину, мало. Цей висновок відповідає низькому рівню мутацій, віку пацієнтів та відсутності супутніх захворювань. Однак у HBs, пов'язаних з APC, цисплатин призводить до значного збільшення інфільтруючих клітин, організованих у вторинні та третинні лімфоїдні структури (28). Ці клітини складаються з CD3 і CD8 позитивних лімфоцитів і дендритних клітин і безпосередньо контактують з клітинами пухлини. Існує гіпотеза, що в даному випадку хіміотерапія призводить до імуногенної загибелі клітин. Клітини пухлини, пошкоджені цисплатином, випромінюють ад'ювантні сигнали, набираючи ефектори адаптаційної відповіді (29, 30). При епізодичному НВ цей висновок здається обмеженим. Слід зазначити, що цисплатин зазвичай призводить до апоптозу, який є імунологічно безшумною формою загибелі клітин. Розуміння молекулярних основ цих відмінностей може допомогти в лікуванні цих пацієнтів.
Результати прориву Т-клітин, генетично сконструйованих у пацієнтів з В-клітинними лімфомами, відкрили шлях до застосування цієї терапії при солідних пухлинах (31). Химерні антигенні рецептори (CAR) складаються з антигензв'язувальних ділянок, пов'язаних з активуючими молекулами. Сайт зв’язування антигену складається з мінливих областей моноклонального антитіла, об’єднаних в один ланцюг. Внутрішньоклітинний компонент, функцією якого є розширення сконструйованих клітин, включає молекули комплексу CD3, пов'язані з рецептором Т-клітин: ζ ланцюг, CD28, 4-1BB. CAR трансфікуються і експресуються в Т-клітинах за допомогою ретровірусних векторів. В оптимальних умовах, коли трансфіковані клітини є цитотоксичними ефекторами, взаємодія з клітинами пухлини, що експресують цільові антигени, призводить до некрозу пухлинних клітин. Терапія на основі CAR-T у пацієнтів з НВ є на початку.
На поверхні пухлинних клітин виявлено принаймні два антигени, придатні для терапії CAR-T: гліпікан-3 та EpCam. Гліпікан-3 є співрецептором ВНТ, функцією якого є контроль поділу та росту клітин. Він виражається у великій частці епітеліальних підтипів НВ і відсутній у нормальній печінці (32). Перенаправлення Т-клітин на гліпікан-3 через CAR призвело до некрозу клітинних ліній НВ (33). EpCam - це трансмембранний глікопротеїн, що експресується в НВ (13,34). Специфічні для Ep-Cam моноклональні антитіла викликають некроз клітин HB клітинами γδ t (35). В даний час проводиться набір пацієнтів для дослідження фази 1, спрямованого на оцінку безпеки та ефективності CAR-T клітин, перенаправлених на EpCam при різних типах пухлин.
Актуальність моделі in vivo s
У цілому, хоча імовірно неповні, наявні дані на моделях мишей вказують на функціональну важливість YAP, β-катеніну, mTORC1, c-Myc, LIN28a/b та NFE2L2/NRF2 у розвитку HB та пропонують корисність націлювання на ці гени та/або пов'язані шляхи для лікування захворювання людини.
Висновки
На відміну від багатьох інших типів твердої пухлини, за останні десятиліття було досягнуто вражаючого поліпшення лікування НВ та відносної виживання пацієнтів завдяки належній стратифікації пацієнтів та відповідним терапевтичним стратегіям. Однак деякі підгрупи HB все ще пов'язані з поганим прогнозом і потребують більш ефективної терапії. Нещодавно були створені деякі доклінічні моделі, що демонструють патогенетичну значимість протоонкогенів YAP, β-катеніну, c-Myc, LIN28a/b та NRF2, а також ефективність in vivo інгібіторів mTORC1 щодо зростання експериментальних моделей HB. Потрібно провести подальші дослідження, щоб визначити, чи корисні препарати, спрямовані на вищезазначені шляхи, для лікування ВГ людини.
Подяка
Фінансування: Цю роботу підтримав Фонд ді Сарденья [Грант 2014-0188].
Виноска
Конфлікт інтересів: Автори не мають заявляти про конфлікт інтересів.
Етична заява: Автори несуть відповідальність за всі аспекти роботи, забезпечуючи належне дослідження та вирішення питань, що стосуються точності або цілісності будь-якої частини роботи.
- Як функціональне харчування може покращити ваш поточний масаж, голковколювання або хіропрактику
- Здорові поради на рослинній основі; Рецепти відмови від молочних продуктів - Центр досліджень харчування
- Видавці люпину Сучасні тенденції гастроентерології та гепатології
- Періодичне голодування викликає запор, проблеми з кишечником - станьте частиною знань -
- Меггі Дорсетт - Сімейні та споживчі дослідження - Коледж Батта