Передопераційна втрата ваги пов’язана з гіршим прогнозом у операбельних хворих на рак стравоходу: одноцентровий ретроспективний аналіз великої когорти китайських пацієнтів
Шуйшен Чжан
1 відділення торакальної хірургії, Перша афілійована лікарня, Університет Сунь Ятсен, Гуанчжоу, Китайська Народна Республіка
Йонхуан Тан
1 відділення торакальної хірургії, Перша афілійована лікарня, Університет Сунь Ятсен, Гуанчжоу, Китайська Народна Республіка
Сяолі Цай
2 Відділ медичної ультразвукової техніки, Перша афілійована лікарня Університету Цзинань, Гуанчжоу, Китайська Народна Республіка
Kongjia Luo
3 Кафедра торакальної онкології, Онкологічний центр університету Сунь Ятсен, Гуанчжоу, Китайська Народна Республіка
Чжункай Ву
4 Кафедра кардіохірургії, Перша афілійована лікарня Університету Сунь Ятсен; Ключова лабораторія з допоміжного кровообігу, Міністерство охорони здоров’я, Гуанчжоу, Китайська Народна Республіка
Цзянджун Лу
1 відділення торакальної хірургії, Перша афілійована лікарня, Університет Сунь Ятсен, Гуанчжоу, Китайська Народна Республіка
Пов’язані дані
Набори даних, використані та проаналізовані під час поточного дослідження, доступні у відповідного автора за обґрунтованим запитом.
Анотація
Передумови: Передопераційна втрата ваги виявилася прогностичним фактором для багатьох видів раку. Однак те, чи має передопераційна втрата ваги клінічне значення у пацієнтів з раком стравоходу, залишається суперечливим.
Методи: Загалом 2174 китайських пацієнтів перенесли радикальну резекцію раку стравоходу з 2000 по 2008 рік. Пацієнти були розділені на дві групи: відсутність втрати ваги (-) та втрата ваги (+), залежно від того, чи була у них втрата ваги порівняно зі звичайною вагою на момент діагностики. Вплив передопераційної втрати ваги на виживання без хвороб (DFS) та загальну виживаність (OS) оцінювали за допомогою методу Каплана-Мейєра та моделей пропорційного ризику Кокса.
Результати: втрата ваги (+) була суттєво пов’язана з віком (Р = 0,001), алкоголізмом (Р Ключові слова: рак стравоходу, передопераційна втрата ваги, виживання без хвороб, загальна виживаність, фактор прогнозу
Передумови
Як поширена злоякісна пухлина шлунково-кишкового тракту в Китаї, рак стравоходу став однією з основних причин смерті. Згідно з останніми епідеміологічними статистичними даними, у 2015 році в Китаї було 477 900 випадків та 375 000 смертей від раку стравоходу 1. Хоча лікування раку стравоходу стає все більш комплексним, останні клінічні випробування показують, що п'ятирічна виживаність пацієнтів, які проходили комплексне лікування, становить близько 47% 2. Існує багато способів передбачити прогноз пацієнтів, які перенесли операцію, наприклад, Індекс харчового ризику (NRI), Індекс Маастрихта (MI), Суб’єктивна глобальна оцінка (SGA) та Міні-оцінка нутріції (MNA) 3, але прямий прогностичний фактор для раку стравоходу може мати більш високе клінічне значення для поліпшення його прогнозу.
Втрата ваги є симптомом коментарів приблизно у 57% - 85% хворих на рак стравоходу перед операцією 4, 5. Основні причини схуднення включають дисфагію, зменшення прийому всередину, системне запалення та психічні фактори 4 - 6. Встановлено, що втрата ваги є прогностичним фактором для раку товстої кишки 7, шлунка 8, шийки матки 9 та раку легенів 10. Щодо раку стравоходу, деякі дослідження показали, що передопераційна втрата ваги є фактором ризику для прогнозу. Студенти Hynes 'та Van' показали, що передопераційна втрата ваги> 10% є потенційним фактором ризику для прогнозування пацієнтів, які перенесли радикальну езофагектомію. А в когорті Ю. пацієнтів, які отримували ад'ювантну хіміотерапію після радикальної езофагектомії, вказувалося, що чим більша втрата ваги, тим гірший прогноз 11 - 13. Навпаки, інші дослідження припускають, що втрата ваги не є надійним незалежним прогностичним фактором 14. Отже, кореляція між передопераційною втратою ваги та прогнозом раку стравоходу є суперечливою.
Метою цього дослідження було подальше вивчення взаємозв'язку між передопераційною втратою ваги та прогнозом серед пацієнтів, які перенесли операцію з приводу карциноми стравоходу у великої когорти китайських пацієнтів, надавши таким чином більше доказів для визначення того, чи можна передопераційну втрату ваги використовувати як прогностичний фактор для пацієнтів з раком стравоходу.
Матеріали і методи
Пацієнти
Ми виявили послідовних пацієнтів з раком стравоходу, які перенесли радикальну операцію з приводу раку стравоходу в онкологічному центрі університету Сунь Ятсен у період з грудня 2000 р. По грудень 2008 р. 15. Пацієнти, які отримували неоад'ювантну або ад'ювантну терапію, мали в анамнезі інший рак, не мали дати втрати ваги. Нарешті, на основі критеріїв було включено 2174 пацієнта. Характеристики пацієнтів, включаючи втрату ваги, були зібрані в результаті ретроспективного огляду медичної документації за допомогою стандартизованої форми збору даних.
Хірургія
Найбільш поширені хірургічні підходи включали трансторакальну процедуру ліворуч, підхід Івора-Льюїса та цервікоторако-черевні процедури. Дисекцію лімфатичних вузлів, включаючи стандартну або розширену дисекцію грудних та черевних лімфатичних вузлів, проводили у пацієнтів без ознак метастатичного захворювання, яке включало метастази в шийний та чревний лімфатичні вузли 16. Патологічну стадію визначали згідно 7-го видання постановочної системи AJCC. Дослідження було схвалено Комітетом з етики Ракового центру університету Сунь Ятсен. Усі пацієнти надавали письмові інформовані згоди відповідно до етичного схвалення.
Втрата ваги
Пацієнтів запитували, чи мали вони втрату ваги порівняно зі звичайною вагою, коли їхню вагу вимірювали при діагностиці. Пацієнти були розділені на дві групи: відсутність втрати ваги (-) та втрата ваги (+).
Слідувати
Усі пацієнти отримували стандартизоване спостереження з інтервалом у 3 місяці протягом перших 2 років після операції, з інтервалом у 6 місяців на третій рік і щорічно після цього. Час спостереження обчислювався від дати операції до події або дати останнього контакту. Спостереження тривало до червня 2012 р. Основною кінцевою точкою була загальна виживаність (ОС), яка була розрахована від моменту операції до моменту смерті з будь-яких причин. Другою кінцевою точкою була виживання без хвороб (DFS), яка була розрахована від часу операції до першого рецидиву індексу раку або до смерті від усіх причин.
Статистичний аналіз
Статистичний аналіз проводили за допомогою SPSS 16.0 для програмної системи Windows (SPSS Inc, Чикаго, Іллінойс). Втрата ваги була проаналізована як категоріальна змінна після групування за відсутності втрати ваги (-) та втрати ваги (+). Зв'язок між втратою ваги та клініко-патологічними показниками аналізували за допомогою χ 2-тесту або точного тесту Фішера. Криві виживання були зображені методом Каплана-Мейєра та проаналізовані за допомогою тесту лог-рангу. Багатофакторний аналіз проводили з використанням моделі регресії пропорційних небезпек Кокса з покроковою процедурою вперед (ймовірність входу та вилучення становила 0,05 та 0,10 відповідно). Ми перевірили припущення про пропорційні небезпеки за допомогою тесту залишків Шенфельда і виявили, що тест не є статистично значущим для кожного з коваріатів, а також загальний тест. Отже, ми можемо припустити пропорційні небезпеки. Було оголошено суттєву різницю, якщо значення Р за двостороннім тестом було менше 0,05.
Результати
Характеристика пацієнта за рахунок втрати ваги
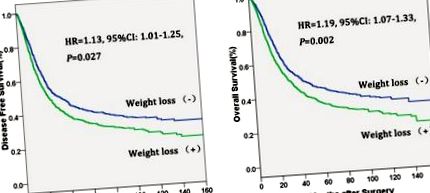
Криві Каплана-Мейєра A. Виживання без хвороб (DFS), поділене на передопераційну втрату ваги у пацієнтів з раком стравоходу, B. Загальна виживаність (ОС) підрозділяється на передопераційну втрату ваги у пацієнтів з раком стравоходу.
Таблиця 3
Багатофакторний аналіз виживання для загальної виживаності та виживання без захворювань у пацієнтів з раком стравоходу
| Вік | - | - | 1,19 (1,06-1,33) | 0,002 |
| Стать | 0,99 (0,83-1,18) | 0,879 | 0,94 (0,79-1,13) | 0,519 |
| Куріння | 1,09 (0,94-1,28) | 0,265 | 1,10 (0,97-1,25) | 0,130 |
| Алкоголь | 1,33 (1,19-1,49) | (Таблиця4, 4, малюнок2). 2). Однак не було значущого зв'язку між втратою ваги (+) та DFS або ОС у пацієнтів із TNM III-IV стадії (Таблиця (Таблиця4, 4, Рисунок2, 2)). |
Криві Каплана-Мейєра A. Виживання без хвороб (DFS), поділене на передопераційну втрату ваги у пацієнтів з плоскоклітинним раком стравоходу, B. Загальна виживаність (ОС), поділена на передопераційну втрату ваги у пацієнтів із плоскоклітинним раком стравоходу, C. Виживання без хвороб (DFS) підрозділяє передопераційну втрату ваги у хворих на рак стравоходу з патологічною стадією I-II, D. Загальна виживаність (ОС), поділена на передопераційну втрату ваги у хворих на рак стравоходу з патологічною стадією I-II.
Таблиця 4
Аналіз підгруп за втратою ваги для загальної виживаності та виживання без хвороб у пацієнтів з раком стравоходу
| Hp | |
| ESCC | 3, 5. Повідомлялося, що передопераційна втрата ваги є прогностичним фактором для товстої кишки 7, шлунка 8, шийки матки 9 та раку легенів 10. У нашому дослідженні у хворих на рак стравоходу, які перенесли передопераційну втрату ваги, зменшились OS та DFS у порівнянні з пацієнтами без втрати ваги. Що ще важливіше, багатофакторний аналіз продемонстрував, що передопераційна втрата ваги є незалежним прогностичним фактором при раку стравоходу. Пацієнти з передопераційною втратою ваги мали на 19% вищий ризик смерті (ЧСС = 1,19, 95% ДІ: 1,07-1,33, Р = 0,002) та на 13% вищий ризик прогресування захворювання, ніж у пацієнтів без втрати ваги. Попередні дослідження також показали, що передопераційна втрата ваги була суттєво пов'язана з поганим прогнозом 11-13, що узгоджується з нашим дослідженням. |
Однією з переваг нашого дослідження є велика когорта пацієнтів після трансторакальної езофагектомії з радикальною лімфаденектомією в Китаї. Попередні дослідження показали, що передопераційна втрата ваги передбачала гірший прогноз, найбільший обсяг вибірки включав 922 пацієнта. У нашому дослідженні взяли участь 2174 пацієнти, що зробило наші результати більш надійними. Крім того, наше дослідження зібрало майже повні дані про виживання пацієнтів після операції. Однак у цьому дослідженні є певні обмеження. Перш за все, це було ретроспективне дослідження, присвячене азіатському населенню, яке могло призвести до упередженості відбору. По-друге, ми використовували власну звітність замість виміряної ваги та інформації, щоб визначити передопераційну втрату ваги, що може призвести до неточної інформації. Нарешті, наше дослідження просто розподілило пацієнтів на дві групи залежно від того, чи була у них передопераційна втрата ваги, що призводить до прогалин в аналізі та збільшує вплив перешкод. Надалі необхідні багатоцентрові дослідження та проспективні клінічні дослідження, а також лабораторні дослідження для визначення прогностичної ролі передопераційної втрати ваги при раку стравоходу.
Висновки
На закінчення, наше дослідження з великою когортою з 2174 китайських пацієнтів, які перенесли хірургічне втручання, надало більш чіткі та кількісні докази зв'язку між передопераційною втратою ваги та більш короткою ОС та ДФС. Що ще важливіше, передопераційна втрата ваги є фактором для післяопераційного прогнозу при раку стравоходу.
Подяка
Автори висловлюють подяку всім пацієнтам, без яких це дослідження було б неможливим.
Фінансування
Цю роботу підтримали наступні фонди: Проект науково-технічного планування провінції Гуандун, Китай (A2016042), Медичний фонд Wu Jieping (320.320.2730.1875), Відкриті фонди Державної ключової лабораторії онкології в Південному Китаї (HN2018-08).
Внески автора
Задумали та спроектували експерименти: Zhongkai Wu, Jianjun Lu. Проаналізували дані: Сяолі Цай, Конджія Ло. Намалюйте фігури та таблиці: Шуйшен Чжан. Папір написав: Shuishen Zhang, Yonghuang Tan.
Схвалення етики та згода на участь
Дослідження було схвалено Комітетом з етики Ракового центру університету Сунь Ятсен. Усі пацієнти надавали письмові інформовані згоди відповідно до етичного схвалення.
Згода на публікацію
Наш рукопис не містить даних жодної особи.
Наявність даних та матеріалів
Набори даних, використані та проаналізовані під час поточного дослідження, доступні у відповідного автора за обґрунтованим запитом.
- Поради постачальника щодо втрати ваги у зразках первинної ланки пацієнтів із ожирінням та надмірною вагою -
- Дослідження виявляє ризик раку через несподівану втрату ваги у мережі дорослих ракових захворювань
- Пацієнти зі значною втратою ваги до трансплантації зазнали більшої кількості госпіталізацій, ніж вище
- Science Nook - дистанційна програма зниження ваги у тих, хто пережив рак молочної залози, насолоджується здоров’ям
- Передопераційна втрата ваги за допомогою внутрішньошлункового балона зменшує ризик значних несприятливих наслідків