Чому і коли мовний патолог повинен змінювати дієту пацієнта?
Рене Яблонскі, MA, CCC-SLP
Мовно-мовний патолог
Я хочу, щоб ти щось уявив. Ви сідаєте 3 рази на день, щоб з’їсти їжу, перекушуйте між прийомами їжі та пийте різну рідину. Кожного разу, коли ви це робите, ви кашляєте, задихаєтесь, у вас ніс тече, очі сльозяться, вам потрібно більше години, щоб з’їсти їжу, і, чесно кажучи, ви, мабуть, переживаєте, що їсте/п’єш. В результаті стресу ви починаєте худнути, перестаєте їсти улюблену їжу і стаєте інтровертом, оскільки їжа - це велика частина вашої соціалізації. Ви більше не можете оцінити радість від їжі, і ваш апетит значно знизився через проблеми, які ви відчуваєте.
Тож я запитую вас про це - чому ми дозволяємо комусь продовжувати своє життя таким чином? Яка якість життя існує, коли ви підкреслюєтесь від їжі та кашлю/задухи під час кожного споживання їжі? Чи не хотіли б ви дотримуватися дієти, з якою ви не можете впоратись або дещо змінити свій раціон, щоб ви могли впоратися з цим і насолоджуватися їжею та питтям?
Кінцевим результатом дотримання когось на дієті, з якою вони не можуть впоратися, є жахлива якість життя, отже, чому модифіковані дієти були створені і використовуються сьогодні патологоанатомами. Це суперечлива тема, оскільки нинішні погляди багатьох людей на модифіковану дієту звучать так: „чому б ви когось ставили на пюре? Чому б вам загустити їх рідини? Хто б їв перетерту їжу? " Давайте розглянемо протокол дієти з дисфагією та визначимо, чому були складені ці дієти та як вони допомогли б ковтати легше, комфортніше та менш стресово.
Які бувають різні стадії дисфагії?
Давайте обговоримо і очистимо ефір про те, що саме таке дисфагія. Дисфагію можна розбити на чотири різні фази: підготовча стадія порожнини рота, стадія порожнини рота, стадія глотки та стадія стравоходу.
Підготовчий етап до прийому всередину включає жування, змішування їжі зі слиною. Це також включає орієнтацію посуду для годування, те, як людина знімає їжу з посуду або приймає рідини з чашки.
Пероральний етап включає акт прийому жувальної їжі та змішування її зі слиною для створення болюсу. Потім язик рухає болюс назад до задньої частини ротової порожнини.
Стадія глотки виникає, коли голосові складки щільно затримують їжу та рідини, щоб вони не потрапили в дихальні шляхи. Гортань піднімається всередину шиї, а надгортанник рухається вниз, щоб покрити дихальні шляхи, забезпечуючи ще більший захист дихальних шляхів. Стадія глотки запускає ластівку і вичавлює їжу в горлі. Вам потрібно закрити дихальні шляхи, щоб уникнути потрапляння їжі або рідини та запобігання проникненню/аспірації.
Стадія стравоходу включає болюс, що рухається в стравохід, м’язову трубку, яка стискається, щоб проштовхнути болюс у шлунок. У цій фазі болюс рухається вниз перистальтичним рухом. Нижній сфінктер стравоходу розслабляється при ініціюванні ластівки, і це розслаблення зберігається до тих пір, поки харчовий болюс не буде просунутий вниз перистальтичним рухом. Нижній сфінктер стравоходу розслабляється при ініціюванні ластівки, і це розслаблення зберігається до тих пір, поки харчовий болюс не просунеться в шлунок. Якщо уражена стадія стравоходу, пацієнт може відчувати печію, блювоту, відрижку або біль у животі.
В результаті будь-якої з цих дисфагій існує підвищений ризик аспірації. Це коли їжа та рідина потрапляють в дихальні шляхи нижче справжніх голосових складок, що може призвести до аспіраційної пневмонії. Тому використання модифікованих дієт використовується для того, щоб запобігти аспірації та її наслідкам у осіб з дисфагією.
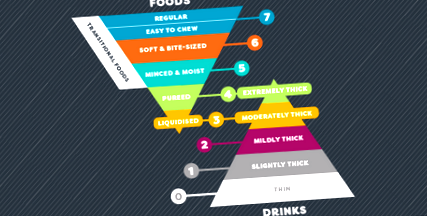
Що таке IDDSI - Міжнародна ініціатива стандартизації дієти з дисфагією?
По-друге, поговоримо про те, які саме модифіковані дієти існують там. У різних умовах (реабілітаційні центри, будинки для престарілих, лікарні, групові будинки тощо) використовується інша термінологія, включаючи, але не обмежуючись цим, пюре, подрібнене, подрібнене, механічне м’яке, м’яке тверде тіло, подрібнене, регулярне, ½ дюйма, ¼ дюйма, дисфагія 1, дисфагія 2, дисфагія 3, рідкі рідини, блендеризовані, загущені нектаром рідини, загущені медом рідини, ложки густих рідин і пудинг густих рідин. Патологів мови постійно просять пояснити, що означає кожен з цих термінів під дієтологами, іншими терапевтами, сертифікованими асистентами медсестер, лікарями РН та медиками.
Через різноманітність дієт, що використовуються, виникла потреба у стандартизованій дієті при дисфагії. Таким чином, Міжнародна ініціатива стандартизації дієтичної дисфагії (IDDSI) була заснована в 2012 році багатопрофесійною міжнародною групою волонтерів. Структура IDDSI забезпечує загальну термінологію для опису текстури їжі та густоти напою. IDDSI - це нова структура дієти, яка була створена для підтримки однаковості дієт у глобальному масштабі. Оскільки безліч термінологій дієти з дисфагією, маркування, цифри та рівні текстури їжі та загущених напоїв лише призвели до більших можливостей для плутанини. Структура розроблена, щоб уникнути плутанини, яку створює змінна термінологія та визначення для опису модифікованих дієт у всьому світі. Очікується, що буде здійснено зусилля для підвищення безпеки та догляду за усіма людьми з дисфагією у всіх культурах.) IDDSI складається з континууму з 8 рівнів (0-7), де напої вимірюються від рівнів 0-4, а продукти харчування - від 3-7.
Коли патолого-мовний патолог вирішує згущувати рідини?
Logemann (1998) стверджував, що модифікації дієти, включаючи загущені рідини, слід застосовувати лише тоді, коли інші методи не дають результату. Хоча цей сценарій може представляти ідеал, McCullough et al. (2004) повідомили, що вживання загущених рідин стало однією з найпоширеніших рекомендацій клініцистів. Дослідники дійшли висновку, що цей метод використовується, оскільки його легко застосувати. Тож давайте поговоримо про те, які методи може випробувати ЛЛП, перш ніж рекомендувати загущені рідини або модифіковані дієти.
Маневри - чи існують інші методи, які може використовувати SLP, перш ніж рекомендувати змінену консистенцію дієти та загусну рідину?
Існує багато різних маневрів, які ПЛП може спробувати або спробувати, щоб уникнути проникнення/аспірації рідких рідин або твердих речовин, перш ніж вони рухаються вперед, і рекомендувати змінену дієту або загущену рідину.
Маневри - це специфічні стратегії, які клініцисти використовують, щоб змінити час або силу певних рухів ковтання. Деякі маневри вимагають дотримання багатоступеневих вказівок і можуть бути неприйнятними для пацієнтів з когнітивними порушеннями. Приклади маневрів включають наступне:
Стратегії стимуляції та харчування
Конкретні обсяги їжі на ковтку можуть призводити до швидшої реакції глотки на глотку. Як результат, мовно-мовний патолог може порекомендувати змінити розмір болюсу (тобто більшу/меншу кількість болюсу), особливо для пацієнтів, яким потрібен більший об'єм, щоб адекватно стимулювати реакцію ковтання, або для пацієнтів, яким потрібно кілька ластів за один болюс. Крім того, пацієнту також можуть знадобитися словесні або візуальні підказки та допомога для підтримання відповідної норми під час їжі. Зокрема, якщо людина імпульсивна або у неї знижена ініціація, що є двома типами когнітивних дефіцитів, це може вплинути на темп пацієнта під час їжі та вплинути на будь-яку стадію ковтання.
Постуральні/позиційні методи
Ви можете використовувати постуральні методи для перенаправлення руху болюсу в ротовій порожнині та глотці та систематичного зміни розмірів глотки. Постуральні методи можуть бути доцільними для використання у пацієнтів з неврологічними порушеннями, резекціями раку голови та шиї та іншими структурними пошкодженнями. Ці постуральні/позиційні методи можуть дозволити пацієнту безпечно залишатися на рідких рідинах. Приклади постуральних технік включають наступне:
- Поза підборіддя- під час підковтування підборіддя підтягується до шиї. Що може наблизити основу язика до задньої стінки глотки, звузити отвір до дихальних шляхів і розширити валлелярний простір.
- Поза підборіддя—Підборіддя нахилене вгору, що може полегшити рух болюсу з ротової порожнини.
- Поворот голови (повернути в бік) —Голова повернута або в ліву, або в праву сторону, як правило, у бік пошкодженої або слабкої сторони (хоча може бути зроблена спроба протилежної сторони, якщо успіх з першою стороною обмежений), щоб направити болюс до сильнішого з бічних каналів глотки.
- Нахил голови—Голова нахилена в бік міцної сторони, щоб утримувати їжу на жувальній поверхні.
Навіщо модифікувати тверді речовини?
Їжу зі зміненою текстурою легше та безпечніше ковтати тим, хто страждає від жування. Модифікована текстура/консистенція також може дозволити людині легко очистити їжу від глотки та зменшити кількість застою глотки, який може бути у людини, та зменшити ризик проникнення/аспірації після ластівки.
Відповідно до ASHA: Модифікації дієти, ви можете змінити структуру їжі, щоб забезпечити безпечне пероральне споживання. Сюди може входити зміна в’язкості рідин та/або пом’якшення, подрібнення або пюревання твердих продуктів. Модифікації смаку або температури також можуть застосовуватися для зміни сенсорного введення болюсу. Клініцисти консультуються з пацієнтами та вихователями, щоб визначити переваги пацієнта та значення їжі під час обговорення модифікацій прийому всередину. Консультація з командою, включаючи дієтолога, також є важливою міркуванням при зміні дієти, щоб забезпечити задоволення харчових потреб пацієнта.
Навіщо згущувати рідини?
Важливо пам’ятати, що якщо торкнуться будь-якої з чотирьох вищезазначених стадій, може виникнути потреба згустити чиїсь рідини, щоб усунути та/або зменшити ризик проникнення/аспірації. Ми не усвідомлюємо, як швидко рідкі рідини рухаються один раз у ротовій порожнині. Цей швидкий рух може призвести до порушення координації та зменшення контролю, що призводить до передчасного розливу рідини над основою язика та рідких рідин, що потрапляють у дихальні шляхи (проникнення/аспірація) перед ковтанням та/або під час ковтання. Тепер загущені рідини можна використовувати для уповільнення швидкості рідин та поліпшення перорального контролю рідин. Згущена рідина може використовуватися для боротьби з дисфагією, уповільнення швидкості потоку рідин та поліпшення болюсного контролю для запобігання аспірації та покращення безпеки ковтання.
Висновок
На закінчення мовленнєві патологоанатоми не поспішають рекомендувати когось поміщати на змінену дієту або загущені рідини. Насправді ми розглядаємо багато варіантів, таких як стимуляція, техніка позури/положення та маневри. Але ми повинні враховувати когнітивні здібності пацієнта використовувати ці різні варіанти. Якщо людина не в змозі когнітивно використати ці варіанти, дефектолог тоді рухатиметься вперед у своїй оцінці та випробуванні загущених рідин або зміненої дієти. Важливо мати на увазі, що якщо рекомендується змінена консистенція дієти або згущена рідина, це робить їжу/пиття більш комфортною та безпечною для пацієнта та усуває дефіцит, виявлений під час оцінки ковтання.
- Як підтримувати правильне харчування та зволоження на дієті з дисфагією
- Як згустити партійні напої для дієти з дисфагією - основне пюре
- HCG Diet Maimi, HCG Diet Protocol
- Історія дієти HCG доктор Симеонс Історія протоколу HCG лікар
- Чи існує оптимальний режим харчування, фізичних вправ та способу життя для фотографів та візуальних художників ERIC