Гепатомегалія та діабет 1 типу: клінічний випадок синдрому Моріака
Анотація
Передумови
Печінковий глікогеноз характеризується надмірним накопиченням глікогену в гепатоцитах і є ускладненням погано контрольованого діабету 1 типу. Це може бути спричинено надмірними дозами інсуліну або періодичними епізодами кетоацидозу. Синдром Моріака є рідкісним захворюванням, яке включає низький зріст, затримку дозрівання росту, дисліпідемію, місячну фацію, здутий живіт, гепатомегалію з підвищенням рівня трансаміназ. Це стало ще рідше після появи досягнень у лікуванні діабету, але все ще існує. Недавні звіти описували глікогеноз без повного спектру синдрому Моріака як у дорослих, так і у дітей, що страждають на крихкий діабет. Клінічні, лабораторні та гістологічні відхилення є оборотними при відповідному глікемічному контролі.
Презентація справи
Цим ми повідомляємо про випадок 11-річного чоловіка, який страждав печінковим глікогенозом, що імітує синдром Моріака. Пацієнт був госпіталізований до нашої клініки дитячого діабету через виражену гепатомегалію, низький зріст та поганий метаболічний контроль. Дослідження крові та дослідження печінки виключили більшість основних причин гепатопатії. Біопсія печінки дозволила нам поставити діагноз глікогенозу печінки. Для контролю гіперглікемії спочатку титрували добову дозу інсуліну, а потім практикували внутрішньовенне лікування інсуліном з подальшою нормалізацією ферментів печінки.
Висновок
Синдром Моріака слід враховувати у хворих на крихкий діабет 1 типу та гепатомегалію.
Передумови
Презентація справи
Ми представляємо клінічний випадок з одинадцятирічним хлопчиком, який народився від батьків, які не є спорідненими румунами, які належали до низьких соціально-економічних прошарків, уражених T1D з 8 років.
На початку діабету він був госпіталізований до відділення невідкладної допомоги румунської лікарні з недавньою історією поліурії, полідипсії, втрати ваги та слабкості. Під час прийому пацієнт отримав оцінку за шкалою коми Глазго 8. Було проведено наступне лабораторне дослідження: аналіз газів крові показав рН 7,04, бікарбонатна сироватка 6 ммоль/л; сироваткова глюкоза становила 567 мг/дл; глікований гемоглобін становив 120 ммоль/л, а рівень ß-гідроксибутирату - 5,6 ммоль/л.
Він отримував лікування інсулінотерапією, заміною води та солі згідно з рекомендаціями Міжнародного товариства педіатричного та підліткового діабету щодо лікування діабетичного кетоацидозу (DKA) протягом 48 годин [24]. Після призупинення лікування ДКА призначали багаторазові щоденні ін’єкції інсуліну з початковою загальною дозою інсуліну 1 МО про кг, інсуліном ліспро під час їжі та інсуліном гларгіном перед сном. Пацієнта виписали через тиждень, але він не відвідував подальшого візиту в Центрі діабету.
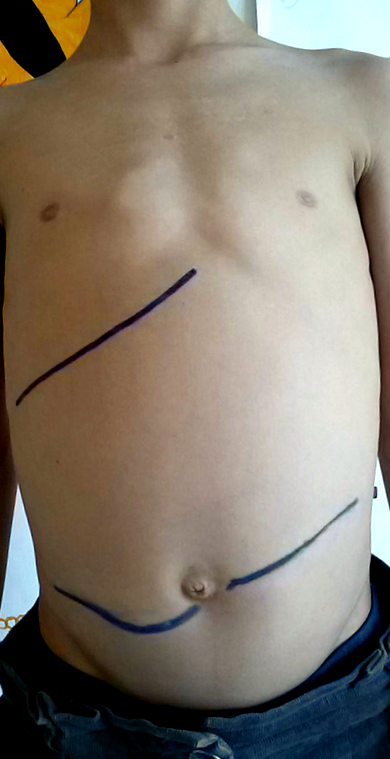
Глікометаболічний контроль був дуже поганим, і пацієнта двічі госпіталізували з помірним діабетичним кетоацидозом. У віці 10 років він переїхав до Південної Італії з родиною. У віці 11 років він потрапив через важку ДКА в відділення невідкладної допомоги лікарні середнього рівня. Після вирішення ДКА його перевели до нашої Дитячої клініки для діабету для подальших досліджень через спостереження за вираженою гепатомегалією (рис. 1), низьким зростом та поганим метаболічним контролем. Під час прийому він представив зріст 127,5 см і вагу 25 кг (рис. 1
Клінічно виявлені межі печінки під час прийому в нашому Центрі дитячого діабету
УЗД черевної порожнини підтвердило виражену гепатомегалію з регулярною ехо-структурою та нормальною ворітною веною. Під час госпіталізації він представив крихкий контроль глікемії, що характеризується коливаннями між гіперглікемією та гіпоглікемією. Для того, щоб отримати хороший метаболічний контроль, добову дозу інсуліну титрували, досягаючи добової дози інсуліну 2,3 МО про кг. Його батьки отримали освітню програму з діабету. МС була висунута гіпотеза на основі зв'язку гепатомегалії, низького зросту, дисліпідемії та анамнезу погано контрольованого діабету.
Здійснювали біопсію печінки, регулярно фарбували гематоксилін-еозин із зрізами товщиною 4 мкм із 10% зафіксованого нейтральним буфером формаліну, вкладеного в парафін, тканинного блоку. Паралельні серійні зрізи також фарбували трихроматичними методами періодичної кислоти - Шиффа, Сіріуса Реда, Орцеїна, Перлза та Массона. Зразок продемонстрував збережену долькову архітектуру з великою кількістю набряклих навантажених глікогеном гепатоцитів, помітних перипортальних псевдо включень ядерного глікогену (рис. 2а) та вогнищевого макровескулярного стеатозу (рис. 2
Гістологічні особливості перезавантаження глікогену в печінці. Біопсія печінки показала нормальну архітектуру з дифузними гепатоцелюлярними змінами, що характеризуються набряклими гепатоцитами з блідою, чітко забарвленою цитоплазмою. У перипортальних гепатоцитах присутній мало глікогенованих ядер (стрілка) (a, Гематоксилін/еозинові плями, X360). Велика кількість відкладень глікогену, виявлених плямами PAS (b, ядерний контрмайер Майєра Haemalum, X360)
Під час тримісячного візиту він показав поганий рівень гліко-метаболічного контролю, глікований гемоглобін 124 ммоль/л та надзвичайну мінливість глікемії. При фізичному огляді у нього була більш важка гепатомегалія. Лабораторні дослідження показали загальний рівень холестерину 450 мг/дл, тригліцеридів 995 мг/дл, ALT 807 UI/L, AST 694 UI/L. Тому він був госпіталізований і практикували внутрішньовенне безперервне лікування інсуліном для нормалізації амінотрансфераз та досягнення гарного глікемічного контролю, досягнутих через вісім днів. Під час останнього контрольного візиту пацієнт підтримував хороший глікемічний контроль, такий як продемонстроване значення глікованого гемоглобіну (55 ммоль/л). Поліпшення гліколево-метаболічного контролю призводить до повної ремісії біохімічних, клінічних ознак та повного зникнення гепатомегалії (рис. 3). Незважаючи на регресію захворювання печінки, його зріст залишався Рис. 3
Зниження гепатомегалії після внутрішньовенного безперервного лікування інсуліном
Діаграма зростання пацієнта з моменту прийому на останній наступний візит
Обговорення та висновки
На сьогоднішній день РС у дитинстві є рідкістю, особливо з появою нових аналогів інсуліну та інтенсивних режимів інсуліну. Однак останнім часом збільшується кількість повідомлень про випадки, що описують індуковану глікогеном гепатомегалію у хворих на СД без інших компонентів РС [28, 29]. Частіше ураженими пацієнтами є підлітки або молоді люди [5]. Добре відомо, що підлітковий вік є критичним періодом для пацієнтів із СД1. Окрім того, що він стикався з тими самими проблемами, що й його однолітки з діабетом, наш пацієнт належав до сім'ї іммігрантів із низьким соціально-економічним рівнем, а його батьки не мали можливості керувати його хворобою. Супутність усіх цих факторів призвела до крихкого контролю глікемії та повторення епізодів ДКА, які, як вважають, є основними факторами ризику розвитку ХГ.
HG повністю оборотний з хорошим метаболічним контролем [35]. Постійну внутрішньовенну інфузію інсуліну слід розглядати як варіант, коли інтенсивної інсулінотерапії та адекватної поживної дієти недостатньо для зупинки прогресування захворювання печінки та запобігання подальшим ускладненням. Останній систематичний огляд припустив, що HG можна діагностувати консервативно на основі анамнезу, фізичного обстеження, лабораторних досліджень, візуалізаційних досліджень та відповіді на лікування. Ці автори вимагають проведення біопсії печінки лише у випадку сумнівів щодо діагнозу або відсутності клінічної відповіді [36].
РС став рідкісним станом, оскільки поява інтенсивного лікування інсуліном дозволила досягти ідеальних цілей глікемії у молодих діабетиків. Рідкісність захворювання переконалася, що поінформованість клінічного стану про цей клінічний стан, включаючи фахівців, є низькою [37]. Ми хотіли би виділити визнання ключових клінічних ознак, таких як крихкий контроль глікемії та гепатомегалія у хворих на СД, щоб уникнути неправильної діагностики ХГ. Останні повідомлення повідомляють, що співіснування деяких факторів ризику, таких як низькі соціально-економічні шари, підлітковий вік, високі добові дози інсуліну, можуть спонукати до більш детального вивчення. Потрібні подальші дослідження, щоб продемонструвати роль генетичного механізму в появі цієї хвороби.
- Метаболічні ознаки асоційованої з ожирінням резистентності до інсуліну та діабету 2 типу
- Зцілення діабету 1 типу Пробіотичний кефір
- Гіпогонадотропний гіпогонадизм при цукровому діабеті 2 типу та ожирінні
- Гіпурікемія у загальному парентеральному харчуванні Американський журнал клінічного харчування Оксфорд
- Презентація синдрому Леріше за допомогою багатосистемної вазо-оклюзивної катастрофи - Вестерн Журнал