Ексфоліативний дерматит (еритродермія)
Еритродермія
I. Що повинен знати кожен лікар.
У пацієнтів з еритродермією спостерігається генералізована еритема, яка залучає до 100% площі поверхні тіла, а також виражене відшарування та десквамація. Часто пацієнт багато в чому нагадує жертву опіку. Шкіра ніжна, болить або пече. Еритродермічний стан схиляє пацієнта до значної захворюваності та смертності, і як такий повинен розглядатися як надзвичайна медична допомога, яка часто вимагає госпіталізації. Еритродермію можна класифікувати як гостру або хронічну.
Ексфоліативна еритродермія може бути клінічним проявом ряду шкірних або системних захворювань. Встановити основний діагноз може бути дуже важко спочатку. Етіологія може змінюватися залежно від того, гостра чи хронічна еритродермія. Часто ліки призначаються як збудник гострої еритродермії, але вони можуть бути причиною хронічної еритродермії, особливо блокатори кальцієвих каналів. Лихоманка часто є супутнім ознакою еритродермії, що ускладнює її диференціацію від інфекції. Окрім інфекцій та наркотиків, основними причинами можуть бути первинні дерматологічні захворювання, такі як псоріаз та атопічний дерматит. Ретельна історія існуючих дерматологічних розладів може допомогти клініцисту встановити причину.
II. Діагностичне підтвердження: Ви впевнені, що у Вашого пацієнта є еритродермія?
Гістологія еритродермії не завжди корисна; однак приблизно у 40% випадків ми бачимо чіткі гістологічні дані про процес первинного захворювання. Коли гістопатологія є більш тонкою або затемненою, багаторазові біопсії можуть поліпшити діагноз. Специфічне імунофенотипування та інші гістологічні дослідження можуть забезпечити діагноз.
A. Історія Частина I: Розпізнавання зразків:
Рисунок 1), атопічний дерматит, шкірна лімфома Т-клітин та пітниця Rubra Pilaris (PRP; див. Малюнок 2). Загальний вигляд еритродермічного пацієнта подібний, незалежно від основного тригера або процесу захворювання. Пацієнти виглядають «червоними» з голови до ніг, із лущенням або десквамацією шкіри. У гострому стані хворий виглядає як токсична еритема або навіть як сильний сонячний опік.
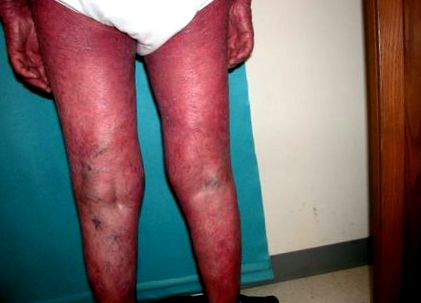
Фігура 1.
Еритродермія вторинна щодо пітниці Rubra Pialris
Малюнок 2.
Кератодермія у пацієнта з еритродермією
У хронічному періоді у пацієнтів спостерігається ектропіонне витягування очей з результатом оголення рогівки, що призводить до появи червоної або ін’єкційної кон’юнктиви та іриту, екклабію рота, потовщення кератодермічних долонь і підошв, дистрофії нігтів із піднігтьовим гіперкератозом. Незалежно від гострого або хронічного стану, у пацієнтів спостерігаються значні залежні набряки.
Під час обстеження шкіри слід шукати ознаки вже існуючих шкірних захворювань. Крім того, багато дерматологічних захворювань можуть бути пов'язані з еритродермією. До них відносяться у порядку зменшення частоти атопічний дерматит, псоріаз, пітниця Rubra Pilaris та шкірна Т-клітинна лімфома (CTCL) або трансплантат проти хвороби господаря (GVHD). Рідше аутоімунні процеси, такі як Pemphigus vulgaris або Pemphigus, листяні або колагенові судинні захворювання, такі як системний вовчак або дерматоміозит, можуть проявлятися еритродермією.
Коли виникають хронічна еритродермія (більше 3 місяців) або періодичні епізоди, ми повинні враховувати інші причини, а також основні дерматологічні причини. Основні процеси захворювання включають усі основні дерматологічні процеси, перелічені під гострими причинами (Таблиця I). У хронічному віці такі захворювання, як шкірна лімфома Т-клітин або пітниця Rubra Pilaris, слід розглядати як найбільш вірогідні причини. Однак ми також повинні розглядати ліки як хронічну причину, особливо якщо їх дають з перервами.
Таблиця I.
Пітниця Rubra Pilaris
Шкірна Т-клітинна лімфома
Пемфігус та його варіанти:
Гострий або хронічний контактний дерматит
Глибокі грибкові інфекції
Гостра трансплантація проти хвороби господаря
Змінені імунологічні умови
Дискразії крові (CTCL, В-клітинні та Т-клітинні розлади, включаючи лімфоми)
B. Історія Частина 2: Поширеність:
Еритродермія нечаста. Здається, це частіше зустрічається у чоловіків і частіше у віці від 40 до 60 років.
C. Історія Частина 3: Конкуруючі діагнози, які можуть імітувати еритродермію.
Диференціальний діагноз еритродермії обмежений. Слід враховувати стафілококовий синдром ошпареної шкіри у дітей або ТЕН. Однак більшість випадків діагноз не піддається сумніву. Найважливішим моментом є визначення основної причини, як описано в попередньому розділі.
Ексфоліативна еритродермія може бути клінічним проявом ряду шкірних або системних захворювань. Етіологія може змінюватися залежно від того, гостра чи хронічна еритродермія. Часто ліки призначаються як збудник гострої еритродермії, але вони можуть бути причиною хронічної еритродермії, особливо блокатори кальцієвих каналів. Лихоманка часто є супутнім ознакою еритродермії, що ускладнює її диференціацію від інфекції.
Окрім інфекцій та наркотиків, основними причинами можуть бути первинні дерматологічні захворювання, такі як псоріаз та атопічний дерматит. Ретельна історія існуючих дерматологічних розладів може допомогти клініцисту встановити причину.
Існує ряд лікарських реакцій/синдромів, які можуть призвести до еритродермії. Висипання від наркотиків з еозинофілією та системними симптомами (DRESS), а також токсичний епідермальний некроліз (TEN) можуть бути пов’язані із генералізованою еритродермією. Найпоширенішими причетними ліками є антибіотики сульфа (сульфаніламіди), протисудомні засоби (фенітоїн, фенобарбітали, карбамазепін), алопуринол, сімейство тетрациклінів, противірусні засоби та тербінафін.
Як правило, у пацієнтів з’являється прорізування через 3-4 тижні від початку прийому ліків. Може статися дифузне відшарування. Хоча може спостерігатися розшарування шкіри, не існує стриманого утворення булли, що вказує на TEN, і жодного знака Нікольського. Залучення слизової оболонки сприяло б індукованій наркотиками причині. Зазвичай спостерігається лихоманка, пов’язаний з цим підвищений рівень печінкових ферментів, ниркова недостатність, серцеві відхилення та лімфаденопатія. Отже, термін СУКНЯ. Аномалії роботи щитовидної залози, тобто гіпотиреоз може виникнути через кілька місяців після вирішення. Усунення інфекційної етіології та тимчасова асоціація прийому нових препаратів та відсутність гіпотонії підтримали б цю етіологію.
Оскільки інфекції можуть бути стимулюючими причинами, при підозрі слід провести відповідне обстеження на синдром Кавасакі у дітей, опосередковані токсинами інфекції та синдром токсичного шоку.
Після того, як еритродермія очиститься, слід визначити характерні дерматологічні результати потенційно основних причин.
D. Результати фізичного обстеження.
Еритродермія може виникати спонтанно або розвиватися протягом місяців. Більш швидкий початок може запропонувати наркотик як причину. Клінічно спостерігається гостра хвора особа з генералізованою еритемою з десквамацією або без неї. Ознаки включають суворість і озноб через дисфункцію терморегуляції. Часто спостерігаються залежні набряки, особливо в нижніх кінцівках. Під час фізичного обстеження пацієнти мають тахікардію, можливо дисритмічну, іноді задишку та досить погано виглядають.
Пацієнти з еритродермією скаржаться на такі конституційні симптоми, як лихоманка, озноб і навіть суворість та свербіж. Дифузна алопеція, кератодермія, дистрофія нігтів і втрата ваги частіше зустрічаються в хронічному стані. Ці пацієнти системно хворі і часто дуже нестабільні з медичної точки зору. Ці пацієнти справді є невідкладною медичною допомогою і потребують госпіталізації. Пацієнти літнього віку часто є гемодинамічно нестабільними і піддаються ризику серцевої недостатності з високим вихідним рівнем, синдрому респіраторного дистрессу у дорослих, синдрому витікання капілярів, порушення функції нирок та негативного балансу азоту.
E. Які діагностичні тести слід проводити?
Консультація дерматолога може надати лікарю, який приймає лікар, пропозиції щодо біопсії та місцевого догляду за шкірою.
1. Які лабораторні дослідження (якщо такі є) слід призначити, щоб допомогти встановити діагноз? Як слід інтерпретувати результати?
Лабораторне обстеження включає повний аналіз крові та диференціальну, всебічну метаболічну панель, посіви крові, шкіри та сечі, якщо підозра на інфекцію є тригерним фактором. Харчова оцінка важлива, особливо при хронічній еритродермічній хворобі, оскільки у багатьох пацієнтів буде низький рівень альбуміну та негативний азотний баланс. Біопсію шкіри слід робити, якщо в анамнезі не було попередніх дерматологічних розладів. За необхідності або підозри на лімфому імунофенотипування/проточна цитометрія може бути корисною для встановлення діагнозу. Необхідно провести ретельне обстеження та виявити причини, що викликають еритродермію, для виявлення інфекції, алергії/контактної гіперчутливості.
2. Які дослідження зображень (якщо такі є) слід замовити, щоб допомогти встановити діагноз? Як слід інтерпретувати результати?
Візуалізація зазвичай не проводиться, якщо пацієнт не має специфічних супутніх захворювань, таких як серцева або ниркова хвороба.
Гістологія еритродермії не завжди корисна, але приблизно в 40% випадків ми бачимо чіткі гістологічні дані про процес первинного захворювання. Багато біопсій можуть поліпшити діагноз. Специфічне імунофенотипування та інші гістологічні дослідження можуть забезпечити діагноз.
F. Надмірно використані або «витрачені» діагностичні тести, пов’язані з цим діагнозом.
III. Управління за замовчуванням.
Коли діагноз стає очевидним, терапія та лікування можуть бути спрямовані на еритродермію та основний процес основного захворювання. Незалежно від причини чи причини, лікування спрямоване на управління рідинами та електроїтами, харчування, відновлення нормального шкірного бар’єру та корекцію серцевих та харчових аспектів.
На пацієнтів з еритродермією слід розглядати як надзвичайну ситуацію. Їх слід госпіталізувати до лікарні. Після прийому повний анамнез та фізичний аналіз можуть допомогти у встановленні діагнозу - зверніть увагу на анамнез пацієнта та попередній дерматологічний анамнез. Запитання включають: недавню історію лікарських засобів; шкірні розлади в анамнезі; недавня історія пероральних або ін’єкційних кортикостероїдів за останній місяць?
Оскільки пацієнти піддаються ризику високого рівня вихідної недостатності, еритродермічні пацієнти потребують суворого контролю рідини, контролю електролітів та оцінки та лікування основних серцевих проблем, а також оцінки поживності.
Консультація дерматолога може надати лікарю, який приймає лікар, пропозиції щодо біопсії та місцевого догляду за шкірою.
А. Негайне управління.
Лікування під час госпіталізації передбачає відновлення нормального шкірного бар’єру та корекцію трансепідермальної втрати води. Цього можна швидко зробити, застосувавши місцеві кортикостероїди та прикус (із одноразовими оклюзійними «костюмами для стрибків») або бавовняні піжамні костюми (довгий рукав та довгі штани). Якщо він недоступний, можна застосувати поліетиленову плівку для закупорки. Терапія джакузі може бути корисною, якщо вона доступна. Якщо шкіра голови утворює корочку, можна використовувати кератолітичні засоби, такі як шампуні з саліциловою кислотою або шампуні на основі сечовини. Якщо є підозра на алергію на наркотики, відміна злочинця є першочерговою. Оскільки є трансепідермальна втрата води, важливим є ретельне управління рідинами. Може знадобитися обмеження споживання рідини.
Також важливі оцінка та лікування супутніх захворювань, таких як серцева та ниркова функції. Деякі з цих супутніх захворювань можуть бути покращені шляхом управління та поліпшення функції шкірного бар'єру. Після того, як пацієнт стабілізується та виявиться етіологія еритродермії, слід розпочати відповідну терапію основного захворювання. Якщо біопсія демонструє виверження препарату, відміна препарату часто призводить до швидкого очищення. Однак у разі виверження деяких лікарських засобів, особливо у людей похилого віку, висипання можуть тривати протягом місяців після припинення прийому препарату.
Якщо основним патогенезом є псоріаз, терапія пероральними ретиноїдами, циклоспорином А або засобом проти TNF може бути розпочата залежно від супутніх захворювань пацієнта. Коли атопічний дерматит є основою еритродермії, лікування місцевими стероїдами може бути достатнім. Якщо ні, можуть бути рекомендовані системні стероїдні щадні засоби.
B. Поради щодо фізичного огляду для керівництва управлінням.
Управління рідинами та харчування має важливе значення. Своєчасне розпізнавання та управління супутніми захворюваннями значно скоротить час перебування в лікарні. Якщо є серцеві ускладнення, їх слід вирішувати відповідним чином. Своєчасне управління шкірою часто коригує супутні захворювання, які розвиваються внаслідок еритродермії, тобто набряки, втрата води та дисбаланс електролітів. Консультація дерматолога може забезпечити схеми догляду за шкірою.
C. Лабораторні тести для моніторингу реакції та регулювання в управлінні.
Слід уважно контролювати рідинний та електроїтний баланс. Слід почати вирішувати будь-які харчові дефіцити, але цим можна займатися амбулаторно.
D. Довгострокове управління.
Слід звернути увагу на повноцінне харчування, з особливою увагою на заміну білка. Лікування основного процесу захворювання зменшує епізоди еритродермії і може виправити харчовий та рідинний дисбаланс. Лікування основних дерматологічних процесів є складним і найкраще проводиться дерматологом.
E. Загальні підводні камені та побічні ефекти управління.
IV. Управління супутніми захворюваннями.
Управління рідиною та електроїтами.
Порушення серцевої діяльності слід виправити.
А. Ниркова недостатність.
Без змін у стандартному управлінні.
Б. Печінкова недостатність.
Ніяких змін у стандартному управлінні.
C. Систолічна та діастолічна серцева недостатність.
Без змін у стандартному управлінні.
D. Хвороба коронарних артерій або периферична судинна хвороба.
Без змін у стандартному управлінні.
E. Діабет або інші ендокринні проблеми.
Без змін у стандартному управлінні.
F. Злоякісність.
Якщо основною причиною є лімфома, подальша обробка включає біопсію, імунофенотипування тканин і крові, дослідження перебудови генів.
Дослідження ПЕТ або КТ зазвичай призначаються після встановлення діагнозу.
G. Імуносупресія (ВІЛ, хронічні стероїди тощо).
Без змін у стандартному управлінні.
H. Первинна хвороба легенів (ХОЗЛ, астма, ІЛД).
Без змін у стандартному управлінні.
I. Проблеми з шлунково-кишковим трактом або харчуванням.
Ніяких змін у стандартному управлінні.
J. Проблеми гематології або коагуляції.
Без змін у стандартному управлінні.
К. Деменція або психіатричне захворювання/лікування.
Пацієнти можуть бути в депресії, і їм слід відповідати.
V. Переходи догляду.
А. Міркування щодо виходу під час госпіталізації.
Своєчасне розпізнавання еритродермічного пацієнта та прийом із подальшим лікуванням значно зменшить захворюваність, пов’язану з цим захворюванням.
Рання консультація та співпраця з дерматологом. Після лікування еритродермії необхідне подальше лікування основної патології, оскільки терапія варіюється залежно від основних процесів захворювання.
B. Передбачувана тривалість перебування.
Залежно від супутніх захворювань тривалість перебування може становити від 3-4 днів або до тижня.
C. Коли пацієнт готовий до виписки.
Як тільки еритродермія значно покращиться, слід розглянути питання про виділення. Амбулаторне лікування та подальші діагностичні тести можуть проводитись амбулаторно.
D. Організація подальшого спостереження в клініці.
Контроль за дерматологом має першорядне значення. Потім дерматолог може лікувати відповідним засобом залежно від основної етіології.
1. Коли слід проводити спостереження в клініці та з ким.
Повторне спостереження повинно бути протягом тижня після виписки.
2. Які обстеження слід провести перед випискою, щоб забезпечити найкраще перше відвідування клініки.
3. Які обстеження слід замовляти амбулаторно до або в день відвідування клініки.
E. Міркування щодо розміщення.
Зазвичай пацієнтів можна виписати додому.
F. Прогноз та консультування пацієнтів.
Прогноз хороший, але певною мірою залежить від основних процесів захворювання.
VI. Заходи безпеки та якості пацієнта.
A. Основні стандарти показників та документація.
B. Відповідна профілактика та інші заходи щодо запобігання реадмісії.
VII. Які докази?
Роте, штат Нью-Джерсі, Біалі, Б.А., Грант-Келс, Дж.М . “Еритродермія”. Дерматологічні клініки. вип. 15. липня 2000. С. 405-415.
Pal, S, Haroon, TS . “Еритродермія: клініко-етіологічне дослідження 90 випадків”. Int J Дерматолол. вип. 37. 1998. С. 104
Фучіч, Л.Ф., Фрімен, С.М., Бо, Е.Е., Макберні, Е., Маррогі, А.Дж. «Кількісний імунофенотипування та аналіз перебудови генів у 59 випадках атипових шкірних лімфоїдних інфільтратів». Am J Cutan Pathol. вип. 23. 1996. С. 50
Фучіч, Л.Ф., Фрімен, С.Ф., Бо, Е.Е., Макберні, Е., Маррогі, А.Дж. «Атиповий шкірний лімфоцитарний інфільтрат та роль кількісних досліджень імуногістохімії та перебудови генів». Міжнародний журнал дерматології. 1999. С. 749-756.
Хьюгі, штат Луцьк . "Лихоманка та еритема в лікарні швидкої допомоги". Семінари з шкірної медицини та хірургії. вип. 26. 2007. С. 133-138.
Rothe, MJ, Bernstein, ML, Grant-Kels, JM . «Еритродермія, що загрожує життю: діагностика та лікування« червоної людини »». Клініки з дерматології. вип. 23. 2005. С. 206-217.
Уолш, Н.М., Прокопец, Р, Трон, В.А. «Гістопатологія при еритродермії: огляд серії випадків кількома спостерігачами». Дж Кутан Патол. вип. 21. 1994. С. 419-423.
Міягакі, Т., Сугая, М. . “Еритродермічна шкірна Т-клітинна лімфома: як відрізнити це рідкісне захворювання від атопічного дерматиту”. J дерматологічної науки. вип. 64. 2011. С. 1-6.
Жоден спонсор або рекламодавець не брав участі, не схвалював та не платив за вміст, наданий ТОВ "Підтримка рішень у медицині". Ліцензійний вміст є власністю DSM і захищено авторським правом.
- Жирова печінка вагітності - радник терапії раку
- Д-р Dawn Lemanne - обмеження вуглеводів у терапії раку - доктор медичних наук Джеффрі Гербер - Денвер; s Дієта
- Емболізаційна терапія раку печінки
- Дієта, що імітує голодування, і гормональна терапія викликають регресію раку молочної залози Nature Research Cancer
- Дієтичне втручання, перспективний допоміжний засіб для терапії раку Передача сигналу та цілеспрямована