Діастаз прямого живота
Зміст
- 1 Визначення/Опис
- 2 Клінічно відповідна анатомія
- 3 Діастаз прямокишкового живота та вагітність
- 4 Діагностика
- 5 Діагностичні методи
- 6 Управління фізичною терапією
- 6.1 Освіта пацієнта
- 6.2 Поширені вправи після пологів
- 6.2.1 Вправи для внутрішнього відділення:
- 6.3 Механіка тіла
- 6.4 Постуральна обізнаність
- 6.5 Підтримка живота
- 7 Список використаної літератури
Визначення/Опис
Клінічно відповідна анатомія
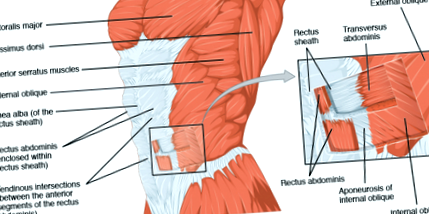
Передня черевна стінка підтримується симетрично вирівняними м’язами по обидва боки від середньої лінії, які називаються прямими м’язами живота, які складаються з паралельних м’язових волокон. Зовнішньочеревні косі, внутрішні черевні косі та поперечні черевні м’язи (TrA) косі - це плоскі м’язи, які можна знайти на передньо-бічному аспекті черевної стінки, розташованому від поверхневого до глибокого, з м’язовими волокнами, що проходять косо та перпендикулярно. [7] Біла волокниста тканина, яку називають апоневрозами, проходить від бічної черевної стінки до середньої лінії, де вона зростається, утворюючи прямі оболонки, що охоплюють прямі м’язи живота. [7] Два прямих м’язи живота з м’язами живота проходять паралельно один одному і відокремлюються сполучною тканиною [12] від прямих оболонок, які складаються з високоорганізованих колагенових волокон і складають ЛА), який проходить горизонтально від мечоподібного відростка до лобковий симфіз. [5] Відстань між двома прямими м’язами черевного преса зазвичай називають IRD) [5]
Черевна стінка відіграє важливу роль у поставі, стійкості тулуба та тазу та рухах, диханні та забезпечує підтримку черевних органів. [3] Збільшення ВСД, таке як спостерігається при ДРА, може поставити під загрозу функцію черевної стінки та прямих м’язів живота, що призводить до слабкості та зниження стабільності та контролю. [13] Коли мускулатура черевної стінки, пряма оболонка або ЛА спотворені, можуть виникнути функціональні обмеження. [3]
Поперековий мультифідус - глибокий м’яз і важливий стабілізатор поперекового відділу хребта. Його основна дія полягає в розширенні поперекового відділу хребта, щоб збалансувати сили згинання, що генеруються передньою і передньобоковою м’язами живота для посилення стабілізації [14] .
Через вплив вагітності на структуру та функції тазового дна, [15] анатомія тазового дна повинна бути всебічно зрозумілою під час лікування пацієнтів із вагітних та післяпологових груп. Оскільки ДРА виникає переважно у жінок під час другого і третього триместру вагітності, а також протягом післяпологового одужання, терапевти, які керують ДРА, пов’язаною з вагітністю, повинні мати можливість адекватно оцінити структури тазового дна та його функції, щоб надати пацієнтам комплексну допомогу. На підставі дослідження Delphi, проведеного Дюфуром та його колегами (2019), порушення ЛА слід оцінювати як "інтегративний компонент грудо-тазової черевної системи". [2] Експерти у галузі охорони здоров’я жінок „прийшли до розуміння, що порушення та дисфункції, пов’язані з ДРА [є] багатовимірними та багатофакторними” [2], і вимагають індивідуальних оцінок, щоб визначити ступінь впливу ДРА на фізичну функцію.
Діастаз прямокишкового живота та вагітність
Під час вагітності LA розм’якшується через гормони та механічне розтягування, спричинене акомодацією зростаючого плоду. [19] Через це спостерігатиметься поступове збільшення ширини linea alba (або IRD) протягом триместру, причому найвищий рівень захворюваності спостерігається у третьому триместрі. [19]
Недавнє дослідження da Mota та його колег (2015) [11], яке вивчало 84 вагітні жінки вперше, показало, що 100% цих жінок мали ДРА до 35 гестаційного тижня при використанні діагностичного критерію 1,6 см на 2 см нижче пупка. Поширеність знизилася до 52,4% через 4-6 тижнів після пологів і продовжувала знижуватися до 39% через 6 місяців. [11] Хоча це узгоджується з іншими дослідженнями, які також виявили зниження поширеності через 4 тижні [20] [21] та 8 тижнів після пологів, [19] дослідження Колдрона та його колег (2008) [22] показало, що загоєння досягло плато на 8 тижні після пологів, а товщина та ширина ВСД та прямого живота не повернулися до контрольних значень через рік.
Діагностика
У дорослої людини вважається ДРА, коли у них спостерігається підвищений ВСД, що характеризується видимим і відчутним розділенням між двома животами прямого м’яза живота. [23]
В даний час серед літератури немає єдиної думки щодо критеріїв вимірювання та діагностичного значення IRD для DRA. [24] Дослідження Beer та його колег (2009) припускає, що у нерожаючих жінок (жінок, які не народжували), нормальна ширина linea alba повинна бути менше 1,5 см на рівні мечоподібної клітини, менше 2,2 см на 3 см вище пупка і менше 1,6 см на 2 см нижче пупка. [4]
Однак, застосовуючи ці значення до клінічної практики, важливо враховувати, що значення ВСД, що спостерігаються у первісток (або жінок, які вперше народили дитину), можуть розглядатися як "нормальні" при більш широких значеннях, ніж у жінок, що народили народження. [25] Більш недавнє дослідження Мота та його колег свідчить, що linea alba вважається нормальним до 2,1 см на 2 см нижче пупка, до 2,8 см на 2 см над пупком і до 2,4 см на 5 см над пупком у 6 місяців після пологів у первісток. [25]
Для отримання більш повного розуміння під час фізичної оцінки консенсусне дослідження Дюфура та його колег (2019) припускає, що ВСД не повинна бути єдиною мірою, що оцінюється при діагностиці ДРА. [2] Клініцисти повинні оцінити анатомічні та функціональні характеристики linea alba. [2] Сюди входить пальпація напруги під час активного скорочення linea alba [2], а також під час спільного скорочення м’язів тазового дна та поперечного черевного преса. [5] Окрім того, оскільки було встановлено, що великі ВСД корелюють з гіршим контролем тулуба [26], під час оцінки також слід враховувати силу та витривалість м’язів живота. [2]
Методи діагностики
Найбільш традиційно застосовуваним методом діагностики в клінічній практиці є метод ширини пальця, який в основному функціонує як скринінговий інструмент. [27] Цей інструмент використовується для виявлення наявності або відсутності ДРА. Якщо при пальпації терапевт може зробити два або більше вдихів пальцем (≈2 см) в борозну між медіальними межами прямих м’язів живота, пацієнт може мати діастаз прямого живота. [28]
Що стосується вимірювання IRD, то ультразвукова візуалізація (USI) отримала титул золото-стандартного методу вимірювання IRD неінвазивно [9], демонструючи хорошу надійність між оцінками [23] та внутрішньо оцінювача в літературі. [25] Однак його щоденне клінічне використання може бути обмеженим через вартість, доступність та навчання. [27] Більш клінічно здійсненною альтернативою є використання штангенциркулів, за допомогою яких наконечники штангенциркулів встановлюються по всій ширині сепарації. [27] Штангенциркулі вважаються надійним інструментом для вимірювання ВСД в області пупка та над ним. [27] Це підтримали Chiarello та McAuley (2013), які виявили, що вимірювання ВСД за допомогою штангенциркулів були подібними до тих, що проводились при УЗІ над пупком [29], проте необхідні додаткові дослідження для оцінки потенціалу штангенциркулів щодо ультразвуку візуалізація. [27] Інші альтернативи включають комп’ютерну томографію (КТ) та магнітно-резонансну томографію (МРТ), які вважаються методом вибору при оцінці черевної стінки, однак обидва не є клінічно здійсненними та дорогими. [27]
Управління фізичною терапією
Наші м’язи живота відіграють важливу роль у постуральному контролі, стабільності тулуба та тазу, русі тулуба та диханні. [31] Дослідження Гіллера і Брауна (1996) повідомили, що структурні зміни, що відбуваються в черевних м’язах під час вагітності, можуть обмежувати функцію м’язів живота, зменшуючи здатність черевного преса забезпечувати стабільність тазу проти опору під час вагітності та до 8 тижнів після пологів. [20] На підтвердження цього, дослідження Liaw та його колег припустило, що розмір ВСД негативно пов'язаний з функцією м'язів живота. [13] Крім того, нещодавнє дослідження, проведене Гіллсом та його колегами (2018), встановило, що жінки з ДРА мали меншу здатність генерувати крутний момент обертання тулуба та виконувати присідання. [26] Це було підтверджено негативною кореляцією між IRD та піковим крутним моментом обертання багажника та результатами тестування в сидячому положенні. [26]
Деякі дослідження залучили слабкі черевні м’язи до спричинення болю в животі [32] та попереково-тазового болю під час вагітності. [33] [34] Існує кілька доказів, що підтверджують ідею про те, що збільшена міжпряма відстань пов’язана з тяжкістю болю в животі, про який повідомляли самі. [35] Крім того, також було висунуто гіпотезу про те, що слабкі м’язи живота можуть призвести до неефективного скорочення м’язів тазового дна. [33] Однак дані не повністю підтверджують це, оскільки da Mota та його колеги (2015) [11] та Sperstad та його колеги (2016) [10] не виявили зв'язку між ДРА та болем у поперековому відділі. Bø та його колеги (2017) [36] також не виявили зв'язку між ДРА та слабкістю мускулатури тазового дна або поширеністю нетримання сечі та випаданням органів малого тазу.
Незважаючи на те, що стан дуже поширений, у клінічній практиці бракує якісних доказів, які б керували веденням лікування. Це породжує суперечки щодо консервативного підходу до догляду. [2] Однак Дюфур та його колеги (2019) [2] взяли інтерв’ю у кваліфікованих фізіотерапевтів жіночого здоров’я, щоб створити 28 рекомендацій канадських експертів щодо оцінки та управління ДРА. Консенсус показав, що презентація жінок з ДРА є багатовимірною, і існує потреба в індивідуальному підході до догляду для кожного клієнта. [2]
Освіта пацієнта
Важливо навчити наших пацієнтів діастазу прямого живота під час і після вагітності, щоб керувати очікуваннями пацієнтів, обмежувати страх і тривогу, а також найкраще підготувати наших пацієнтів до змін, пов'язаних з вагітністю та народженням, які зазнає їх організм. Мота та його колеги (2015) припустили, що у 100% жінок буде спостерігатися підвищений рівень ВСД у третьому триместрі [11], що характеризується як ДРА. Ця статистика, як і мова DRA, такі як "розрив" та "розлука", може надзвичайно викликати страх і потенціал посилення стресу та тривожності у наших пацієнтів, що може мати негативний фізіологічний та психологічний вплив як на маму, так і на дитину . [41] Тому важливо нагадати пацієнтам, які намагаються завагітніти, і тим, хто це вже робить, про те, що жіночі тіла були розроблені для зростання та розширення, щоб вмістити зростаючий плід. Гормональні зміни під час вагітності призводять до збільшення в’ялості та розм’якшення сполучної тканини [9], що призводить до розширення ЛА, щоб створити простір для дитини. Цей процес не тільки є природною частиною вагітності, але також необхідний для того, щоб дитина мала достатню кімнату для зростання.
Наведене нижче відео канадського фізіотерапевта використовує велику аналогію для пояснення концепції діастазу прямого живота.
DRA може вплинути на косметичний вигляд через розтягнення та втрату напруги LA, що спричиняє опуклість черевної стінки. [7] Це випинання, «намет» або «конус» зазвичай називають «животом мумії», і його можна побачити, коли жінки переходять з лежачого положення до сидячого, виконуючи фізичні вправи або навіть відпочиваючи. Підвищення ВСД позитивно пов’язане з погіршенням іміджу тіла у жінок з ДРА, і, отже, може бути показано включення вимірювань іміджу тіла та результатів задоволення тіла під час лікування вагітних та жінок, які після пологів страждають на ДРА. [44]
Зростає консенсус, який стверджує, що ДРА не обов'язково є умовою для фізіотерапевтів і пацієнтів для запобігання та лікування, а насправді цілком нормальною частиною вагітності, яку організм жінок, природно, призначений для створення простору для зростаючої дитини. Однак існує безліч методик, які фізіотерапевти можуть призначати своїм вагітним та післяпологовим пацієнтам, щоб допомогти зберегти та оптимізувати силу та функції. Фізіотерапевти тазового дна кваліфіковані для розробки фізичних вправ та рухових стратегій, які є обґрунтованими «для сприяння оптимальній фізичній функції під час вагітності, обмеження потенційних функціональних порушень та підготовки до народження» та управління післяпологовим відновленням. [2] Крім того, для фізіотерапевтів надзвичайно важливо обговорити проблеми, очікування та цілі пацієнтів, щоб створити індивідуальні та цілеспрямовані плани управління та лікування. Індивідуальна реабілітація ДРА та будь-яких післяпологових проблем є необхідністю, [5] а взяття повної та всебічної суб’єктивної історії та запитання щодо очікуваних результатів та цілей може допомогти фізіотерапевтам створити індивідуальні плани ведення та реабілітації для кожного пацієнта.
Поширені вправи після пологів
Вправи для внутрішнього відділення:
Консенсусне дослідження, проведене Дюфуром та його колегами (2019), наголосило на використанні вправ внутрішнього блоку під час пренатального, раннього післяпологового та пізнього післяпологового періодів для лікування ДРА. [2] Це узгоджується з дослідженням Мескіти та його колег (1999), які пропонували виконувати вправи внутрішнього блоку негайно після пологів. [45] Подібним чином, нещодавнє дослідження, проведене Табетом та Альшехрі (2019), прийшло до висновку, що програма вправ для стабільності з глибоким ядром (тобто діафрагмальне дихання, скорочення тазового дна, дошка та ізометричне скорочення живота) була ефективною для лікування ДРА та покращення якості життя після пологів . [39]
М'язи внутрішньої одиниці, до яких входять поперечні черевні преси, мультифідуси, діафрагма та м'язи тазового дна, забезпечують стабілізацію серцевини. Починаючи вправи на внутрішній блок, насамперед слід зробити упор на досягнення контрольованої ізоляції кожного м’яза в блоці, а потім контрольованої коактивації внутрішнього блоку. [2] Намагаючись досягти контролю над внутрішньою одиницею в пренатальному, ранньому післяпологовому та пізньому післяпологовому періодах, важливо пам’ятати, що слід уникати вправ, які залучають поверхневі м’язи живота (тобто присідання). [2] Як тільки досягнута ізоляція внутрішнього блоку, вправи слід переходити до включення зовнішнього блоку, а також вправи, які мають більш функціональну основу. [2]
Поперечний живіт (TA):
По-перше, встановіть індивідуальне положення в положенні лежачи на спині або в боці з нейтральним хребтом. Опинившись у правильному положенні, доручіть пацієнтові пропальпувати м’яз ТА, використовуючи вказівний та середній пальці, які медіальні до передніх тазових кісток (або ASIS). [46] Після цього нехай людина втягує живіт і скорочує м’яз ТА, роблячи розслаблене дихання. Для ізоляції поперечного черевного преса можна використовувати наступні сигнали: «уявіть, що ви зближуєте тазові кістки по прямій лінії» або «піднесіть пупок до хребта». [46] Особа повинна утримувати скорочення протягом 3-5 секунд, поки вони видихають і розслабляють свій ТА під час вдиху. [46] Особа може виконати 3 підходи по 10 повторень 3-4 рази на тиждень. [46] Переконайтеся, що немає таких компенсаторних стратегій, як нахил заду тазу ззаду, пригнічення грудної клітки, затримка дихання або випинання живота. [46]
Помістіть людину в положенні лежачи на спині або в боці з нейтральним хребтом, попросіть їх уявити лінію, яка з’єднує їх ліву та праву сторони заднього тазу. [46] Далі, скажіть людині скоротити свій мультифідус, щоб спробувати поєднати ліву та праву половинки вздовж цієї лінії. [46] Людина повинна практикувати розслаблене дихання, забезпечуючи набір своїх мультифідусів під час видиху. Сутичку слід тримати протягом 3-5 секунд, 3 підходи по 10, 3-4 рази на тиждень. [46] Не слід спостерігати переднього нахилу тазу, згинання стегон та руху грудної клітки та попереку. [46]
М'язи тазового дна (ПММ):
При лежачому на боці кривому або в боковому положенні попросіть людину уявити собі, як закриває уретру, ніби він намагається зупинити потік сечі. [46] Як варіант, нехай людина уявляє, що вона піднімає задній прохід у напрямку до лобкової кістки. [46] Як запропонувала Дайан Лі (2019), альтернативною позицією для ізоляції УМП є сидіння на маленькому м’якому м’ячі, оскільки м’яч може допомогти забезпечити зворотний зв’язок з вашим мозку. [46] Особа повинна вдихати, стискаючи свої УПФ, забезпечуючи розширення передньої, задньої та бокових частин нижньої грудної клітини. [46] Під час видиху людина повинна розслабити тазове дно. Сутичку слід тримати протягом 3-5 секунд, 3 підходи по 10, 3-4 рази на тиждень. [46] Виконуючи цю вправу, людина не повинна відчувати напруги в животі і не повинна відчувати, як стискають сідниці або рухаються хребтом. [46]
Під час вагітності діафрагма зміщується вгору прибл. 5 см для розміщення матки, що збільшується. [18] Як результат, робота на діафрагму збільшується і приймаються компенсаторні стратегії, такі як збільшення набору допоміжних м’язів. [18]
Враховуючи зміни діафрагми під час вагітності, рекомендується, щоб у пренатальний, ранній післяпологовий та пізній післяпологовий періоди застосовувався діафрагмальний режим дихання без напруги. [2] Це означає, що під час вдиху діафрагма повинна опускатися вниз, а бічна реберна клітка повинна розширюватися назовні. [2]
Для полегшення цього режиму дихання можна практикувати такі дихальні вправи:
- Симптоми діастазу прямої кишки, лікування, профілактика та багато іншого
- Діастаз прямої кишки під час вагітності та причини роз'єднання та лікування
- Костотрансверсальні розлади - Фізіопедія
- Синдром Кушинга - Фізіопедія
- Хондросаркома - Фізіопедія