Взаємодія між захворюваннями та лікуванням у лікуванні пацієнтів із ожирінням та діабетом, які страждають на фібриляцію передсердь: потенційний посередницький вплив жирової тканини епікарда
Анотація
Як ожиріння, так і діабет 2 типу є важливими факторами ризику розвитку фібриляції передсердь (ФП). Хоча артеріальна гіпертензія довгий час була основним фактором, що визначає ФП у загальній спільноті, ожиріння є другим за чисельністю населення ризиком розвитку ФП, і його значення зростає [1]. Збільшення маси тіла сприяє розвитку ФП у 20% пацієнтів із ФП, а короткочасне збільшення ваги підвищує ризик ФП на 40% протягом 5 років спостереження [1, 2]. У той же час діабет також суттєво сприяє розвитку ФП; тяжкість гіперглікемії передбачає частоту ФП [3].
Роль розширення жирової тканини епікарда на основі ожиріння та діабету в опосередкуванні розвитку фібриляції передсердь
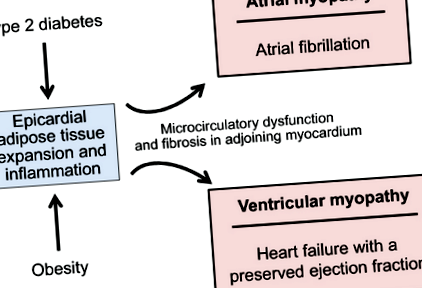
Які механізми зумовлюють розвиток ФП при цих двох поширених порушеннях обміну речовин? І ожиріння, і діабет 2 типу супроводжуються розширенням та біологічною трансформацією жирової тканини епікарда [4,5,6,7], що може бути джерелом прозапальних медіаторів, здатних викликати дисфункцію мікросудин та фіброз основного міокарда [ 8,9,10]. Якщо розлад епікардіального жиру прилягає до лівого передсердя, результатом є електроанатомічне ремоделювання, що призводить до міопатії передсердь (рис. 1) [11]. У пацієнтів з ФП та іншими серцево-судинними розладами існує тісний взаємозв’язок між обсягом та запальним станом жиру епікарда, наявністю фіброзу передсердь та вираженістю електрофізіологічних відхилень у сусідніх тканинах міокарда [5, 12,13,14] . Епікардіальна маса жиру передбачає частоту ФП серед загальної популяції [15]; вона збільшується в міру перебігу ФП від пароксизмальної до стійкої аритмії [16]; і він визначає пацієнтів з ризиком серйозних несприятливих серцево-судинних подій [17]. Потужний зв’язок між ожирінням та ризиком ФП в епідеміологічних дослідженнях цілком пояснюється основною передсердною міопатією [18].
Механізми, за допомогою яких метаболічні порушення можуть одночасно викликати передсердну та шлуночкову міопатію, що призводить до фібриляції передсердь та серцевої недостатності зі збереженою фракцією викиду
Важливо те, що розширення та запалення жирової тканини епікарда при ожирінні та цукровому діабеті 2 типу впливає не тільки на передсердя, а й на шлуночки [11]. Розлади епікардіального жиру можуть призвести до запалення, дисфункції мікроциркуляції та фіброзу в сусідньому міокарді, погіршуючи розтяжність лівого шлуночка (ЛШ) та стримуючи його здатність переносити об’єм (рис. 1) [11, 19, 20]. Тиск наповнення ЛШ підвищується, викликаючи задишку при навантаженні та приводячи до серцевої недостатності зі збереженою фракцією викиду (HFpEF) [19]. Інцидентна ФП збільшує ризик подальшої діагностики серцевої недостатності, особливо HFpEF [21, 22]. Навіть коли серцева недостатність формально не діагностована, у багатьох пацієнтів з ФП (особливо з непереносимістю фізичних вправ) підвищується тиск наповнення ЛШ у спокої або під час фізичних вправ на ехокардіографії або при катетеризації серця [23,24,25]. Тому у пацієнтів із ожирінням або діабетом 2 типу із ФП часто лежить прихований HFpEF, але діагноз часто не ставлять, оскільки задишка часто пояснюється збільшенням маси тіла або аритмією.
Взаємодія захворювання та лікування у пацієнтів із ожирінням або діабетом 2 типу, які мають фібриляцію передсердь
Як слід керувати пацієнтами з ожирінням або діабетом, які страждають ФП? Лікарі могли (1) лікувати причинно-наслідковий метаболічний розлад або (2) безпосередньо вирішувати аритмію за допомогою стратегій контролю швидкості або ритму. Однак на очікувану реакцію на ці втручання може впливати запалення жирової тканини епікарда та основна передсердна та шлуночкова міопатія.
Вплив засобів для схуднення та антигіперглікемічних препаратів на ФП
Епікардіальний жир відносно стійкий до схем схуднення [26]; таким чином, помірне зниження ваги, яке зазвичай спостерігається з обмеженням калорій, має мінімальний вплив на жирову тканину епікарда [27] і мало приносить користі для ФП [28]. Навпаки, помітна втрата ваги (наприклад, при баріатричній хірургії) може зменшити як масу, так і запалення епікардіального жиру [29, 30]. Як в спостережних дослідженнях, так і в рандомізованих контрольованих дослідженнях, вражаючі ступені втрати ваги можуть зменшити навантаження на ФП або відновити синусовий ритм у пацієнтів із встановленою ФП [31, 32]. Цікаво, що цей ступінь втрати ваги паралельний покращенню діастолічних аномалій наповнення, типово спостерігаються у HFpEF [33].
Стратегії контролю швидкості та ритму при ФП при ожирінні та цукровому діабеті
Незважаючи на те, що пацієнти з ожирінням та діабетом 2 типу мають високий ризик недіагностованого HfpEF, лікарі часто приписують скарги на задишку присутності ФП, і, отже, лікування, швидше за все, буде спрямоване на контроль ФП. Однак зусилля з контролю швидкості та ритму часто бувають безуспішними і несуть за собою серйозні ризики, якщо у пацієнтів є порушення обміну речовин або HFpEF.
Стратегії контролю курсу
Стратегії контролю ритму
З огляду на ці проблеми, лікарі часто звертаються до стратегій контролю ритму при ФП, тобто до електричної або хімічної кардіоверсії або абляції катетером. Однак як ожиріння, так і діабет 2 типу знижують рівень успіху (тобто підтримання синусового ритму) після електричної кардіоверсії [55, 56], мабуть, тому, що збільшення обсягу жирової тканини епікарда є головним фактором, що визначає рецидив ФП після процедури [57]. Крім того, посткардіоверсійне введення антиаритмічних препаратів несе важливий ризик розвитку проаритмії та погіршення серцевої недостатності, особливо у пацієнтів, у яких лежить передсердна або шлуночкова міопатія [52].
Висновки
У пацієнтів із ожирінням або діабетом 2 типу спостерігається помітно підвищений ризик розвитку ФП. Лікування метаболічного розладу може впливати на перебіг ФП, і навпаки, зусилля щодо лікування ФП (з контролем частоти та ритму) можуть мати обмежену ефективність у пацієнтів із цими супутніми станами. Існує гіпотеза, що ці складні взаємодії опосередковані розширенням жирової тканини епікарда, яке не тільки зумовлює розвиток ФП, але і на біологію якого може впливати лікування основних метаболічних захворювань. Подовжні дослідження з використанням магнітно-резонансної томографії для кількісної оцінки епікардіального жиру та серцевого фіброзу готові підтвердити або спростувати цю гіпотезу.
Наявність даних та матеріалів
Немає представлених нових даних; це коментар
- Дієтичні звички та показники ожиріння у пацієнтів із шлунково-стравохідною рефлюксною хворобою порівняльний
- Виклики та успіхи мультидисциплінарної програми лікування дитячого ожиріння - PubMed
- Дієтичне харчування у хворих на цукровий діабет із ожирінням - MedCrave онлайн
- Зміна кінцевих точок для визначення ефективного управління ожирінням - ScienceDirect
- Від запалення до статевих дисфункцій подорож через діабет, ожиріння та метаболізм