Сучасне лікування ниркових ангіоміоліпом
Емі Лім, Е. Джейсон Абель
Анотація: Історично рекомендувалося активне лікування ниркових ангіоміоліпом, коли пухлини розміром більше 4 см або швидко зростали через ризик крововиливів. Однак сучасні дані свідчать про те, що деякими більшими нирковими ангіоміоліпомами також можна безпечно керувати за допомогою активного нагляду.
Ключові слова: Ангіоміоліпома; часткова нефректомія; ангіоемболізація; термічна абляція
Подано 01 жовтня 2016 р. Прийнято до публікації 18 жовтня 2016 р.
ОМЛ є найпоширенішою пухлиною нирок, пов’язаною із спонтанними крововиливами у молодих пацієнтів, у яких до 20% пацієнтів мають шок (29). ОМЛ також може спричиняти широкий спектр симптомів, включаючи гематурію, біль або порушення функції нирок. Лікування ОМЛ включає хірургічне втручання (нефректомія або часткова нефректомія), селективна ангіоемболізація, термічна абляція або системна терапія інгібіторами mTOR (ссавців-мішеней рапаміцину) (11,30-40). Основним обґрунтуванням лікування безсимптомного ОМЛ є запобігання кровотечам, що загрожують життю, або злоякісним перетворенням, які є рідкісними явищами.
Клініцисти повинні ретельно збалансувати ризик лікування та спостереження за окремими пацієнтами. Для молодих пацієнтів з великими пухлинами або для пацієнтів, за якими неможливо стежити, хірургічне втручання залишається чудовим варіантом, особливо коли може бути використаний малоінвазивний підхід. Основною перевагою хірургічного втручання порівняно з іншими методами є видалення всієї тканини ОМЛ, що знижує ризик майбутніх крововиливів. Однак хірургічне втручання має пов'язаний з 0,3% до 1,7% ризик серйозних ускладнень (33,41), і пацієнти можуть мати більш тривале відновлення порівняно з іншими методами лікування.
Селективна ангіоемболізація є малоінвазивним варіантом лікування ОМЛ, який зберігає функцію нирок (42) і має низький рівень процедурних ускладнень. Однак AML може не суттєво зменшитися після ангіоемболізації, і незрозуміло, чи залишається ризик крововиливу при пухлинах, які залишаються> 4 см, і тому лікування не є рідкістю. Kothary та співавт. Повідомляють про частоту рецидивів 32% при ураженнях ОМЛ> 4 см, що повторюється лише у пацієнтів з TSC (відсутність пацієнтів із спорадичними ОМЛ) із медіаною спостереження 51 місяць (36). Подібним чином Бішай та співавт. Проводили ангіоемболізацію ОМЛ> 10 см, причому 38% вимагали багаторазових сеансів з подальшим спостереженням 29 місяців (43).
Хоча при серійній візуалізації зазвичай спостерігаються безсимптомні ОМЛ менше 4 см, загалом рекомендується активне лікування для симптоматичних ОМЛ та ОМЛ діаметром більше 4 см, коли пацієнти мають: (I) ризик крововиливу (особливо у вагітних жінок або жінок -носний вік); (II) підвищений ризик утворення аневризми; (III) поганий доступ до подальших зображень (56-58). Ці рекомендації випливають із кількох досліджень, які повідомляють, що ОМЛ більше 4 см частіше є симптоматичними в порівнянні з ОМЛ менше 4 см (59-65). Oesterling та ін. провів огляд літератури, що включав дані з 1948 по 1985 рр., оглянувши 602 ОМЛ, і визначив, що у пацієнтів, які мали ОМЛ більше 4 см у діаметрі, 86% мали симптоматику, 9% пацієнтів мали геморагічний шок на момент презентації. Однак пацієнти з пухлинами діаметром менше 4 см мали симптоматику лише 23% випадків (66). Крім того, було помічено, що AML менше 4 см взагалі не зростали або зростали повільніше порівняно з AML, що перевищував 4 см (63,66).
Зовсім недавно велике дослідження припустило, що деякі безсимптомні ОМЛ> 4 см не потребують лікування, і їх можна безпечно спостерігати під наглядом. Бхатт та ін. ретроспективно проаналізовано 582 AML у 447 пацієнтів із медіаною спостереження 43 місяці та встановлено, що 32% AML> 4 см були симптоматичними порівняно з 6,6% AML ≤4 cm. Примітно, що лише 2 випадки (0,4%) потребували екстреного втручання через кровотечу. В обох цих випадках пацієнтами були жінки з аневризмами> 13 см, яким згодом управляли артеріальною емболізацією. На відміну від попередніх досліджень, не було різниці у швидкості росту для AML> 4 см у діаметрі порівняно з меншими AML. Найголовніше, що переважна більшість (91%) ПВК не мали зростання або зростали дуже повільно із середнім темпом зростання 0,02 см/рік. У 25 АМЛ, які активно лікувались, пацієнти частіше були молодими та мали симптоматичні пухлини з початковим розміром> 4 см. Однак більшість пацієнтів (70%) з ОМЛ> 4 см були безсимптомними, а 61,7% ОМЛ> 4 см лікувались консервативно за допомогою серійної візуалізації. Із ВМЛ> 4 см, в які втручались, 50% були безсимптомними, а 16 з 18 випадків виконувались вибірково. Тому автори дійшли висновку, що суворе обмеження розміром 4 см не повинно бути показанням для активного лікування.
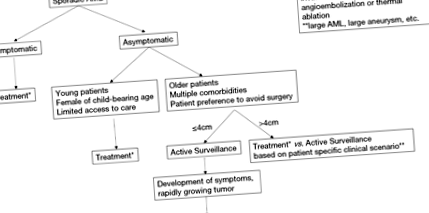
З наявними дослідженнями про природну історію ЛМП існує багато невизначеностей, і неможливо сформувати вагомі доказові настанови щодо лікування. Останні дані свідчать про те, що не потрібно активно лікувати всі ЛПВ> 4 см. Загальний ризик крововиливів, як видається, низький, і у великому ретроспективному дослідженні більшість пацієнтів проходили безпечне лікування з початковим активним спостереженням (10). Однак без надійних методів прогнозування ризику тривале спостереження може бути проблематичним для молодих пацієнтів, які в іншому випадку здорові. Активне лікування більших безсимптомних ОМЛ слід продовжувати жінкам дітородного віку або пацієнтам без надійного доступу до медичної допомоги. З урахуванням цих міркувань ми склали загальну настанову щодо лікування ОМЛ, показану на малюнку 1. Майбутні перспективні дослідження повинні оцінити протоколи спостереження та визначити найбільш ефективний підхід для лікування пацієнтів з ОМЛ> 4 см.
Подяки
Виноска
Походження: Це запрошена Перспектива на замовлення редактора розділу Хон-Чао Хе, доктора медичних наук, доктора філософії (кафедра урології, Шанхайська лікарня Ruijin, Шанхайська медична школа Університету Цзяотун, Шанхай, Китай).
Конфлікт інтересів: Автори не мають заявляти про конфлікт інтересів.
- Дієтичне лікування запальних захворювань Повний текст
- Управління даними для клінічних досліджень ожиріння - Einbinder - 2002 - Дослідження ожиріння - Wiley
- Цукровий діабет та метаболічний синдром у тих, хто пережив дитячий рак - Анотація - Дослідження гормонів у
- Чи призводять дієти з високим вмістом жиру до раку Американський інститут дослідження раку%
- Дієтна кока-кола та 6 інших дієтичних правил, які допоможуть врятувати себе від раку