Синдром жирової прокладки
Зміст
- 1. Вступ
- 2 Анатомія/Біомеханіка
- 3 Метаболічний вплив інфрапателлярної жирової подушечки
- 4 Патофізіологія/Клінічна картина
- 5 Діагностика/Фізичний огляд
- 5.1 Диференціація
- 5.2 Візуалізація
- 6 Управління
- 6.1 Лікування синдрому гострого жирового прошарку
- 6.2 Лікування хронічного синдрому жирової прокладки
- 7 Список використаної літератури
Вступ
Гостре або хронічне запалення інфрапателлярної жирової прокладки (IFP) є загальним джерелом болю в передньому коліні; також називають хворобою Гоффи, синдромом жирових прокладки або гофітитом. Вперше про синдром жирової прокладки повідомив Альберт Гоффа в 1904 р. [1] .
Анатомія/Біомеханіка
IFP знаходиться в передньому відділі коліна у вигляді маси жирової тканини, що лежить внутрішньокапсульний, але є додатково синовіальним (позасуглобовим) [1] .
- Вище за нижній полюс надколінка та складки складок [1] .
- Попереду - передня великогомілкова кістка, міжміскова зв’язка, роги меніска та інфрапателлярна бурса [2]
- Спереду від сухожилля надколінка [2], зв’язки надколінка та капсули суглоба [1]
- Ззаду від виростків стегна, міжсерцевої вирізки [2] та синовіальної оболонки [1] .
- Міжкондилярний виріз через слизову зв’язку,
- Передні роги менісків
- Проксимальний кінець сухожилля надколінка
- Нижній полюс надколінка [2]
Іннервований головним чином заднім великогомілковим нервом, ІФП може бути джерелом як локалізованого, так і сильного болю в коліні. Це можна пояснити наявністю нервових закінчень типу VIa [3], які можуть активуватися через механічну деформацію або хімічні медіатори болю. Речовина Р-нервові волокна також є у осіб, які страждають від болю в передньому коліні, особливо коли запалена інфрапателлярна жирова подушечка [4]. Як потенційне джерело запалення та болю, деякі автори вважали жирову подушку ключовою структурою при тендінопатії надколінка [5] та остеоартрозі [6] .
IFP - це динамічна структура. Він змінює положення, тиск та об'єм у всьому коліні ПЗУ [7]. Коли коліно рухається до згинання, надлатеральна частина жирової подушечки стає розслабленою, вільно розширюється і рухається ззаду. У продовженні ІФП лежить між бічною фацетою надколінка та сухожиллям чотириголового м’яза. Тому найбільш часто спостерігаються симптоми пов’язані з розширенням. Однак це також можна побачити у згинанні, де біль провокується захопленим ІФП між сухожиллям надколінка і передньою стегновою кісткою [2] .
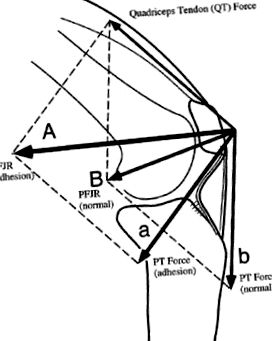
IFP полегшує ковзання між виростками стегна та капсулою суглоба. Механіка коліна може бути змінена, коли в жировій подушці відбувається злипання, що змінює положення надколінка та сухожилля надколінка. Отже, ефективність розгинального механізму порушена, зменшуючи ефективний момент моменту, що ставить більші вимоги до квадрицепсів для отримання тієї ж сили розгинання коліна. Коротша довжина сухожилля надколінка впливає на рухливість надколінка і створює стійкість до бічного перекладу при повному розгинанні [7] .
Дослідження показало знижену координацію між медіальними та латеральними моторними одиницями просторового м’яза при болях у передніх колінах [8]. Інший повідомляє про значно пізнішу активацію та зменшену амплітуду скорочення квадрицепсів під час східців після ін’єкції жирової прокладки болючим гіпертонічним сольовим розчином [9]. Інгібована жирова подушечка призвела до збільшення нагрівання пателлофеморальної зони та зменшення активації квадрицепсів [2]. Однак точне співвідношення біомеханіки жирової подушки та колін потребує подальших досліджень.
Метаболічний вплив інфрапателлярної жирової подушечки
Ранні дослідження показали, що жирова подушка є мастильною структурою, яка полегшує надходження синовіальної рідини всередину суглоба [2]. Згодом стало ясно, що ІФП дає більш складні функції завдяки своїй складній нейроваскулярності.
IFP вважається продуцентом багатьох опосередковуючих запалення речовин, виявлених у поєднанні з ОА. Як жирова тканина ІФП в основному виділяє жирні кислоти, які добре відомі своїм протизапальним ефектом [10]. Жирова тканина також зберігає імунні клітини, ще одне потенційне джерело речовин-медіаторів запалення [10]. Крім того, дослідження показало, що IFP активно секретує IL-6 та його розчинний рецептор sIL-6R на порівняно більш високих рівнях порівняно з іншими жировими тканинами [11]. .
Встановлено, що IFP вивільняє мезенхімальні стовбурові клітини з посиленою хондрогенною активністю, але ця знахідка вимагає подальших досліджень [10] .
Регулювання вивільнення глікозаміноглікану [12], джерела репаративних клітин [7], вивільнення прозапальних цитокінів, пов’язаних із підвищеним ІМТ [13], і вивільнення колагену [14] також повідомляється як функції IFP.
Дюран та співавт. [15] вивчали об'єм ІФП та виявили, що він зменшується при дефекті хряща надколінка.
Патофізіологія/Клінічна картина
Про розвиток синдрому жирових прокладків відомо мало. Анатомічне розташування ІФП піддає його механічним навантаженням, особливо під час розтягування [1]. Надмірне або повторне мікротравмування від спорту або падіння призводить до гіпертрофії. Якщо жирова подушка не відновлюється, вона може хронічно запалитися, що, якщо не вжити належних заходів, може призвести до фіброзу та окостеніння [1] .
Переважно спостерігається у молодих жінок, стрибкові види спорту та в’ялість зв’язок також вважаються факторами ризику хвороби Гоффи [1] .
Діагностика/Фізичний огляд
Запалена жирова подушечка часто збільшена, твердої консистенції і легко пальпується. Тест Хоффи може бути виконана. Щоб уникнути провокації болю в сусідніх структурах та отримати неправдиві результати, Крумар та співавт. [16] запропонували модифікувати тест Хоффи. Це передбачає приведення коліна до пасивної вимушеної гіперекстензії шляхом підняття п’яти та утримання переднього тиску на гомілку. Це положення стимулює біль виключно в жировій подушці, якщо вона запалена [2] .
Ковзання надколінок в усіх чотирьох напрямках (медіально, латерально, зверху та нижньо) важливий для виявлення адгезії або обмеження руху під час руху колін, особливо при гіперекстензії. Біль при гіперекстензії є сильним показником наявності запаленого ІФП [7] .
Обстеження також має бути спрямоване на виключення будь-яких інших променевих патологій, особливо хребта та стегна.
Диференціація
Синдром жирової прокладки може бути первинним розладом або вторинним для інших патологій, таких як пошкодження меніска та розрив зв’язок. Поширеність не широко досліджується, однак, два дослідження повідомляли про ізольовану жирову прокладку в 1% [18] випадків болю в передньому коліні та 6,8% [16] як вторинне захворювання. Повідомлялося про синовіт та набряк жирової подушки після розриву передньої хрестоподібної зв’язки (ACL) [19] .
Детальний анамнез та результати функціональної оцінки важливі для розрізнення синдрому жирової прокладки від інших станів, таких як: синдром тертя колінної кістки колінної чашечки, ураження інфрапателлярної клітини та артрофіброзіозний «синдром циклопу». Зверніться до обговорення в цій статті, щоб дізнатись про характеристики кожного стану.
Симптомами синдрому жирової прокладки є біль у передньому коліні, часто ретропателлярний та інфрапателлярний. Пателофеморальний крепітус може бути присутнім із навантаженням на коліна, наприклад, під час переговорів по сходах [2], присідання, стрибки та біг [7]. Випот і зменшення ПЗП часто спостерігаються при запалених ІФП.
Біль та/або дискомфорт від тривалих прогулянок, плоского взуття та тривалого стояння в основному стосуються синдрому жирових прокладки. Біль, що виникає при ходьбі вгору або вниз, є характеристикою ПФПС.
Візуалізація
МРТ є найкращою методом візуалізації при діагностиці запалення ІФП [1]. Набряки верхньої/задньої жирової подушки, запалена інфрапателлярна бурса легко виявляються за допомогою магнітного резонансу. Однак рекомендується направляти пацієнта на МРТ лише для виключення будь-яких інших патологій, особливо коли в анамнезі є травми [2] .
Динамічна сонографічна оцінка показала удари суперолатеральної жирової прокладки, пов’язані з пов’язаною з відчутною щільною клубово-тибіальною смугою [2] .
Управління
Пацієнтам часто призначають консервативне лікування та фізіотерапію. Якщо симптоми зберігалися. вводяться інші підходи.
Діагностичні та терапевтичні ін’єкції місцевих анестетиків та стероїдів у жирову прокладку призвели до негайного полегшення болю та реконструкції руху [2]. .
Артроскопічна резекція У двох дослідженнях було покращено як рейтингову систему Цинциннаті, так і оцінку колін Лісхольма [18] [16] .
Повідомлялося про середнє покращення показника VAS на 4,83 після абляції алкоголем ультразвуком, проведеною Хаусом та Коннеллом [21].
- Синдром Богоявлення Тернера, уроки естрадіолу та аутизму з Х-хромосоми
- Синдром хронічної втоми
- Демпінг-синдром, який зберігають брудні секрети шлункового шунтування - втрата ваги
- Жир поводиться по-різному у пацієнтів із синдромом полікістичних яєчників - ScienceDaily
- Діастолічна дисфункція та фізичні вправи у пацієнтів з метаболічним синдромом та