Шлунково-кишкові ускладнення після баріатричної хірургії
Анотація
Баріатрична хірургія дедалі частіше проводиться серед населення з ожирінням, що страждає від ожиріння, оскільки переконливі дані продовжують надходити, підтверджуючи успіх хірургічного втручання не тільки у досягненні значної втрати ваги, але і в корекції захворювань, пов’язаних з ожирінням. В даний час виконується кілька хірургічних процедур з різним ступенем успіху та ускладнень. У цій статті розглядаються короткострокові та довгострокові шлунково-кишкові ускладнення для 4 найпоширеніших баріатричних хірургічних процедур: лапароскопічна регульована пов’язка шлунка, вертикальна рукавна гастректомія, шунтування шлунка Roux-en-Y та біліопанкреатична диверсія з дуоденальним перемикачем.
Баріатрична хірургія дедалі частіше приймається як життєздатне лікування боротьби зі зростаючою епідемією ожиріння. Хірургічне втручання може забезпечити стійкий, довгостроковий варіант схуднення. 1-3 Національне обстеження здоров’я та харчування від Центрів контролю та профілактики захворювань показало, що поширеність ожиріння серед дорослих (20-74 роки) зросла більш ніж удвічі з 13,3% до 31,1% населення з 1960 по 2002 рік. 4 Поширеність ожиріння (індекс маси тіла [ІМТ] ≥30 кг/м 2) з тих пір стабілізувалася на рівні 35% у США, починаючи з 2003 року. 5 Однак, за оцінками, лише 1% пацієнтів, які мають право на лікування, перебувають на хірургічному втручанні . Перешкодою для прийняття операції може бути хибне уявлення про неприйнятні ризики та високий рівень ускладнень, пов'язаних з хірургічним втручанням. 3
Ожиріння пов'язане з множинними супутніми захворюваннями, включаючи цукровий діабет 2 типу, серцево-судинні захворювання, дисліпідемію, гіпертонію, жовчнокам'яну хворобу, гастроезофагеальну рефлюксну хворобу, обструктивне апное сну, дегенеративні захворювання суглобів, болі в попереку та рак. 2, 6 - 9 Крім того, ожиріння пов'язане зі збільшенням ранньої смертності. 7 Орієнтовна кількість щорічних смертей, спричинених ожирінням серед дорослих американців, становить 280 000. 10
У 1991 році група консенсусу Національного інституту охорони здоров’я розробила набір рекомендацій щодо того, яких пацієнтів слід розглядати для баріатричної хірургії. 2, 8 Ці рекомендації включали критерії, згідно з якими пацієнти мають обчислений ІМТ не менше 40 кг/м 2 або ІМТ не менше 35 кг/м 2 зі значними супутніми захворюваннями, пов’язаними з ожирінням. З моменту виходу цих рекомендацій кількість баріатричних операцій збільшилася в 6 разів до понад 100 000 на рік у 2003 р., 11, 12, але згодом досягла стійкого стану майже 350 000 операцій щороку. 1, 13 Разом із збільшенням обсягу хірургічних втручань було досягнуто різкого зниження смертності та ускладнень, пов'язаних з хірургічним втручанням, як продемонстровано в недавньому метааналізі, що свідчить про рівень смертності 0,08% протягом 30 днів та 0,31% після 30 днів. 14 Рівень ускладнень при баріатричних операціях поступово падав з 10,5% випадків у 1993 році до 7,6% випадків у 2006 році, причому більшість ускладнень зараз є незначними. 1, 3 В даний час показано, що баріатрична хірургія забезпечує тривалу втрату ваги та знижує загальну смертність пацієнтів із ожирінням порівняно з відповідними контролями. 15, 16
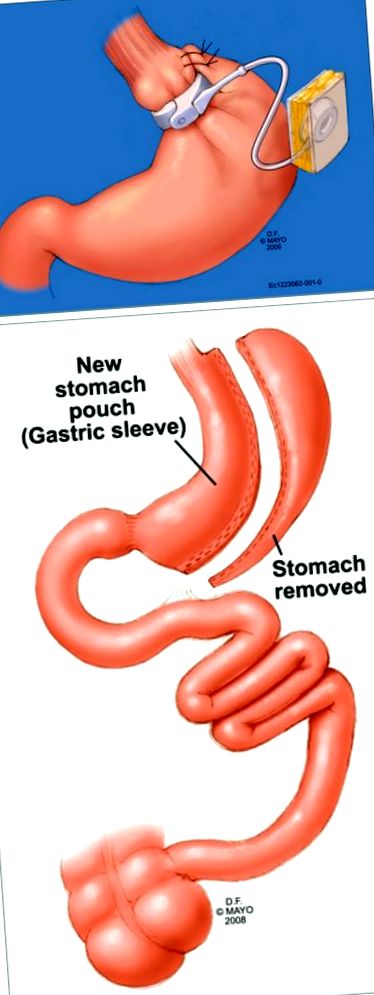
Загалом вважається, що хірургічний механізм схуднення включає обмеження, порушення всмоктування або комбінацію цих механізмів. Обмежувальні процедури зменшують розмір шлунка, що призводить до раннього насичення та зменшення споживання калорій. Виконувані операції включають лапароскопічну регульовану пов’язку шлунка (LAGB) та вертикальну шлунково-кишкову шлунково-кишкову операцію (VSG; Рисунок 1). Навпаки, мальабсорбційні процедури знижують ступінь всмоктування поживних речовин у тонкому кишечнику, минаючи значну частину тонкої кишки. Ці процедури включають біліопанкреатичну диверсію з дуоденальним перемикачем або без нього (рис. 2). Баріатрична процедура з обома компонентами - мальабсорбцією та рестрикцією - це шлунковий шунтування Roux-en-Y (RNYGBP; рис. 3), який найчастіше виконували баріатричну процедуру в США. 3, 11 Хоча всі 4 процедури можуть бути корисними для пацієнтів, операції мають різний ступінь успішності та профілі ускладнень, які є унікальними для кожної процедури. У цій статті буде розглянуто поширені ускладнення з боку шлунково-кишкового тракту (ШКТ), що спостерігаються при кожному методі.
Лапароскопія регульована пов’язка шлунка (A) і вертикальна рукавна гастректомія (B).
До (A) і після (B) біліопанкреатична диверсія з дуоденальним перемикачем.
Шлунковий шунтування Roux-en-Y.
Лапароскопічна регульована пов’язка шлунка
Рентгенограми черевної порожнини лапароскопічного регульованого перев’язування шлунка, що показують відповідне розташування під кутом приблизно 45 градусів (A), ковзну стрічку з надто вертикальним положенням (B), і ковзну стрічку з надто горизонтальним положенням (C).
Гастректомія вертикального рукава
Контрастна рентгенограма черевної порожнини, що показує стриктуру шлункового зонда після гастректомії вертикального рукава.
Демпінг-синдром є результатом механічних та гормональних змін, які зазвичай спостерігаються після будь-якої процедури дренування шлунка та очікуються після RNYGBP. 28 Пацієнти зазвичай скаржаться на потовиділення, запаморочення, серцебиття, біль у животі, нудоту, блювоту та/або діарею. 28 - 30 Симптоми часто пов'язані з прийомом вуглеводів або іншими гіперосмотичними навантаженнями. Однак недавнє проспективне клінічне дослідження припустило, що демпінг-синдром також виникає після VSG. 30 Існує гіпотеза, що VSG збільшує перистальтику шлунка за рахунок підвищення внутрішньосвіткового тиску в залишковому шлунку, що в кінцевому підсумку призводить до швидкого спорожнення на додаток до відомих обмежувальних властивостей цієї процедури. 30 Основним методом лікування демпінгового синдрому є модифікація дієти для профілактики симптомів. Наш особистий досвід полягає в тому, що симптоми демпінгового синдрому, що виникають після VSG, не обмежують вибір їжі пацієнтами настільки, наскільки це можливо після RNYGBP.
Дефіцити харчування рідше зустрічаються після шлунково-кишкового тракту в порівнянні з операціями, які спричиняють більш різкі зміни дієти або включають кишковий шунтування; однак ці недоліки трапляються з достатньою частотою, щоб післяопераційний контроль був обов'язковим. Незважаючи на відсутність мальабсорбуючого компонента, дефіцит заліза (43%), вітаміну D (39%), фолієвої кислоти (15%), вітаміну B1 (11%) та вітаміну B12 (9%) спостерігався після VSG. Цікаво, що у деяких пацієнтів було відзначено надлишок вітаміну А та вітаміну В6. 31
Одне з головних занепокоєнь щодо збільшення популярності VSG - загальна нестача даних про тривалу втрату ваги та відновлення ваги. Багато інших обмежувальних баріатричних операцій з часом не відповідали успіху RNYGBP.
Шлунковий шунтування Roux-en-Y
Що стосується ранньої обструкції, то найпоширенішим винуватцем є післяопераційний набряк та/або гематома, що зачіпає шлунково-кишковий або тонкокишковий анастомоз. 34, 37 Якщо виготовлена ретроколікова кінцівка Ру, місце, де кінцівка Ру перетинає поперечний мезоколон, також є місцем для потенційної перешкоди. 34
Демпінг-синдром очікується протягом перших кількох місяців після RNYGBP, з повідомленням про поширеність важких симптомів до 24,3%. 29, 39 Демпінг-синдром виникає внаслідок нездатності пацієнтів регулювати спорожнення шлунка простими вуглеводами або іншими осмотичними навантаженнями. Хоча спочатку модифікація поведінки може бути корисною (пацієнти вчаться уникати харчових та дієтичних звичок, що ініціюють демпінг-синдром), симптоми часто зникають приблизно через 1 рік після операції. 39
Тривалі ускладнення можуть призвести до повторної операції у 3% - 20% пацієнтів після RNYGBP. 40 Анастомотична стриктура не є рідкісним пізнім ускладненням, причому найпоширенішим місцем є шлунково-кишковий анастомоз, який коливається від 4,7% до 16% пацієнтів. 33, 36, 41, 42 У пацієнтів спостерігаються болі в животі, блювота та поступове зниження толерантності до прийому всередину, часто близько 8 тижнів після операції; однак, стриктури можуть виникати в будь-який час після RNYGBP. 28, 41 До лікування анастомотичних стриктур зазвичай спочатку підходять ендоскопічно з балонною дилатацією. Серійна ендоскопія з розширенням до 15-18 мм протягом декількох тижнів зазвичай призводить до успіху. Однак рецидив або невдача після 3 або 4 ендоскопічних спроб, як правило, є достатнім доказом того, що буде потрібно хірургічна ревізія. Навпаки, стеноз тонусу кишечника є рідкісним ускладненням (0,9%), яке лікується хірургічним втручанням. 36
Зображення корональної комп’ютерної томографії, отримане через 1 місяць після шунтування шлунка Roux-en-Y, демонструє розтягнення шлунка (велика стрілка) та залишковий контраст у товстій кишці (мала стрілка), що узгоджується з обструкцією кінцівок біліопанкреату. Контраст товстої кишки полягає в попередній оцінці барію у верхніх відділах шлунково-кишкового тракту, яка не продемонструвала обструкції.
Зображення комп’ютерної осьової томографії, що виявляє інвагінацію в лівій частині живота через 1 рік після шунтування шлунка Roux-en-Y.
Поширеним пізнім післяопераційним ускладненням шлунково-кишкового тракту, що спостерігається при швидкій втраті ваги внаслідок баріатричної хірургії, є утворення жовчнокам’яної хвороби. 51, 52 Частота розвитку каменів у жовчному міхурі після баріатричної хірургії коливається від 22% до 71%. 6, 52, 53 При оцінці ефективності урсодезоксихолевої кислоти для зменшення утворення жовчнокам’яної хвороби в умовах шлункової пов’язки та RNYGBP, дослідження показали значно нижчі показники утворення жовчнокам’яної хвороби у цих групах порівняно з пацієнтами, які приймали плацебо або ібупрофен відповідно. 51, 52 Тому рекомендується регулярне використання урсодезоксихолевої кислоти під час швидкої втрати ваги (через 6 місяців після RNYGBP), щоб зменшити швидкість утворення жовчнокам’яної хвороби до менш ніж 5%. 28, 54, 55
Біль після операції шунтування шлунка - це часта скарга і часто просто результат проблем із харчуванням. Однак можуть виникати і загрожуючі життю стани. Вдумливий підхід, що враховує гостроту та тяжкість болю, повинен бути спільним зусиллям із раннім обговоренням або направленням до баріатричного хірурга (Рисунок 8).
Алгоритм оцінки болю в животі після шунтування шлунка. Хірургічне дослідження слід розглядати, коли біль зберігається навіть без результатів досліджень, перелічених в алгоритмі.
КТ, комп’ютерна томографія; ЕГД, езофагогастродуоденоскопія; IV, внутрішньовенно; ІПП, інгібітор протонної помпи; UGI, верхня частина шлунково-кишкового тракту.
Нестачі харчування, що виникають при шлунковому шунтуванні, є результатом часткової мальабсорбційної анатомії, шунтування шлунка та тривалого голодування. Дефіцит вітаміну В12 є загальним за відсутності добавок, а також дефіциту тіаміну (вітамін В1), заліза, кальцію, міді та вітаміну D. 59, 60 У чверті пацієнтів під час ретроспективного дослідження виявлено низький вміст сироватки крові рівень цинку, селену та вітаміну А; однак це вирішилось у більшості пацієнтів, які отримували добавки при оцінці через 2 роки після операції. 61 У недавньому ретроспективному дослідженні пацієнтів, які перенесли лапароскопічний RNYGBP, у 51,3% пацієнтів розвинувся дефіцит заліза протягом 1 року після операції, а у 22,7% - залізодефіцитна анемія. 62 Дефіцит заліза пов’язаний з недостатнім споживанням їжі, зниженим всмоктуванням та фізіологічними або патологічними втратами. 62 Довгострокові недоліки недостатньо вивчені, але, як правило, покращуються із збільшенням ваги та дієти та дотриманням рекомендацій щодо добавок.
Біліопанкреатична диверсія з дуоденальним перемикачем
Ревізійні процедури
Основним показанням до повторної хірургічної операції є лікування важких побічних ефектів (стійка нудота та блювота, непереносимість твердої їжі, сильний демпінговий синдром) або ускладнень від попередніх баріатричних процедур (стриктури, незагойні виразки); однак все більша кількість ревізійних операцій проводиться через неадекватну втрату ваги під час первинної процедури. 71, 72 Процедуру перегляду можна визначити як перетворення, виправлення або скасування. 73 Мета-аналіз ревізійних операцій виявив рівень смертності до 1,65%, що вище, ніж у первинних втручань. 65 Проспективне багатоцентрове дослідження порівнювало демографічні показники та результати між початковою та ревізійною баріатричними операціями. 71 Серед важких пацієнтів із більшою кількістю супутніх захворювань, які були визнані такими, що проходять подальшу ревізію, 65% пройшли RNYGBP для ревізії. 71 Смертність у цьому дослідженні становила 0,4%, причому група ревізій (15,1%) мала більшу частоту несприятливих наслідків порівняно з первинною групою (5,3%). 71
Ускладнення або втрата ваги після LAGB є, мабуть, найпоширенішою причиною ревізійних операцій, до 73% усіх пацієнтів, які проходять ревізію. 74 Пацієнти повинні досягти полегшення симптомів та відповідної втрати ваги з переходом на RNYGBP або VSG, що найчастіше проводиться лапароскопічно у кваліфікованих хірургів. 72, 74, 75 Частота ускладнень після перегляду невдалого регульованого перев'язування шлункового шунтування становить 7%, причому найпоширенішим ускладненням є інфекція рани. 75
У 10% - 15% пацієнтів, яким не вдається досягти адекватної втрати ваги або які набирають вагу після RNYGBP, анатомічна або технічна причина виявляється рідко. Однак хірургічне втручання можна розглянути у пацієнтів, у яких виявлено великий шлунковий мішок або шлунково-шлунковий свищ. Додаткової втрати ваги також можна досягти за допомогою процедур подовження кінцівок або переходу на BPDDS, хоча слід враховувати супутні ризики цих первинних мальабсорбційних процедур. 75, 76
Роль накладання смуг після шунтування суперечлива, хоча може існувати певний потенціал для покращення втрати ваги. 76 У цій ситуації повідомлялося про основні ускладнення, включаючи часткову непрохідність тонкої кишки, пов’язану із смугою, прослизанням смуги та портовою інфекцією, що вимагає повторної операції, причому довгострокові проблеми з ерозією смуги, ймовірно, вищі, ніж у первинного LAGB. 76
Резюме
Баріатрична хірургія безпечна і стала набагато більшою, оскільки хірурги отримують досвід оцінки та лікування пацієнта з ожирінням. Хоча існує кілька варіантів хірургічного втручання, кожен має свої технічні та метаболічні проблеми, які слід враховувати при виборі операції для схуднення для кожного окремого пацієнта. Ускладнення та смертність зменшились настільки, наскільки співвідношення ризик-користь однозначно сприяє більш широкому застосуванню серед медично ускладненого ожиріння.
Виноски
Автори не мають розкривати відповідні конфлікти інтересів.
- Вплив підліткової баріатричної хірургії на мозок та пізнання Пілотне дослідження - Пірс - 2017 -
- Перегляд шлункового шунтування - баріатрична хірургія UCLA, Лос-Анджелес, Каліфорнія
- Порівняння передопераційних дієт перед баріатричною хірургією, рандомізована, односліпа,
- Сучасний стан баріатричної хірургії в Японії та ефективність ожиріння та діабету SpringerLink
- Критерії баріатричної хірургії Ваш новий медичний центр Детройт, штат Мічиган, Детройт