Рідкісне ускладнення після рукавної резекції шлунка: гостра незводима параезофагеальна грижа
Усама Аль-Санеа
відділення баріатричної та метаболічної хірургії, Сомна Догляд, лікарня Procare Riaya, Ель-Хобар, Саудівська Аравія
Ахмед Аль-Гарзайе
відділення баріатричної та метаболічної хірургії, Сомна Догляд, лікарня Procare Riaya, Ель-Хобар, Саудівська Аравія
Мохамад Дернайка
b Гастроентерологічне відділення, Сомна Догляд, лікарня Procare Riaya, Ель-Хобар, Саудівська Аравія
Джонні Хаддад
відділення баріатричної та метаболічної хірургії, Сомна Догляд, лікарня Procare Riaya, Ель-Хобар, Саудівська Аравія
Анотація
Вступ
Лапароскопічна резекція шлунка була прийнята як самостійна ефективна баріатрична процедура. Зі збільшенням кількості справ, зроблених у всьому світі, ми спостерігаємо появу нових несподіваних ускладнень.
Презентація
Гастректомія, здавалося б, прямої вперед гільзи ускладнилася гострою післяопераційною блювотою, яка була діагностована як гостра внутрішньогрудна міграція частини нового рукава. Було зроблено хірургічне відновлення зі зменшенням та фіксацією шлунка. Згодом пацієнт був позбавлений симптомів і виписаний.
Обговорення
Це рідкісне ускладнення відносно добре вивченої операції. Зіткнувшись з важкою післяопераційною повторною блювотою, клінічна підозра та правильне використання всіх параклінічних засобів повинні допомогти окреслити причину.
Висновок
Ми повідомляємо про цей випадок, сподіваючись розширити існуючу літературу на цю тему та висвітлити потенційну роль розтину шлунково-кишкової мембрани у виникненні такого ускладнення.
1. Вступ
У багатьох частинах світу вертикальна рукавна гастректомія стала найбільш часто виконуваною операцією при лікуванні патологічного ожиріння; вона перевершила шлунковий шунтування у 2013 р. У багатьох регіонах світу [1] .
Зі збільшенням кількості виконуваних рукавів щороку та з ростом досвіду, виникали нові ускладнення та нові дилеми в управлінні ними.
Ранні ускладнення шлунково-кишкового тракту після рукавів добре описані в літературі; вони включають витікання основних ліній, кровотечі, утворення інфекцій та абсцесів, грижу на ділянці троакара, закупорку кишечника [2–4] .
Ми описуємо випадок гострої післяопераційної грижі рукавів через стравохідний перерву та її подальше лікування.
2. Презентація справи
23-річний пацієнт чоловічої статі, який страждає від індексу маси тіла ІМТ = 39 із ожирінням ожиріння, представлений нашому міжнародному центру передового досвіду з баріатричної та метаболічної хірургії. З ним обговорили баріатричну хірургію та дійшли вибору лапароскопічної гастректомії рукавів.
У пацієнта взяли детальний анамнез, не виявивши значних супутніх захворювань, відсутність шлунково-стравохідної рефлюксної хвороби (ГЕРХ) та будь-яких атипових симптомів рефлюксу. Пацієнт не мав анамнезу в минулому, у нього є сімейна історія ожиріння, цукрового діабету та гіпертонії.
Він поступово страждав від збільшення своєї ваги з багатьма невдалими дієтичними режимами; на час допиту він визнає спотворений образ себе, погану соціальну інтеграцію, а також значне обмеження своєї фізичної активності та страх погіршення його стан у майбутньому.
Його передопераційна робота, включаючи загальні передопераційні лабораторні обстеження, була цілком нормальною. Йому була проведена лапароскопічна рукавна резекція шлунка, наша стандартна техніка передбачає використання 3 троакарів та продовження звичайної дисекції до повної візуалізації лівої хребти, з повним звільненням та оголенням заднього очного дна, яке обшивається останніми степлерами. На момент операції не було зафіксовано ні грижі діафрагми, ні дефекту діафрагми, ми калібруємо наше скріплення за 36 французькою орогастральною трубкою, починаючи майже на 2 см від пілоруса. Періопераційне тестування на герметичність не проводиться, дренаж не залишається, пацієнта в день операції не доводить до нуля і роблять звичайні післяопераційні протиблювотні засоби та знеболюючі препарати.
У пацієнта було 2 епізоди післяопераційної некривавої блювоти, що складається переважно із шлункового секрету, лікували консервативно під час відновлення. З тих пір він почував себе погано і двічі вночі блював середньою кількістю.
У перший післяопераційний день він був шкідливим і зригував приблизно 100 мл кожні пару годин, і це була прозора слина, тому його не почали застосовувати за звичайним баріатричним протоколом, і він тримався нульово через рот. Він скаржився на помірний біль у розрізі, його ознаки життєво важливих показників були в межах норми. Фізичне обстеження було нічим не примітним. Пацієнта заспокоїли і порадили ходити, поки нудота пацієнта не зникне. Огляд хірургічного відео не дав жодних ознак звуження або кута нахилу, що свідчить про непрохідність, і пацієнт запевнив, що стан вирішиться спонтанно.
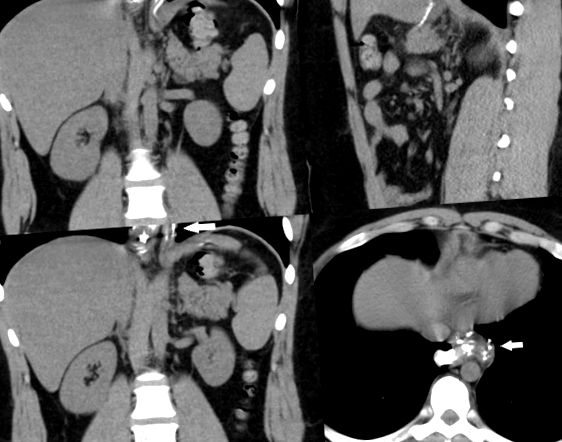
Пацієнту не вдалося поліпшитись протягом наступних 2 днів, і на наступний день було призначено проковтування гастрографіну, а обмежене дослідження гастрографіну показало закупореність рукава в перерві. Комп’ютерна томографія черевного тазу показала інтактну штапельну лінію, з помірним набряком на шлунково-стравохідному з’єднанні, відсутністю екстравазації будь-якого контрастного матеріалу, нормальним виглядом рукава без обертання, і повідомлялося, що це нормально, коли пройшов контраст, але дуже обмежена нижня частина грудної порізи, показали основну лінію, можливо, мігрувала в грудну клітку, яку пропустив загальний рентгенолог, як показано на рис. 1. Гастроскопія була призначена на наступний день, хоча до цього часу у пацієнта було менше блювоти, лише постійне відчуття повноти і нудоти та відсутності плоскості, а також тупий здутий живіт.
КТ черевної порожнини, що показує можливу внутрішньогрудну штапельну лінію (біла стрілка).
Газоскопію без інсуфляції зробили на 4-й оперативний день, з неможливістю проходження зони через шлунково-стравохідний зв’язок, можна було пройти лише катетер, окреслюючи внутрішньогрудний відділ середньої частини живота (рис. 2). У цей момент діагноз гострої параезофагеальної внутрішньогрудної міграції рукава був найбільш вірогідним.
Гастроскопія, що показує катетер всередині шлунка у внутрішньогрудному положенні (чорна стрілка).
Діагностичну лапароскопію робили через ті самі місця троакарів. Після підняття печінки для викриття шлунково-стравохідного з’єднання середня частина шлунка грижа перейшла в ліву передньолатеральну ділянку стравоходу (рис. 3) під френоезофагеальну зв’язку та передню частину лівої крижини. При м’якому витягуванні через дуже невеликий перерву шлунок зменшився всередині живота, візуальний огляд показав набряклий шлунок з гарним кольором і без компромісів основної лінії.
Інтраопераційне нерухоме зображення, що показує грижу шлунка, що переходить у передньо-боковий відділ стравоходу через крис (чорна стрілка). (1) Переднє отвір діафрагми. (2) Основна лінія. (3) Шлунок, що грижиться в грудну клітку через передній перерву. (4) Печінка. (5) Селезінка.
Очне дно було зафіксовано зліва, не розсмоктуючими швами, щоб зменшити ймовірність рецидиву. Антральний отвір фіксували одним швом до основи несправжньої зв’язки для додаткового захисту, оскільки чітких дефектів не зафіксовано, і думка полягала в зменшенні рухливості довгого рукава (рис. 4). Післяопераційно пацієнта розпочали по звичайному баріатричному клінічному шляху, який він добре переносив, і виписали на наступний день. Пацієнта кілька разів бачили в клініці, і він мав звичайний результат після рукава при втраті ваги та прогресі в дієті.
Інтраопераційний вигляд, що показує остаточну фіксацію скороченого шлунка. (1) Передній перерву. (2) Зменшений шлунок з рукавами. (3) Нитка, що фіксує редукований шлунок до лівої передньо-бічної крижі. (4) Кровоспинні затискачі для ліній, які тепер видно в животі після зменшення шлунка.
3. Обговорення
Грижа шлункового мішка після шлункового шунтування Roux-en-Y була описана в літературі, яка відбулася за вісім років [5]. Огляд літератури показав два подібних випадки гострої міграції внутрішньогрудного рукава, про перший повідомляється у вигляді реферату під час доктора доктора Стіва Чанга на Тижні ожиріння 2014 року в Американському суспільстві з метаболічної та баріатричної хірургії в Бостоні. Другий приходить з Єрусалиму в статті про корисність звичайних післяопераційних досліджень верхніх відділів шлунково-кишкового тракту [6]. У випадку доктора Чанга у пацієнта, 60-річної жінки, був дефект грижі діафрагми, який був закритий, і шлунок був прикріплений до сальника. У другому випадку з Єрусалиму у пацієнта була грижа діафрагми, через яку шлунок закрився, і лікування передбачало повторне дослідження та введення пацієнта на загальне парентеральне харчування, що передбачає більш складний післяопераційний перебіг. У нашого пацієнта не було дефекту грижі діафрагми, і відновлення, як у першому випадку, зменшення та фіксація шлунка, а також ранні післяопераційні виділення.
У недавньому тривимірному комп’ютерному томографічному дослідженні [7] внутрішньогрудну міграцію можна було виявити від 1 до 10 місяців після операції та у 10 з 27 пацієнтів, причому чотири з цих 10 пацієнтів скаржились на стійку регургітацію, жодної випадки гострої післяопераційної блювоти було описано в цьому дослідженні.
Під час більшості рукавних гастректомій френоезофагеальна мембрана регулярно розсікається, а ліва крижа чітко візуалізується, що дозволяє нам звільнити заднє очне дно, яке, якщо його залишити, може стати джерелом неможливості схуднення, а також для відновлення потенційного великого перерви [8], кут Гіса також розтинається, і все це може потенційно пошкодити зону високого тиску нижнього стравохідного сфінктера, як описано Клаусом [5,9,10], що призводить до ГЕРХ. У нашому конкретному випадку ми виконали візуалізацію стравоходу та кута Гіса, а бічний аспект френоезофагеальної зв’язки був надрізаний під жировою подушечкою. Ми не впевнені, чи це було причиною міграції, але це могло б створити потенційний дефект для входу гільзи в грудну клітку, якщо на область було здійснено відповідний тиск
Сама по собі лапраскопія з низькою кількістю спайок, яку вона індукує, може призвести до зниженої фіксації рукавного шлунка та потенційно збільшити ризик грижі [5]. Ожиріння збільшує абдомінальний тиск, що також призводить до порушення стравохідно-шлункового з'єднання та сприяє розвитку передопераційної грижі діафрагми [11], але цього у нашого пацієнта не спостерігалося.
Незминна блювота була описана як етіологія діафрагматичних сліз та параезофагеальної грижі, особливо у вагітних пацієнтів, які страждають на гіперемезіс гравідарум [12]. Ми вважаємо, що це викликало обриви у нашої пацієнтки.
За даними Баумана та співавт. рукав має 33-відсотковий шанс внутрішньогрудної міграції, крім того, у нашого пацієнта спостерігалася рання післяопераційна блювота, усі ці фактори можуть пояснити появу цього рідкісного ускладнення набагато раніше, ніж будь-коли повідомлялося в літературі.
Ремонт симптоматичної грижі грижа добре описаний в літературі і відносно прямий, якщо дотримуються основні правила [5,13] .
4. Висновок
Наш випадок наголошує на необхідності розширити наш диференціальний діагноз щодо ранньої післялапароскопічної шлунково-кишкової гастректомії, невідступної блювоти, включаючи грижу діафрагми після рукавів з потенційним ризиком задушення. Акцент повинен бути зроблений на включенні в КТ торакальних порізів, які дозволять діагностувати наявність хірургічних скоб усередині грудної клітки. Оскільки у нашого пацієнта грижі діафрагми не зафіксовано, сприяючу роль дисекції френозофагеальної мембрани слід розглядати як причину для порушення хіатального бар'єру, що дозволяє грижі рукава шлунка в умовах прямої післяопераційної блювоти. Гостра симптоматична внутрішньогрудна міграція рукава, хоча і рідкісна, повинна бути додана до переліку можливих ускладнень гастректомії рукава. Мультидисциплінарна співпраця призведе до ранньої діагностики та правильного розуміння нової анатомії діафрагми, а також передові хірургічні навички зроблять управління безпечним та ефективним.
Конфлікт інтересів
Автори заявляють, що не існує конфлікту інтересів.
- Хірургічна рукавна гастректомія Послуги з втрати ваги Mercy Health
- Гастректомія рукава швидко посилює функцію острівців незалежно від маси тіла
- Техніка гастропексії Хілла в поєднанні з гастректомією рукавів для пацієнтів із патологічним ожирінням
- Одночасна операція на мосту до трансплантації ЛВАД з рукавною резекцією шлунка
- Зшивання шлунка Даллас, штат Техас Хірургія шлункового рукава Даллас