Трансплантація рогівки: чого очікувати від кератопластики
Трансплантація рогівки замінює хвору або рубцеву тканину рогівки здоровою тканиною донора органу.
Існує два основних типи трансплантації рогівки: традиційна повна товщина трансплантації рогівки (також відома як проникаюча кератопластика, або ПК) і трансплантація рогівки заднього шару (також відома як ендотеліальна кератопластика, або ЕК).
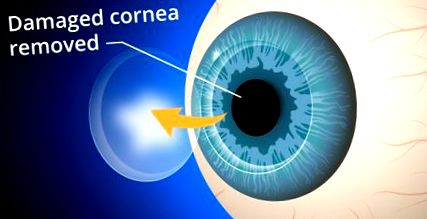
Трансплантат замінює центральну тканину рогівки, пошкоджену внаслідок хвороби або травми ока, здоровою тканиною рогівки, подарованою з місцевого очного банку. Нездорова рогівка впливає на ваш зір, розсіюючи або спотворюючи світло і викликаючи відблиски та розмитість зору. Для відновлення функціонального зору може знадобитися трансплантація рогівки.
Хвороба очей рогівки є четвертою за частотою причиною сліпоти (після катаракти, глаукоми та вікової дегенерації жовтої плями) і вражає понад 10 мільйонів людей у всьому світі. *
За оцінками Американської асоціації очних банків, у 2013 році в США буде проведено понад 47 000 трансплантацій рогівки. З 1961 року більше одного мільйона людей відновили зір за допомогою трансплантації рогівки.
Чи потрібна трансплантація рогівки?
Здорова, прозора рогівка необхідна для хорошого зору. Якщо рогівка пошкоджена внаслідок захворювання очей або травми ока, вона може набрякнути, зарубцюватися або сильно деформуватися та спотворити зір.
Трансплантація рогівки може знадобитися у випадках таких станів, як трихіаз, коли вії повертаються всередину і треться об поверхню ока, викликаючи рубцювання та втрату зору.
Трансплантація рогівки може знадобитися, якщо окуляри або контактні лінзи не можуть відновити ваш функціональний зір, або якщо хворобливу набряклість не вдається зняти за допомогою ліків або спеціальних контактних лінз.
Деякі умови можуть вплинути на чіткість вашої рогівки та підвищити ризик її відмови. До них належать:
Рубці від інфекцій, таких як очний герпес або грибковий кератит.
Рубці від трихіазу, коли вії ростуть всередину, у бік ока, і втираються в рогівку.
Спадкові умови, такі як дистрофія Фукса.
Очні захворювання, такі як розвинений кератоконус.
Витончення рогівки та неправильна форма рогівки (наприклад, при кератоконусі).
Рідкісні ускладнення від операції LASIK.
Хімічний опік рогівки або пошкодження внаслідок травми ока.
Надмірна набряклість (набряк) рогівки.
Відторгнення трансплантата після попередньої трансплантації рогівки.
Ви кандидат в трансплантацію рогівки?
Для поліпшення функції рогівки та поліпшення зору виконують трансплантацію рогівки. Якщо біль спричинена сильно хворою або пошкодженою рогівкою, трансплантація рогівки може полегшити цей симптом.
З огляду на ці фактори, вам також слід розглянути кілька важливих питань, перш ніж приймати рішення про пересадку рогівки:
Чи заважає ваше функціональне бачення вашій роботі чи вашій здатності виконувати повсякденну діяльність?
Чи можна ваш зір відкоригувати спеціальним способом
або інші менш інвазивні заходи?
Як вартість операції з трансплантації рогівки вплине на ваше фінансове становище, якщо ваша
не охоплює всього, від попереднього скринінгу до післяопераційних консультацій?
Чи можете ви взяти достатній перерву на роботі чи в школі (в деяких випадках до шести місяців до року), щоб нормально відновитись?
Усі ці питання, разом із ретельним скринінгом та консультацією з очним лікарем, повинні бути ретельно продумані, перш ніж приймати остаточне рішення про трансплантацію рогівки.
Перед процедурою кератопластики
Як тільки ви та ваш очний лікар вирішите, що трансплантація рогівки є найкращим варіантом для вас, ваше ім’я буде внесено до списку місцевих очних банків. Можливо, вам доведеться почекати кілька днів до тижнів, поки відповідна тканина ока донора стане доступною для трансплантації рогівки.
Перш ніж донорська рогівка буде випущена для використання в хірургії трансплантації, її перевіряють на чіткість та обстежують на наявність будь-яких захворювань, таких як гепатит та СНІД, відповідно до суворих медичних стандартів Американської асоціації очних банків та положень FDA.
Тільки рогівки, які відповідають цим суворим правилам, використовуються в операціях з трансплантації рогівки для забезпечення здоров’я та безпеки реципієнта трансплантата.
Під час трансплантації рогівки
Ваш очний хірург спочатку введе місцеву або загальну анестезію залежно від вашого здоров’я, віку, травми ока чи захворювання, а також від того, чи вважаєте ви за краще спати під час процедури.
Якщо використовується місцева анестезія, роблять ін’єкцію в шкіру навколо ока, щоб розслабити м’язи, що контролюють моргання та рухи очей, а очні краплі використовують для оніміння ока. Ви будете не спати під час процедури, і більшість людей не повідомляють про дискомфорт.
Після того, як анестезія набула чинності, використовується інструмент, який називається кришкою, щоб тримати повіки відкритими. Потім ваш хірург вимірює уражену область рогівки, щоб визначити розмір необхідної донорської тканини.
Традиційна операція з трансплантації рогівки. Під час традиційної хірургічної операції з трансплантації рогівки або проникаючої кератопластики (ПК) з хворої або пошкодженої рогівки рот видаляють круглий ґудзикоподібний зріз тканини за допомогою хірургічного ріжучого інструменту, який називається трефін, або фемтосекундного лазера.
Потім відповідну «кнопку» з донорської тканини розташовують і зашивають на місце. Шви (шви) залишаються на місці, як правило, протягом року або більше після операції.
Нарешті, на ваше око надходить пластиковий щит, щоб захистити його під час загоєння.
Як правило, операція з проникнення кератопластики займає від однієї до двох годин, і більшість процедур виконуються амбулаторно, тобто ви можете повернутися додому через деякий час після операції (хоча вам знадобиться хтось, хто везе вас додому).
Ендотеліальна кератопластика. В останнє десятиліття для деяких станів рогівки була введена нова версія операції з трансплантації рогівки, яка називається ендотеліальна кератопластика (ЕК).
Ендотеліальна кератопластика вибірково замінює лише внутрішній шар рогівки (ендотелій) і залишає недоторканою здорову тканину рогівки. Ендотелій контролює баланс рідини в рогівці, і якщо вона пошкоджується або хворіє, це може призвести до значного набряку рогівки та втрати зору.
У EK хірург робить крихітний розріз і розміщує на задній поверхні рогівки тонкий диск донорської тканини, що містить здоровий шар ендотеліальних клітин. Бульбашка повітря використовується для розташування нового ендотеліального шару на місці. Невеликий розріз самозаклеюється, і зазвичай шви не потрібні.
Пожертвування очної тканини
Хто може бути донором тканин рогівки?
Скільки років занадто старим, щоб здавати тканини ока для трансплантації рогівки?
Десять років тому хірурги часто відмовляли рогівку у людей старше 65 років. Але Донорське дослідження рогівки дійшло до висновку, що рогівки у людей у віці 34-71 років, ймовірно, залишатимуться здоровими для більшості реципієнтів через 10 років із показником успіху 75 відсотків.
У Сполучених Штатах приблизно три чверті рогівки походять з цього вікового діапазону, а третина - у людей у віці 61-70 років.
Оскільки рогівки у людей молодше 34 років працюють краще при трансплантації рогівки, було запропоновано, щоб молоді люди отримували ці молодші рогівки.
Але Марк Манніс, доктор медичних наук, завідувач офтальмології Каліфорнійського університету в Девісі та співголова дослідження, прокоментував: "Хоча результати свідчать про те, що відповідність за віком може бути доречною для наймолодших донорів та пацієнтів, ми не вважають це необхідним у переважній більшості випадків ".
Американські очні банки також постачають рогівку в інші країни - близько 20 000 рогівки було експортовано в 2012 році, але потреба набагато більша, ніж пропозиція.
Якщо ви хочете дізнатись більше про донорство органів та тканин, відвідайте веб-сайт Donate Life America.
Найпоширеніший тип процедури ЕК називається ендотеліальна кератопластика Десцемета або DSEK. Американська офтальмологічна академія в 2009 р. Схвалила ДСЕК як вищий за звичайну процедуру трансплантації рогівки на повну товщину (проникаюча кератопластика) для кращих результатів зору та стабільності, а також зменшення факторів ризику.
Ендотеліальна кератопластика має ряд переваг перед кератопластикою на всю товщину. До них належать: швидше відновлення зору; менший час роботи; мінімальне видалення тканини рогівки (і, отже, менший вплив на структурну цілісність ока і менша сприйнятливість до травм); відсутність супутніх ускладнень швів; та зниження ризику астигматизму після операції.
За відносно короткий проміжок часу процедура трансплантації рогівки ЕК стала найкращою методикою для пацієнтів з дистрофією Фукса та іншими ендотеліальними розладами рогівки. Однак традиційний ПК у повній товщині все ще є найбільш підходящим варіантом, коли більшість рогівки уражена або утворюється рубці.
Відновлення після трансплантації рогівки
Загальний час відновлення трансплантації рогівки може становити до року і довше. Спочатку ваш зір буде розмитим протягом перших кількох місяців - а в деяких випадках може бути гіршим, ніж було раніше, - поки ваше око звикає до нової рогівки.
У міру поліпшення зору ви поступово зможете повернутися до звичної повсякденної діяльності. Перші кілька тижнів важкі фізичні вправи та підйом заборонені. Однак ви повинні мати можливість повернутися до роботи протягом тижня після операції, залежно від вашої роботи та того, як швидко поліпшується ваш зір.
Стероїдні очні краплі призначатимуть протягом декількох місяців, щоб допомогти вашому організму прийняти новий трансплантат рогівки, а також інші ліки, що допомагають контролювати інфекцію, дискомфорт та набряки. Ви повинні постійно захищати своє око, одягаючи щит або пару окулярів, щоб ніщо ненавмисно не вдарилось і не потрапило у ваше око.
Якщо шви використовувались у вашій хірургії, їх, як правило, знімають через три-17 місяців після операції, залежно від стану очей та швидкості загоєння. Можуть бути зроблені корекції швів, що оточують нову тканину рогівки, щоб допомогти зменшити кількість астигматизму в результаті неправильної поверхні ока.
Як і для будь-якого типу хірургічного втручання, завжди дотримуйтесь інструкцій очного хірурга, щоб мінімізувати ускладнення трансплантації рогівки та прискорити загоєння.
Відторгнення трансплантата рогівки
Трансплантація рогівки проводиться регулярно і має розумний рівень успіху. Насправді трансплантати рогівки є найбільш успішними з усіх трансплантацій тканин.
Відторгнення трансплантації рогівки може бути скасовано в 9 з 10 випадків, якщо виявити досить рано.
Як і будь-яка інша хірургічна процедура, трансплантація рогівки має певні ризики. Але для більшості людей покращення чи відновлення зору перевершує потенційні ускладнення, пов’язані з операцією з трансплантації рогівки. Дуже особисте рішення для пацієнта прийняти рішення про операцію з трансплантації рогівки.
Ускладнення трансплантації рогівки можуть бути значними і можуть включати відторгнення трансплантата рогівки, інфекцію ока та проблеми, пов’язані з використанням швів.
Відторгнення донорської тканини є найсерйознішим ускладненням після трансплантації рогівки і зустрічається у 5-30 відсотків пацієнтів. Відторгнення трансплантанта - це коли імунна система вашого організму виявляє донорську рогівку як чужорідне тіло і атакує та намагається її знищити.
Дослідження ** показують, що наявність глаукоми та набряку рогівки, пов’язаних із попередньою операцією на катаракті, може збільшити ваші шанси на відторгнення трансплантата рогівки.
Визнання основних попереджувальних ознак відторгнення трансплантата рогівки є першим кроком до запобігання відмові трансплантата. Їх можна запам’ятати, використовуючи скорочення RSVP:
Р.виснаженість
Екстремальний Sчутливість до світла
Зменшується Vision
Pайн
Ознаки відторгнення можуть виникати вже через місяць або навіть через кілька років після операції. Ваш очний лікар призначить ліки, які можуть допомогти змінити процес відмови. Якщо виявити на ранніх термінах, трансплантат буде успішним 9 із 10 разів, за даними американського Фонду досліджень рогівки.
Якщо ваш трансплантат не вдається, операцію з трансплантації рогівки можна повторити. Хоча повторна операція, як правило, має хороші результати, загальний рівень відторгнення зростає із збільшенням кількості трансплантацій рогівки.
Зір після трансплантації рогівки
Ваш зір повинен поступово покращуватися через кілька тижнів після трансплантації рогівки, але може знадобитися десь від декількох місяців до року, щоб мати стабільний зір в оці, який отримує донорську тканину.
Після того, як ваша трансплантація рогівки повністю заживе, можна пройти операцію на очах LASIK для поліпшення зору.
У вас залишиться ступінь короткозорості (короткозорості) та астигматизму, оскільки крива нової тканини рогівки не може точно відповідати кривій вашої природної рогівки.
Рефракція після хірургічного втручання є дещо непередбачуваною, і великі кількості астигматизму все одно становитимуть виклик при обладнанні цих пацієнтів в окулярах після.
Легкі заломлювальні помилки, спричинені операцією з трансплантації рогівки, можна виправити за допомогою окулярів; в іншому випадку потрібні контактні лінзи.
Жорсткі газопроникні контактні лінзи, також відомі як лінзи RGP або GP, та гібридні контактні лінзи, як правило, є найбільш підходящими контактами для пацієнтів з трансплантацією рогівки через нерегулярність рогівки після трансплантації. Однак часто можна вибрати і м’які контактні лінзи.
Оскільки ваш зір коливатиметься протягом перших кількох місяців після операції, бажано почекати, поки ваш очний лікар скаже, що ваш зір стабільний, перш ніж заповнити рецепт окуляра або встановити контактні лінзи.
Після того, як ваше око повністю зажило і будь-які використані шви були зняті, ви можете мати право на лазерну хірургічну операцію на очах, таку як LASIK або PRK, щоб поліпшити вашу здатність бачити в окулярах або без них, зменшуючи короткозорість та астигматизм.
Штучні рогівки та біосинтетичні рогівки
Донорська тканина людини є найкращим - і найуспішнішим - варіантом заміщення хворої або пораненої рогівки. Однак для пацієнтів, які мають високий ризик невдалої трансплантації рогівки з донором людини (наприклад, множинна невдала трансплантація рогівки людини) і не мають інших можливостей для поліпшення зору, може використовуватися штучна тканина рогівки.
Штучні рогівки, також відомі як "кератопротезування" або "K-pro", виготовляються з біологічно інертного матеріалу і зазвичай призначені для пацієнтів, які мають: важке аутоімунне захворювання; хімічні опіки; обмежений доступ або відсутність донорської тканини людини; або мали кілька попередніх невдалих трансплантацій донорів.
Іншим напрямком постійних досліджень є біосинтетичні рогівки. Набір result1 resultset2 resultset3 resultset4 з недавнього клінічного випробування на ранніх стадіях показав, що біосинтетична рогівка, виготовлена з людського гена, який регулює природне вироблення колагену, може регенерувати та відновлювати пошкоджені очні тканини.
Незважаючи на те, що область біосинтетичної рогівки ще перебуває в зародковому стані, при подальших дослідженнях цей підхід потенційно може стати ефективним варіантом, якщо донорська тканина людини не є відповідною або доступною.
Еймі Родрігес також внесла свій внесок у цю статтю.
Примітки та посилання
* Сліпота на рогівці: глобальна перспектива. Бюлетень Всесвітньої організації охорони здоров’я. Березень 2001 р.
** Фактори ризику одержання трансплантата в Дослідженні донорів рогівки. Офтальмологія. Червень 2009 р.
*** Біосинтетична альтернатива донорській тканині людини для стимулювання регенерації рогівки: 24-місячне спостереження за клінічним дослідженням фази 1. Наука поступальної медицини. Серпень 2010 року.
Сторінку оновлено в червні 2017 року
Заплануйте іспит
Брайан Боксер Вахлер
Брайан Боксер Вахлер, доктор медичних наук, є офтальмологом та рефракційним хірургом Інституту зору Боксера Вахлера в Беверлі-Хіллз, Каліфорнія. Він брав участь у піонерах лікування кератоконуса. Читати далі
- D&C (Розширення та кюретаж) Процедура Хірургія та відновлення
- Детоксикаційне лікування, процедура, вартість, відновлення, побічні ефекти та багато іншого
- Трансплантація рогівки - згодом - NHS
- Дієта після хірургічної операції на гінекомастії - як забезпечити швидке одужання
- Хірургія трансплантації рогівки (кератопластика) Що очікувати