Панкреатит після баріатричної хірургії
Анотація
Передумови
Лапароскопічний шунтування шлунка Roux-en-Y (LRYGBP) є другим найбільш часто виконуваним баріатричним хірургічним втручанням. Зі збільшенням кількості пацієнтів, які переносять баріатричну хірургію, кількість ускладнень також зростає. Рання діагностика та лікування ускладнень має вирішальне значення.
Презентація справи
Дуже незвичне ускладнення було зустрінене після проведення безперебійної процедури лапароскопічного шунтування шлунка (ЛГБП) через перешкоджання згустку крові в жовчно-кишкової кінцівки, що призводить до гострого панкреатиту та розтягування шлунка, що супроводжується закупорюванням тромбу в дистальній частині клубової кишки, що спричиняє обструкцію тонкої кишки. Представлено огляд виникнення цих ускладнень, діагностику та лікування.
Висновок
Постбаріатричний гострий панкреатит є рідкістю, але може призвести до летального результату. Згустки крові слід розглядати як можливі причини непрохідності тонкої кишки, клубової кишки або панкреатиту.
Ключові моменти
Панкреатит незабаром після баріатричної операції є незвичним, але може призвести до летального результату.
Постбаріатричний панкреатит може бути викликаний стазом через непрохідність тонкої кишки.
Внутрішньопросвітня гематома повинна враховуватися при диференціальному діагнозі післяопераційної непрохідності тонкої кишки.
Гемостаз під час операції має суттєве значення.
Необхідна рання діагностика та лікування панкреатиту.
Передумови
Збільшується кількість проведених баріатричних операцій [1, 2]. Лапароскопічний шунтування шлунка Roux-en-Y (LRYGBP) - друга за частотою проведення баріатрична процедура із низькою смертністю та захворюваністю [2, 3]. Часто описані ускладнення пов'язані з анастомозом, такі як кровотеча, витік, стеноз анастомозу або кишкова непрохідність [4]. Однак панкреатит безпосередньо після баріатричної операції є дуже рідкісним явищем. Панкреатит здебільшого проходить без ускладнень (80%), але у випадку важкого панкреатиту (20%) ускладнення можуть призвести до летального результату та спричинити смерть (3%) [5, 6]. Описано рідкісне поєднання ускладнень, що виникають після утворення тромбів.
Презентація справи
33-річна жінка звернулася до лікарні швидкої допомоги з прогресуючим болем у животі. Пацієнт пройшов LRYGBP за два дні до прийому. Первинна операція протікала без особливих зусиль. Наша методика включає подвійне скріплення кишкових тонусно-кишкових анастомозів з використанням двох 60 мм степлерів 2,5 мм. Під час цієї операції не було виявлено проблем із кровотечею. Після операції вона отримувала підшкірно низькомолекулярний гепарин протягом одного тижня. У неї не було відповідної минулої історії. Її нинішніми препаратами були циталопрам, пантопразол та надропарин.
Біль у животі мала раптовий початок і наростала поступово. У пацієнта були постійні сильні болі в животі, що локалізувалися в лівому півкулі, що час від часу посилювались (коліки). Іншими скаргами були нудота та блювота. Починаючи з ЛГБП, у пацієнта не було стільця. Метеоризм був присутній. Під час фізичного огляду пацієнт відчував сильний біль. Температура, частота серцевих скорочень та артеріальний тиск були в нормі. Під час аускультації звуки кишечника були високими. Пальпація живота в основному була ніжною в лівому півкулі. Біохімічний аналіз показав С реактивний білок (СРБ) 47 ммоль/л, кількість білих клітин 19,0 × 10 9/л, швидкість клубочкової фільтрації більше 90 і ліпазу 47 ОД/л.
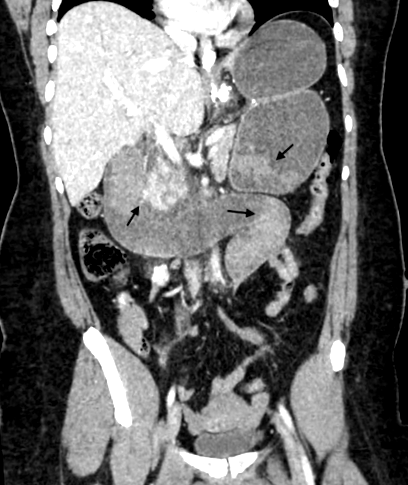
КТ черевної порожнини показало сильну дилатацію виключеного шлунка, наповненого рідиною. Вся траєкторія проксимальних відділів тонкої кишки була розтягнута, аж до Y-анастомозу. Примітним було те, що більш дистальна тонка кишка також була розтягнута, майже до дистальної частини клубової кишки. Гіперщільність спостерігалася у виключеному шлунку та в проксимальній частині тонкої кишки (рис. 1).
КТ живота в день презентації. КТ-сканування показує дилатацію виключеного шлунка та проксимальних відділів тонкої кишки з підвищеною щільністю (стрілка), яка виявилася внутрішньосвітловими згустками крові під час лапароскопії
Була проведена лапароскопія. Під час лапароскопії була виявлена внутрішньопросвітня обструкція в проксимальній частині єюноеєюностомії, що спричинило дилатацію виключеного шлунка та двокісткової кінцівки. І аліментарна кінцівка, і загальний проток були розтягнуті через об'єм, виявлений у дистальній частині клубової кишки. Основна маса була рухомою за допомогою м'якого масажу товстої кишки. Маса являла собою великий згусток крові, який з’явився у вигляді надмірної щільності на КТ черевної порожнини (рис. 1, стрілка). Ще одне перешкоджає згустку крові в дистальній частині двоухої кінцівки було видалено шляхом розкриття сліпої петлі цієї кінцівки та усунення причини непрохідності. Сильно роздутий виключений шлунок декомпресували діатермічною перфорацією та відсмоктуванням, з подальшим закриттям дефекту за допомогою V-фіксатора.
У післяопераційному періоді пацієнт мав стійку тахікардію, сильний біль у животі та підвищені показники інфекції (CRP 455 ммоль/л; кількість білих клітин 37,8 0 × 10 9/L) та ліпазу 207 U/L. Була проведена ще одна лапароскопія, яка не виявила ознак витоку анастомозу. Був помічений панкреатит: підшлункова залоза набрякла, а тіло підшлункової залози збільшено. Лікування було стандартним методом лікування панкреатиту.
Гострий панкреатит прогресував із ліпазою 697 од/л. У пацієнта піднялася температура, при якій внутрішньовенно вводили цефтриаксон та метронідазол.-
УЗД черевної порожнини не показало жовчнокам’яної хвороби як причини панкреатиту.
Повторне КТ черевної порожнини показало набряклість підшлункової залози та перипанкреатичну жирову інфільтрацію без будь-яких ознак панкреонекрозу або внутрішньочеревного абсцесу.
Симптоми пацієнтки покращувались під час прийому, а показники запалення нормалізувались. Її виписали через 16 днів.
Обговорення та висновки
Через збільшення кількості проведених LRYGBP клініцисти можуть помітити зростання кількості ускладнень [1,2,3]. Ранніми післяопераційними ускладненнями є анастомоз-витік, шлунково-кишкові кровотечі та непрохідність тонкої кишки [7]. Внутрішня грижа, анастомотичні стриктури та крайові виразки трапляються в довгостроковій перспективі [8].
Панкреатит незабаром після баріатричної операції є дуже рідкісним явищем в останній літературі. Описано один випадок фульмінантного панкреатиту після LRYGBP, що призвів до смерті. Панкреатит виник через 31 год після процедури. Лапароскопія показала згусток крові в еюноеєюностомії, що спричинило обструкцію аліментарної та жовчної кінцівок [9]. У повідомленні про випадок описано гострий панкреатит після шлункового шунтування через Рукс-ен-Y через рефлюкс у двоякову кінцівку, проте діагностика не виявила жодних ознак обструкції тонкої кишки [10].
У дослідженні гострого панкреатиту після баріатричної хірургії середній термін розвитку панкреатиту становив 3,5 роки після баріатричних хірургічних процедур [11].
Дослідження ретроспективно розглядало наслідки баріатричної хірургії на результат гострого панкреатиту. Встановлено, що жовчнокам’яна хвороба пов’язана з постбаріатричним панкреатитом [12].
У нашої пацієнтки на УЗД не було каменів у жовчному міхурі. За три дні до панкреатиту наша пацієнтка перенесла баріатричну операцію, ускладнену непрохідністю тонкої кишки (на КТ). Під час лапароскопії ми виявили внутрішньопросвітню гематому в еюноеєюностомії, що спричиняє застій кишечника та розширення тонкої кишки та виключає шлунок.
Ми припускаємо, що застій і рефлюкс шлунково-кишкового вмісту, жовчі та виділень підшлункової залози спричинили панкреатит у нашого пацієнта. Через збільшення тиску з боку закупореного кров’яного згустку дистально в тонкій кишці, вміст кишечника ретроградно перетікає у двошкірну кінцівку через сосочок Ватера у підшлункову залозу. Це, ймовірно, активувало ферменти підшлункової залози, що пояснює підвищений рівень ліпази, і призвело до панкреатиту. Отже, підвищеному рівня сироваткових ферментів підшлункової залози у баріатричного пацієнта слід негайно звертати увагу.
Непрохідність тонкої кишки є відомим ускладненням ЛГБП із частотою 1,9–7,3% [13, 14]. Найпоширенішими причинами непрохідності тонкої кишки є внутрішні грижі, грижа, яка перебуває у порту, стеноз анастомозу, спайки та інвагінація кишечника. Загальновідомим явищем є те, що хімія крові виявляє підвищену концентрацію ліпази у разі непрохідності тонкої кишки [15, 16]. Також панкреатит був описаний як ознака непрохідності жовчної кінцівки внаслідок внутрішньої грижі [15, 17, 18].
Внутрішньопросвітня гематома, що спричиняє післяопераційну непрохідність тонкої кишки, є рідкісною подією [7]. Ми припускаємо, що згусток плям був спричинений кровотечею із основної лінії їеюноеєюностомії або внутрішньосвітлевим крововиливом у дрібні судини, оскільки під час ЛГБП кровотечі не було помічено. Отримання гемостазу під час операції має суттєве значення.
Наш пацієнт застосовував післяопераційно-профілактичний низькомолекулярний гепарин 2850 МО, який, можливо, погіршив внутрішньосвітну кровотечу. Проте запобігання венозній тромбоемболії у баріатричних хворих має велике значення і не повинно проходити [19].
На закінчення: панкреатит - це рідкісне короткочасне ускладнення баріатричних хірургічних процедур. Постбаріатричний панкреатит може бути викликаний стазом після ранньої непрохідності тонкої кишки. Підвищений рівень ліпази в сироватці крові або амілази може бути ознакою стазу і, отже, початком панкреатиту. Більшість випадків панкреатиту самообмежуються, однак важкий панкреатит може призвести до летального результату. У разі кишкової непрохідності та кишкової непрохідності та/або панкреатиту слід розглядати згустки крові як можливі причини.
Наявність даних та матеріалів
Усі дані містяться в рукописі та додаткових файлах.
- Protect - Вплив дієти з високим вмістом білка на збереження м’язової маси - Повний текст
- Повідомлена надмірна втрата ваги після баріатричної операції може суттєво відрізнятися залежно від
- Розташування пацієнта та управління дихальними шляхами під час ERCP - Повний текст
- Дослідження технічного обслуговування васкуліту ритуксимабу - Повний текст
- Психологічні фактори в баріатричній (втраті ваги) хірургії; Знайдіть психолога