Основна гіпертонія
Від відділу досліджень гіпертонії та судин, Інституту серця та судин, лікарні Генрі Форда, Детройт, Мічиган (О.А.К.), та Відділу серцево-судинних захворювань, програми судинної біології та гіпертонії, Медичний факультет Університету Алабами, Бірмінгем (S.O.).
Від відділу досліджень гіпертонії та судин, Інституту серця та судин, лікарні Генрі Форда, Детройт, Мічиган (О.А.К.), та Відділу серцево-судинних захворювань, програми судинної біології та гіпертонії, Медичний факультет Університету Алабами, Бірмінгем (S.O.).
Визначення основної або первинної гіпертонії
АТ - це кількісна ознака, яка сильно змінюється 1; в популяційних дослідженнях АТ має нормальний розподіл, дещо перекошений вправо. Існує сильна позитивна та безперервна кореляція між АТ та ризиком серцево-судинних захворювань (інсульт, інфаркт міокарда, серцева недостатність), захворюваннями нирок та смертністю навіть у нормотензивному діапазоні. Ця кореляція є більш надійною із систолічним, ніж із діастолічним АТ. 2 Не існує конкретного рівня АТ, коли починають виникати серцево-судинні та ниркові ускладнення; таким чином, визначення гіпертонії є довільним, але необхідним з практичних причин при оцінці та лікуванні пацієнтів.
Успадкований БП
Ідентифікація варіантних (алельних) генів, що сприяють розвитку гіпертонії, ускладнюється тим фактом, що 2 фенотипи, що визначають АТ, серцевий викид та загальний периферичний опір, контролюються посередницькими фенотипами, включаючи вегетативну нервову систему, вазопресор/вазодепресор гормони, будова серцево-судинної системи, об’єм рідини в організмі та функція нирок та багато інших. Крім того, ці посередницькі фенотипи також контролюються складними механізмами, включаючи сам АТ. Таким чином, існує багато генів, які можуть брати участь у розвитку гіпертонії.
Вплив генів на АТ був запропонований сімейними дослідженнями, що демонструють асоціації АТ серед братів і сестер, а також між батьками та дітьми. Існує краща асоціація значень АТ у біологічних дітей, ніж у усиновлених та ідентичних, на відміну від неідентичних близнюків. Варіабельність АТ, пов’язана з усіма генетичними факторами, коливається від 25% у родовідних дослідженнях до 65% у близнюкових дослідженнях. Крім того, генетичні фактори також впливають на моделі поведінки, що може призвести до підвищення АТ. Наприклад, на схильність до ожиріння або алкоголізму впливатимуть як генетичні фактори, так і фактори навколишнього середовища; отже, частку мінливості АТ, спричинену успадкуванням, важко визначити, і вона може змінюватися в різних популяціях.
Показано, що мутації щонайменше 10 генів підвищують або знижують АТ через загальний шлях шляхом збільшення або зменшення реабсорбції солі та води нефроном. 13 14 Виявлено генетичні мутації, що відповідають за 3 рідкісні форми менделієвого (моногенного) гіпертонічного синдрому - відновлюваний глюкокортикоїдами альдостеронізм (GRA), синдром Лідла та очевидний надлишок мінералокортикоїдів - тоді як у четвертої, аутосомно-домінантної гіпертензії з брахідактилією ген досі не ідентифікований, але був зіставлений з хромосомою 12 (12р). Тонкі варіації одного з цих генів також можуть спричиняти деякі форми “есенціальної” гіпертонії. Огляд мутацій, що викликають зниження АТ, див. У Ліфтоні. 13
Альдостеронізм, що виправляється глюкокортикоїдами
Синдром Лідла
Це аутосомно-домінантна форма моногенної гіпертензії, що виникає внаслідок мутацій амілоридно-чутливого епітеліального натрієвого каналу, що призводить до збільшення активності каналу. 17 Мутації, про які повідомляється на сьогоднішній день, призводять до елімінації від 45 до 75 амінокислот з цитоплазматичного карбоксильного кінця β- або γ-субодиниць каналу; таким чином, синдром Ліддла генетично неоднорідний. Характеризується раннім початком гіпертонії з гіпокаліємією та пригніченням активності реніну та альдостерону в плазмі, останній диференціює цей синдром від первинного альдостеронізму. Гіпертонія та гіпокаліємія різняться за ступенем тяжкості, що підвищує ймовірність того, що деякі пацієнти, які класифікуються як такі, що мають чутливу до солі есенціальну гіпертензію, насправді мають синдром Лідла. 18 Можливо також, що високий АТ у чорношкірих, які часто чутливі до солі, зумовлений поліморфізмом в одному з генів натрієвих каналів або в одному з генів систем, що його регулюють, що змушує його активність посилюватися.
Явний надлишок мінералокортикоїдів
Це аутосомно-рецесивна форма моногенної юнацької гіпертензії, яка виникає в результаті мутації специфічного для нирок гена ізоформи 11β-гідроксистероїддегідрогенази. 19 Зазвичай цей фермент перетворює кортизол в неактивний метаболіт кортизон. У дистальному нефроні це важливо, оскільки кортизол і альдостерон мають подібну спорідненість до мінералокортикоїдного рецептора. Ферментативний дефіцит дозволяє мінералокортикоїдним рецепторам в нефроні бути зайнятими та активізованими кортизолом, спричиняючи затримку натрію та води, збільшення об’єму, низький рівень реніну, низький рівень альдостерону та, що важливіше, чутливу до солі форму гіпертонії. Таким чином, цей ген може бути місцем для чутливої до солі есенціальної гіпертензії.
Аутосомно-домінантна гіпертензія з брахідактилією
При цьому моногенному синдромі гіпертонія та брахідактилія успадковуються завжди разом (100% косегрегація). 4 Постраждалі особи нижчі за не постраждалих родичів. Ген гіпертонії був відображений на короткому плечі хромосоми 12 (12р) у великому турецькому спорідненому світі. Повідомлялося про дві інші сім’ї з цим синдромом: 1 у Канаді та 1 у США. Крім того, дослідження японської дитини з артеріальною гіпертензією та брахідактилією типу Е дозволило визначити ділянку на 12р, що містить мутацію гена, хоча ген, відповідальний за цей синдром, ще не клонований. На відміну від інших 3 аутосомних форм гіпертонії, АТ не впливає на збільшення обсягу, а основний механізм невідомий. Таким чином, ідентифікація відповідального гена може допомогти прояснити деякі генетичні зміни при есенціальній гіпертонії.
Есенціальна або первинна гіпертонія
Поліморфізми та мутації в інших генах, таких як ангіотензин-перетворюючий фермент, β2-адренергічний рецептор, α-аддуцин, ангіотензіназа С, ренінзв’язуючий білок, G-білок β3-субодиниця, передсердний натрійуретичний фактор та рецептор інсуліну також пов’язані з розвиток есенціальної гіпертензії; однак більшість із них виявляють слабку взаємозв'язок, якщо така є, і більшість з цих досліджень потребують подальшого підтвердження. Таким чином, ці генні зміни тут не будуть обговорюватися, оскільки вони виходять за рамки цього огляду (див. Luft 4).
Гіпертензіногенні фактори
Є дані, що ожиріння, резистентність до інсуліну, високе споживання алкоголю, велике споживання солі, малорухливий спосіб життя, стрес, дисліпідемія та низьке споживання калію або кальцію підвищують АТ у сприйнятливих осіб. Тут ми коротко обговоримо ожиріння та резистентність до інсуліну; інші гіпертензіногенні фактори будуть розглянуті в розділі «Модифікація способу життя».
Ожиріння та резистентність до інсуліну
Ожиріння, і особливо абдомінальне ожиріння, є основним гіпертензиногенним фактором. У дослідженні Framingham було підраховано, що кожні 10% приросту ваги пов'язані із збільшенням систолічного АТ на 6,5 мм рт. Ст. Ожиріння також є причиною інсулінорезистентності, цукрового діабету у дорослих, гіпертрофії лівого шлуночка, гіперліпідемії та атеросклеротичної хвороби. Отже ожиріння є важливою проблемою здоров’я серцево-судинної системи; його поширеність та поширеність зростають у більшості промислово розвинутих суспільств, а в США досягли масштабів епідемії. Взаємозв'язок між АТ і жировими відкладеннями не обмежується хворобливим ожирінням, але є постійним протягом усього діапазону маси тіла. Прямий зв’язок між гіпертонічною хворобою та ІМТ (вага в кілограмах, поділена на квадратну висоту в метрах) спостерігається у дослідженнях поперечного перерізу та поздовжнього населення з раннього дитинства до старості. 25 ІМТ 1000%. Таким чином, резистентність до інсуліну присутня у багатьох пацієнтів із ожирінням та гіпертонією.
Механізм, за допомогою якого ожиріння підвищує АТ, до кінця не вивчений, але збільшення ІМТ пов’язане зі збільшенням об’єму плазми та серцевого викиду; і ці зміни, і АТ можуть бути зменшені за рахунок втрати ваги як у нормотензивних, так і у гіпертоніків, 26 навіть коли споживання натрію підтримується відносно постійним. 27 АТ у підлітків, що страждають ожирінням, є чутливим до натрію, а інсулін натще є найкращим предиктором цієї чутливості. 26 У цих підлітків середній АТ знизився на 10 мм рт. Ст. Після переходу з 2 тижнів на дієту з високим вмістом натрію (> 250 ммоль натрію на добу) на дієту з низьким вмістом натрію (10, що свідчить про те, що фізичні вправи знижують інсулін у плазмі крові за іншим механізмом Ці дослідження можна інтерпретувати як такі, що показують, що високий рівень інсуліну в плазмі крові спричиняє сольову чутливість, а зниження резистентності до інсуліну за рахунок схуднення або фізичних вправ знижує АТ. 28 З іншого боку, сам по собі інсулін має судинорозширювальну дію. У осіб із ожирінням, які страждають на гіпертонію, спостерігається стійкість до впливу інсуліну на засвоєння глюкози. Однак, крім цього метаболічного ефекту, інсулін підвищує як активність симпатичного нерва, так і натрій і воду збереження, і може бути, що гіпертонія обумовлена відсутністю стійкості до цих вторинних ефектів інсуліну.29 Нещодавно інсуліноподібний ріст фактор I 30 і лептин, 31 нейропептид, що регулює апетит, також були залучені до патогенезу гіпертонії, спричиненої ожирінням. Таким чином, хоча механізми, за допомогою яких ожиріння та інсулінорезистентність підвищують АТ, залишаються невизначеними, очевидно, що ці підвищення АТ перекриваються спадковим АТ.
Діагностика гіпертонії
Початкове оцінювання
Цілями первинної оцінки є визначення базового рівня АТ; оцінити наявність та ступінь ураження органів-мішеней та супутнє ССЗ; скринінг потенційно виліковних конкретних причин гіпертонії (вторинна гіпертензія); виявити гіпертензіногенні фактори та інші фактори ризику ССЗ; і охарактеризувати пацієнта для полегшення вибору терапії (особливо підбору лікарських засобів) та визначення прогнозу.
Вимірювання АТ
Точне та відтворюване вимірювання АТ методом манжети є найважливішою частиною діагностичної оцінки та спостереження за пацієнтом і повинно проводитися стандартизовано (Таблиця 2) із застосуванням належним чином відкаліброваного та сертифікованого обладнання. 3 32 33 Переважним є ртутний сфігмоманометр; прийнятні альтернативи включають нещодавно відкалібрований анероїдний манометр або перевірений електронний пристрій, прикріплений до манжети для рук. Під час кожного візиту слід проводити два або 3 вимірювання, а між показаннями має бути принаймні 2 хвилини. Діастолічне зчитування проводиться на рівні, коли звуки зникають (фаза Короткова, V).
Вимірювання АТ пацієнтами чи членами сім'ї та/або автоматизований амбулаторний моніторинг АТ часто допомагає перевірити діагноз та оцінити тяжкість артеріальної гіпертензії. Значення АТ, отримані поза клінічними показниками, нижчі і краще корелюють із ураженням органів-мішеней, ніж вимірювання АТ медичним персоналом. Самовимірювання АТ має кілька потенційних переваг, включаючи відмінність стійкої гіпертензії від гіпертонії, яка виникає лише в медичних закладах (гіпертонія «білого халата»); оцінка відповіді на антигіпертензивне лікування; поліпшення прихильності до лікування, роблячи пацієнта «партнером» у власному догляді; та зниження витрат за рахунок зменшення потреби у частих офісних перевірках АТ. Відповідно, амбулаторний або самоконтроль АТ рекомендується багатьом пацієнтам із високим АТ, особливо тим, хто виявляється стійким до антигіпертензивного лікування. Обмеженням вимірювань АТ вдома чи на робочому місці є те, що повинні використовуватися точні та відкалібровані монітори АТ і що потрібно давати ретельні та повторні інструкції щодо вимірювання АТ.
Історія хвороби та фізичний огляд
Перед початком лікування у всіх пацієнтів слід отримати ретельний повний анамнез та провести фізичне обстеження. Оцінка повинна включати елементи, описані в таблиці 3. Це повинно допомогти виявити відомі, виправні причини високого АТ; встановити наявність або відсутність ураження органів-мішеней та ССЗ; і визначити інші ССЗ або супутні захворювання, які можуть вплинути на прогноз або лікування.
Лабораторні тести та інші діагностичні процедури
Рутинні тести включають лише аналіз сечі, загальний аналіз крові, хімічний вміст крові (калій, натрій, креатинін, глюкоза натще, загальний ліпопротеїн загальної та високої щільності або холестерин ЛПВЩ) та ЕКГ з 12 відведеннями. Необов’язкові тести, призначені у вибраних пацієнтів для діагностики вторинної гіпертензії та/або супутніх захворювань, включають кліренс креатиніну, цілодобовий білок у сечі, вимірювання мікроальбумінурії, сечової кислоти, кальцію, глікозильованого гемоглобіну, тригліцеридів натще, обмежену ехокардіографію, 34 та активність реніну в плазмі крові./вимірювання альдостерону.
Це частина I статті із 2 частин. Частина II цієї статті буде опублікована у випуску журналу від 1 лютого 2000 року Тираж.
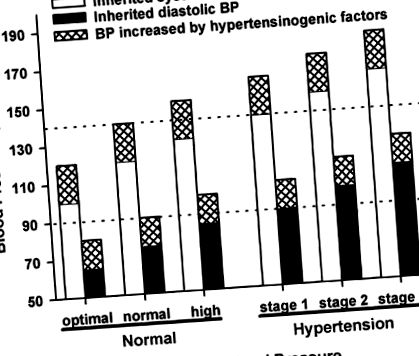
Фігура 1. Адитивний вплив гіпертензіногенних факторів (вилуплені ділянки), таких як ожиріння та вживання алкоголю, на спадкову систолічну (білі ділянки) та діастолічну АТ (чорні ділянки). Абсциса вказує на стадію спадкового АТ згідно JNC VI без додавання ефекту гіпертензиногенних факторів. Пацієнти з нормальним або високим нормальним спадковим АТ стають гіпертонічною стадією 1, коли АТ підвищується гіпертензиногенним фактором. У пацієнтів із спадковою гіпертензією на стадіях 1 - 3 їх гіпертонія стає більш важкою при додаванні гіпертензиногенних факторів.
Малюнок 2. Взаємодія між генетичними та екологічними факторами у розвитку гіпертонії. Ліва сторона малюнка показує, як фактори навколишнього середовища та множинні гени, що відповідають за високий АТ, взаємодіють та впливають на посередницькі фенотипи. Результатом цих посередницьких фенотипів є артеріальний тиск із нормальним розподілом, похиленим праворуч. Суцільний рядок вказує теоретичний АТ населення, який не зазнає впливу гіпертензиногенних факторів; затінена ділянка вказує на систолічний АТ в гіпертонічному діапазоні. Ламані та пунктирні лінії вказують на популяції, в яких додано 1 (ожиріння) або 2 гіпертензиногенні фактори (ожиріння плюс високий рівень споживання алкоголю). Зверніть увагу, що в цих 2 популяціях криві розподілу зміщені вправо (високий АТ), і кількість осіб, що страждають на гіпертонічну хворобу, значно збільшується при додаванні гіпертензиногенних факторів.
Таблиця 1. Визначення та класифікація рівнів артеріального тиску
- Повна стаття Визначення основного середовища існування риби для скумбрії атка з урахуванням годівлі в межах та
- Серцево-судинні адаптації, що щадять печінку плода, пов’язані із стрункістю матері та циркуляцією їжі
- Вплив добавок магнію на гіпертонію артеріального тиску
- Вплив на артеріальний тиск зниженого натрію в їжі та дієтичні підходи до зупинки гіпертонії
- Вплив дієтичних підходів до зупинки гіпертонії (DASH) на дієту на тиск-натріурез