ІМТ із надмірною вагою або ожирінням пов’язаний з більш раннім, але не пізнім виживанням після загальних гострих захворювань
Анотація
Передумови
Ожиріння асоціюється із покращенням короткочасної смертності після поширених гострих захворювань, але його зв'язок із більш тривалою смертністю невідомий.
Методи
Оглядове дослідження американських дослідників охорони здоров’я та пенсійного забезпечення (HRS), які мають федеральне медичне страхування (Medicare), госпіталізовані із застійною серцевою недостатністю (N = 4287), пневмонія (N = 4182), або гострий інфаркт міокарда (N = 2001), 1996–2012. Використовуючи моделі пропорційних небезпек Кокса, ми дослідили зв'язок між ІМТ із надмірною вагою або ожирінням (ІМТ ≥ 25,0 кг/м 2) та смертністю до 5 років після надходження до лікарні, з урахуванням потенційних факторів, що вимірюються одночасно з ІМТ, включаючи вік, расу, стать, освіта, статус партнерства, дохід, багатство та статус куріння. Індекс маси тіла (ІМТ) розраховували з урахуванням самозвіту про зріст та вагу, зібрані під час обстеження HRS до госпіталізації (медіана 1,1 року до госпіталізації). Референтною групою були пацієнти з нормальним ІМТ (від 18,5 до 2).
Результати
Медіана пацієнтів становила 79 років (IQR 71–85 років). Більшість пацієнтів мали надлишкову вагу або ожиріння: 60,3% госпіталізовано з приводу серцевої недостатності, 51,5% - від пневмонії та 61,6% - від гострого інфаркту міокарда. ІМТ із надмірною вагою або ожирінням асоціювався з нижчою смертністю через 1 рік після госпіталізації від застійної серцевої недостатності, пневмонії та гострого інфаркту міокарда - із скоригованими коефіцієнтами ризику 0,68 (95% ДІ 0,59–0,79), 0,74 (95% ДІ: 0,64–0,84 ) та 0,65 (95% ДІ: 0,53–0,80) відповідно. Однак серед учасників, які дожили до року, подальша виживаність була однаковою у пацієнтів із нормальним ІМТ порівняно із зайвою вагою/ожирінням.
Висновки
У старших американців надмірна вага або ожиріння ІМТ асоціювалося з поліпшенням виживання після госпіталізації через застійну серцеву недостатність, пневмонію та гострий інфаркт міокарда. Однак ця асоціація обмежується короткостроковим періодом. За умови виживання до року ми не спостерігали переваг у виживанні, пов’язаних із надмірною вагою.
Передумови
Вплив ожиріння на виживання після гострих медичних захворювань залишається джерелом дискусій. Хоча ожиріння пов'язане з гіршими наслідками для здоров'я в цілому [1], воно часто асоціюється з короткостроковою (наприклад, у лікарні або 30-денною) перевагою виживання після гострої декомпенсованої застійної серцевої недостатності (ХСН) [2], пневмонії [3,4,5], гострий інфаркт міокарда (ГІМ) [6] та госпіталізації з приводу критичних захворювань загалом - так званий «парадокс ожиріння». Однак набагато менше відомо про асоціацію ожиріння з більш тривалим виживанням. Незважаючи на те, що обмежена кількість досліджень включала тривалий період спостереження, вони не розглядали ризик смертності, обумовлений виживанням у короткостроковій перспективі [7,8,9]. Ми припустили, що ожиріння може забезпечити короткочасний захист, але, переживши початкове вікно, все ще може бути небезпечним у довгостроковій перспективі, враховуючи сильну асоціацію ожиріння з негативними наслідками для здоров'я [1, 10, 11].
Недавні мета-аналізи та великі дослідження спостережень показали, що індекс маси тіла від 25 до 35 виявляється захисним у пацієнтів старшого віку [12, 13], що призводить до деяких аргументів, що нинішні рекомендації щодо контролю ваги, спрямовані на нормальний індекс маси тіла (18,5 до 25) може бути шкідливим для літніх пацієнтів [14]. Однак парадокс ожиріння може бути просто результатом незрозумілості та упередженості епідеміологічних досліджень [15], що пояснюється незміряними відмінностями у пацієнтів за категоріями ІМТ. Дійсно, після ретельного контролю за потенційними перешкодами, недавнє дослідження виявило, що ризик смертності різко зростає при ІМТ 27 і вище [16]. Розуміння довгострокової взаємодії ожиріння з виживаністю після гострої госпіталізації є важливим для керівних рекомендацій щодо контролю ваги.
Більше того, більшість попередніх робіт, що вивчають зв'язок ожиріння з виживанням після гострої госпіталізації, мають різну якість та обмежену генералізацію [17]. Значна частина існуючих даних - це одноцентрові дослідження, часто пост-hoc аналіз клінічних баз даних або рандомізовані клінічні випробування з обмеженою можливістю пристосуватись до потенційних незрозумілих ситуацій та виключення великої кількості пацієнтів з відсутністю ваги [17]. Вага пацієнтів зазвичай отримується після госпіталізації [17, 18], коли вони можуть бути упередженими внаслідок гострих зрушень рідини. Дійсно, ця практика може неправильно класифікувати категорію індексу маси тіла (ІМТ) у приблизно 20% пацієнтів [19]. Крім того, в багатьох дослідженнях вивчається внутрішньолікарняна смертність, яка може бути упередженою при виписці в медсестринські та довгострокові заклади гострої допомоги [20]. Практика виписки може бути правдоподібно різною для пацієнтів із ожирінням, яким, як правило, потрібен більш інтенсивний догляд за певним рівнем захворювання.
Враховуючи високу поширеність ожиріння (34,6% дорослих у США у віці 65 років і старше [21]) та обмежені дані про більш тривале виживання після гострої госпіталізації, ми прагнули вивчити зв'язок надмірної ваги або ожиріння ІМТ щодо більш тривалого виживання після трьох загальні гострі захворювання - застійна серцева недостатність, гострий інфаркт міокарда та пневмонія - у національній вибірці з даними про тривалу смертність та вимірами зросту та ваги, зібраними до госпіталізації. Ці діагнози госпіталізації становлять 6% госпіталізацій у США та 8,4% витрат на лікарні США [22].
Методи
Навчання населення
Ми вивчали учасників національного репрезентативного дослідження охорони здоров’я та пенсійного забезпечення США (HRS), багатоступеневої вибірки ймовірностей домогосподарств, яка пов’язана із заявами Medicare [23]. Medicare - це федеральна програма медичного страхування, доступна для всіх громадян США ≥65 років, а також для відбору молодих людей. Рівень згоди на записи Medicare становить приблизно 80% [23]. З моменту запуску когорти HRS у 1992 р. До 23 000 домогосподарств було зараховано понад 37 000 дорослих людей віком від 51 року [23]. Соціодемографічний та расовий розподіл в цілому репрезентативний для літнього населення США [24,25,26]. Когорту беруть інтерв’ю кожні два роки, з наступним коефіцієнтом подальшого спостереження понад 90% [23]. Питання опитування зосереджені на багатстві, здоров’ї, пізнанні та зайнятості [23]. Пацієнти надали інформовану згоду на зарахування та ще раз на зв'язок Medicare.
Ми використовували претензії Medicare з 1996 по 2012 рік і вивчали всіх осіб, які були госпіталізовані з приводу серцевої недостатності (ХСН), пневмонії або гострого інфаркту міокарда (ГІМ) після їх базового опитування. Ми використовували перевірені підходи для виявлення госпіталізацій з приводу ХСН, пневмонії та ГІМ за кодами ICD-9-CM у пов’язаних заявах Medicare (див. Додатковий файл 1: Таблиця S1 для повного опису). Ми стежили за пацієнтами до смерті або до дати адміністративного цензору (31 грудня 2014 р.).
Експозиції та результати
Ми прагнули вивчити (1) зв'язок індексу надлишкової маси тіла зі смертністю після загальних гострих захворювань та (2) коливання асоціації в часі. Дата смерті була визначена за національним індексом смерті та підтверджена інтерв'юерами HRS та файлом знаменника Medicare.
Основним впливом був індекс надмірної ваги або ожиріння (ІМТ) за визначенням Всесвітньої організації охорони здоров’я (ІМТ ≥25,0 кг/м 2). Еталоном була нормальна маса тіла (ІМТ 18,5-2), ожиріння (≥30,0-2) та сильно ожиріння (≥35,0 кг/м 2) категорії ІМТ щодо нормального ІМТ, тому для статистичної ефективності ці категорії зведено. У подальших аналізах (також представлених в онлайн-додатку) ми розглянули альтернативні та референтні групи ІМТ 20,0-2 та ІМТ 22,0-2 .
Ми розрахували ІМТ на основі власного звіту про зріст та вагу, зібрані під час опитування HRS до госпіталізації, використовуючи рівняння: ІМТ (кг/м 2) = вага (кг)/зріст 2 (м 2). Раніше звіт про зріст та вагу, який було повідомлено самостійно, попередньо перевірявся відповідно до фізичних показників у HRS [27]. Середні помилки звітування були невеликими: 1–2% для зросту та 1–3% для ваги [27]. Оскільки обстеження HRS проводяться раз на два роки та є випадковими щодо госпіталізації, між вимірюванням ваги та госпіталізацією вихідної ваги спостерігався змінний час: CHF, медіана 1,1 року (IQR 0,6, 1,7); пневмонія, медіана 1,1 року (IQR 0,6, 1,7); AMI, медіана 1,0 року (IQR 0,5, 1,5).
Коваріати
Ми скоригували вік, стать, расу/етнічну приналежність, освіту, сімейний стан, достаток домогосподарства, дохід домогосподарства, статус куріння (поточний, колишній, ніколи), рік прийому та кількість госпіталізацій, які були витягнуті з опитувань HRS та пов’язаних заяв Medicare . Всі ці коваріати вимірювали одночасно з ІМТ. Багатство та доходи були стандартизовані до 2010 року за доларами США за допомогою річного індексу цін валового внутрішнього продукту [28], потім переведені в категоріальні змінні, в яких категорією одна були від'ємні або нульові активи (або дохід), а категорії з 2 по 5 були квартилями позитивних активів ( або доходу) для всієї когорти HRS. Багатство та доходи домогосподарств були витягнуті з “файлу підвищеного жиру RAND” [29], який оцінює загальний достаток та доходи домогосподарств, використовуючи всі наявні дані опитування. Надаючи цей низький рівень відсутність (
Результати
Госпіталізація з ХСН, пневмонією та ГІМ
Ми ідентифікували 4287 госпіталізацій із ХСН, 4182 госпіталізації з пневмонією та 2001 госпіталізацію з ВМІ для включення у дослідження (Додатковий файл 1: Рисунок S1, Таблиця 1). Когорти були літніми (середній вік 77–79) та переважно білими (75–84%), із множинними супутніми захворюваннями (медіана зваженого індексу Чарльсона 3–4). Середній ІМТ становив 25–26 у когортах, а 52% –62% випробовуваних мали надлишкову вагу або ожиріння. Загальна 30-денна смертність становила 10,2% (95% ДІ: 9,3% –11,1%), 17,4% (95% ДІ: 16,2% –18,6%) та 15,6% (95% ДІ: 14,0% –17,3%) у ХСН, пневмонія та когорти ГІМ відповідно. Однорічна смертність становила 40,1% (38,6% –41,6%), 40,9% (39,4% –42,4%) та 31,9% (29,9% –34,0%).
Порівняно з пацієнтами із нормальним ІМТ, пацієнти з ІМТ із надмірною вагою або ожирінням були молодшими, менш заможними та частіше мали чоловіче, одружене чи партнерське співвідношення та чорношкірі/афроамериканці (Додатковий файл 1: Таблиці S2, Додатковий файл 1: Таблиця S3, Додатковий файл 1: Таблиця S4). У некорегованих порівняннях смертність за 30 днів, 90 днів та 1 рік була нижчою у пацієнтів із надмірною вагою та ожирінням (стор 2), стор Таблиця 2 Асоціація ІМТ із надмірною вагою або ожирінням зі смертністю за періодами часу
Асоціація ІМТ із надмірною вагою або ожирінням зі смертністю, що залежить від виживання до 1 року
Серед пацієнтів, які пережили 1 рік після гострого захворювання, скоригована небезпека 5-річної смертності не відрізнялася між пацієнтами із надмірною вагою або ожирінням ІМТ порівняно з пацієнтами із нормальним ІМТ: скоригована ЧСС для 5-річної смертності 0,98 (95% ДІ: 0,84,1,14) у CHF, 0,92 (95% ДІ: 0,81, 1,05) при пневмонії та 0,90 (0,71, 1,13) у тих, хто пережив ІМС (таблиця 3), стор > 0,05 для всіх асоціацій.
Аналіз чутливості
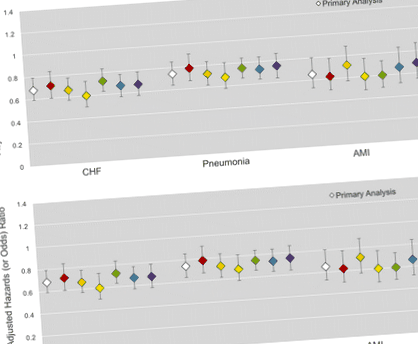
Зв'язок між ІМТ із надмірною вагою або ожирінням та нижчою 1-річною смертністю зберігалася у кожному з шести аналізів чутливості та для всіх трьох когорт (рис. 1, Додатковий файл 1: Таблиця S5).
Скориговані коефіцієнти ризику (та шансів) смертності на панелі аналізу первинної та чутливості a показує 1-річні результати смертності. Панель b показує 5-річну смертність, що залежить від виживання до одного року. Показано скориговане співвідношення ризику ІМТ із надмірною вагою або ожирінням відносно нормального ІМТ (18,5-2). Первинний аналіз має білий колір, а аналіз чутливості - кольоровим: (1, червоний), за винятком пацієнтів з невідомою траєкторією ІМТ або зменшенням траєкторії ІМТ до госпіталізації; (2, помаранчевий) з урахуванням тяжкості гострої хвороби; (3, жовтий) модель логістичної регресії; (4, зелений) включають лише одну випадково обрану госпіталізацію на людину; (5, синій) аналіз вікових та статевих пар; та (6, фіолетовий) коригування для передмобільної інвалідності та вибраних супутніх захворювань. Усі моделі коригуються за віком, статтю, расою, сімейним станом, освітою, станом паління, роком прийому, кількістю госпіталізацій, статком домогосподарства та доходом домогосподарства.
При багатоваріантній логістичній регресії скоригована 1-річна смертність після госпіталізації ХСН становила 34,8% (95% ДІ: 32,3%, 37,3%) у пацієнтів із надмірною вагою та ожирінням проти 46,3% (95% ДІ: 42,8%, 49,8%) у пацієнтів із нормальною вагою, абсолютне зниження на 11,5% (95% ДІ: 7,1%, 15,8%) стор 2 як референтна група (додатковий файл 1: таблиця S7). Скоригована ЧСС на 1 рік смертності становила 0,70 (95% ДІ: 0,60, 0,82), 0,77 (95% ДІ: 0,67, 0,89) та 0,67 (95% ДІ: 0,53, 0,85) після госпіталізації ХСН, пневмонії та ГІМ, відповідно. Скориговані показники HR для 5-річної смертності, залежно від виживання до 1 року, становили 1,03 (95% ДІ: 0,88, 1,21), 0,98 (0,85, 1,13) та 0,89 (0,71, 1,13) після госпіталізації ХСН, пневмонії та ГІМ, відповідно. Однак при використанні ІМТ 22,0 до 2 як референтної групи захисна асоціація ІМТ із надмірною вагою та ожирінням після госпіталізації ХСН та пневмонії була послаблена; скориговані показники HR для однорічної смертності становили 0,74 (95% ДІ: 0,62, 0,88) та 0,85 (95% ДІ: 0,71, 1,00) відповідно до госпіталізацій із ХСН та пневмонією відповідно.
Обговорення
У цій національній вибірці літніх американців ми показали, що надмірна вага або ожиріння ІМТ є поширеним явищем серед пацієнтів, госпіталізованих із ХСН, пневмонією та ГІМ. Більше половини всіх пацієнтів у цьому дослідженні мали ІМТ більше 25. Ми виявили, що ІМТ із надмірною вагою або ожирінням були незалежно пов'язані зі зниженням короткочасної смертності до одного року після госпіталізації з приводу ХСН, пневмонії та ГІМ відносно нормального ІМТ ( Від 18,5 до 2). Скориговані показники 1-річної смертності були приблизно на 10% нижчими у пацієнтів із надмірною вагою та ожирінням, порівняно з пацієнтами із нормальною вагою, у кожній з трьох когорт. Наші висновки були надійними щодо кількох аналізів чутливості, включаючи аналізи, що враховували траєкторію ІМТ до госпіталізації та тяжкість захворювання під час госпіталізації. Вони також були надійними, щоб направити стандартизацію за віком та статтю у відповідний аналіз. Захисна асоціація ІМТ із надмірною вагою та ожирінням була трохи послаблена при використанні референтної групи ІМТ 22,0-2, припускаючи, що деякі - але не всі - захисні асоціації можуть бути обумовлені підвищеним ризиком смертності для пацієнтів з низьким нормальним ІМТ.
Важливо, що ми виявляємо, що захисний ефект надмірної ваги або ожиріння ІМТ не поширюється на більш тривалий термін. Серед пацієнтів, госпіталізованих із ХСН, пневмонією та ГІМ, які пережили один рік, зв’язок між ІМТ із зайвою вагою або ожирінням та 5-річною смертністю не був статистично значущим у жодному з наших аналізів.
Хоча наші висновки узгоджуються з кількома попередніми дослідженнями, які показали, що ожиріння пов'язане зі зниженням внутрішньолікарняної та короткочасної смертності після гострих медичних захворювань [2, 6, 18], менше відомо про те, чи може така потенційна перевага поширюватися на термін смертності. Хоча існують деякі дослідження, які вивчали більш тривалу виживаність після прийому, вони не моделювали ризик смертності, обумовлений виживанням у короткостроковій перспективі [7,8,9]. Дані про більш тривалу смертність мають центральне значення для оцінки клінічних рекомендацій щодо контролю ваги. Наприклад, ожиріння може захищати від внутрішньолікарняної смертності, але, за умови виживання у короткостроковій перспективі, все одно може бути небезпечним для більш тривалої смертності. Наскільки нам відомо, це дослідження є одним із перших, хто вивчав умовне, більш тривале виживання.
Існує кілька біологічних гіпотез, чому ожиріння може бути захисним під час гострої хвороби. По-перше, хоча ожиріння пов’язане з більшим запаленням у період здоров’я, воно також модулює прозапальну реакцію на гостре захворювання. У пацієнтів з гострим ураженням легень ожиріння асоціюється з нижчим рівнем прозапальних цитокінів [32]. Пацієнти з ожирінням мають знижену реакцію катехоламінів на стрес [33]. Крім того, жирова тканина служить резервуаром для зберігання макрофагів М2, які мають захисний протизапальний фенотип під час критичного захворювання [34]. Недавнє проспективне дослідження хворих на пневмонію, проведене Singanayagam та співавт., Виявило, що пацієнти з ожирінням мали кращу 30-денну виживаність, незважаючи на більш високі показники сепсису та більш високий рівень c-реактивного білка (маркери сильнішого системного запалення) [5]. Більше того, Braun та ін. нещодавно повідомляли про покращення виживання у пацієнтів із ожирінням із позалікарняною пневмонією, незважаючи на подібні рівні с-реактивного білка, кількість лейкоцитів та прокальцитоніну [7]. Разом ці дослідження дозволяють припустити, що альтернативні або додаткові механізми можуть бути задіяні в захисному ефекті.
По-друге, ожиріння може бути пов'язане з поліпшенням реакції господаря на бактеріальну інфекцію. Лептин виробляється жировою тканиною, модулює імунну відповідь і тісно корелює з ІМТ [35]. Миші з дефіцитом лептину гинуть під впливом бактеріального ураження [35].
По-третє, пацієнти з ожирінням можуть краще переносити катаболічний стрес, пов’язаний з критичною хворобою. Herridge та ін. виявили, що пацієнти, які пережили гострий респіраторний дистрес-синдром, втратили в середньому 18% маси тіла під час госпіталізації, і багато хто не повернувся до своєї вихідної ваги за один рік спостереження [36]. Цей ступінь гострої втрати ваги, швидше за все, краще переноситься пацієнтами з вищим ІМТ.
Нарешті, можливо, що асоціація цього відбувається не через захисний ефект із зайвою вагою або ожирінням, а навпаки, через різницю в клінічній картині та/або лікуванні у пацієнтів із зайвою вагою та ожирінням. Наприклад, ожиріння асоціюється з нижчим легеневим резервом [37], тому пацієнти з ожирінням можуть стати симптоматичними та проявлятися раніше під час свого перебігу, серцевої недостатності або пневмонії. При гострому інфаркті міокарда у пацієнтів із ожирінням рідше спостерігається велика ішемічна хвороба та дисфункція лівого шлуночка [38]. Пацієнти з ожирінням можуть також отримувати більш агресивне гостре лікування, особливо при серцево-судинних захворюваннях, де саме ожиріння розглядається як основний фактор ризику. У двох дослідженнях пацієнтів, які поступили з приводу ішемічної хвороби серця, пацієнти з ожирінням частіше отримували рекомендовану терапію та проходили процедури реваскуляризації після коригування клінічного ризику [39, 40].
Знову ж таки, ми виявляємо, що захисна асоціація надлишкової ваги є короткочасною і зменшується понад рік, що узгоджується з потенційними біологічними механізмами користі. Ожиріння може допомогти притупити гостру запальну реакцію, опосередкувати реакцію господаря на інфекцію та забезпечити стійкість під час катаболічного стресу, але як тільки ці загрози вирішаться, ожиріння може перестати бути захисним. Таким чином, наші результати показують, що керівні принципи контролю ваги не слід відміняти, оскільки будь-яка користь від виживання, пов’язана з ожирінням, є короткочасною. Більше того, незважаючи на наш аналіз чутливості, будь-яке залишкове незрозуміле спричинення втрати ваги від важкої хвороби частіше проявляється у короткочасній смертності.
Висновки
У старших американців надмірна вага або ожиріння ІМТ асоціювалося з поліпшенням виживання до 1 року після госпіталізації через застійну серцеву недостатність, пневмонію та гострий інфаркт міокарда. Однак за умови виживання до одного року після прийому, до 5 років немає переваг у виживанні, пов’язаних із надмірною вагою або ожирінням ІМТ.
- Третина 9-місячних немовлят страждають ожирінням або надмірною вагою - Атлантика
- Саксенда; у пацієнтів із ожирінням або надмірною вагою зі стабільним біполярним розладом (за ініціативою слідчого) -
- Харчування покращує роботу легенів у підлітків із надмірною вагою, що страждають ожирінням та страждають на астму
- Жінки із зайвою вагою та ожирінням середнього віку в Ізраїлі відрізняються між собою культурними відмінностями у сприйнятому стані ваги
- Молоді чоловіки із зайвою вагою, що страждають ожирінням, мають підвищений ризик захворювання печінки Article AMP Reuters