Дуоденальний перемикач перевершує шлунковий шунтування у пацієнтів із надмірною ожирінням при оцінці за баріатричним аналізом та системою звітування про результати (BAROS)
Анотація
Передумови
Неясно, яка баріатрична процедура дає найкращий результат для пацієнтів із надмірною ожирінням (індекс маси тіла [ІМТ]> 50 кг/м 2). Це дослідження має на меті порівняти результати у пацієнтів із надмірною ожирінням після шлункового шунтування Roux-en-Y (RYGB) та дуоденального перемикача (BPD/DS) за допомогою системи баріатричного аналізу та звітування про результати (BAROS) та місцевого опитування щодо симптомів шлунково-кишкового тракту.
Методи
Ретроспективне опитування поштою, що включало 211 пацієнтів, 98 RYGB та 113 BPD/DS, із середнім часом спостереження 4 роки для обох груп. Розподіл статі, вік та супутні захворювання були подібними. Були зареєстровані втрата ваги, зміни супутніх захворювань, якості життя (QoL) та побічні явища, а також шлунково-кишкові симптоми.
Результати
Передопераційний ІМТ був вищим у групі BPD/DS (56 ± 6,7 проти 52 ± 4,0 кг/м 2, стор 2, стор
Вступ
Хвороби, пов’язані з ожирінням, перевершили недоїдання як глобальну загрозу здоров’ю сьогодні; артеріальна гіпертензія, високий вміст глюкози в плазмі натще та високий індекс маси тіла (ІМТ) разом із курінням є чотирма основними факторами ризику у всьому світі згідно з дослідженням глобального тягаря захворювань 2015 року [1]. Середній ІМТ зростає щороку [2], при цьому найшвидший темп зростання спостерігається у найвищих категоріях ІМТ, і поширеність надмірного ожиріння (ІМТ> 50 кг/м 2) стала основною проблемою охорони здоров’я [3]. У США більше чверті пацієнтів, які звертаються до баріатричної хірургії, страждають від надмірного ожиріння [4,/= 50 кг/м2)? Аналіз даних NSQIP. Surg Obes Relat Dis. 2011; 7 (4): 452–8. "Href ="/article/10.1007/s11695-017-2680-z # ref-CR5 "> 5].
Лікування пацієнтів із надмірною ожирінням є проблемою через їх супутні захворювання та технічні труднощі під час баріатричної хірургії. Крім того, немає єдиної думки щодо найбільш підходящої процедури. Шлунковий шунтування Roux-en-Y (RYGB), найпоширеніша баріатрична процедура у світі [6] та у Швеції [7], призводить до значної втрати ваги. Однак через високу початкову вагу більше половини пацієнтів із надмірною ожирінням все ще страждають ожирінням (ІМТ> 35 кг/м 2), навіть після успішного RYGB [8, 9]. Щоб досягти більшої втрати ваги у пацієнтів із надмірною ожирінням, деякі хірурги виступають за перехід на дванадцятипалу кишку (BPD/DS) - процедуру, що поєднує зменшення споживання та порушення всмоктування поживних речовин. BPD/DS також відомий вищим метаболічним контролем, але вимагає адекватної програми спостереження через підвищений ризик поживних та шлунково-кишкових побічних ефектів [10]. Повідомлялося про менш побічні явища з центру з великим обсягом BPD/DS [11], що, мабуть, відображає криві навчання як для операції, так і для харчової підтримки.
Для пацієнта важливі необхідність додаткової операції та повторної госпіталізації, а також повсякденні проблеми, такі як шлунково-кишкові симптоми. У поєднанні з вагою результату та якістю життя ми вважаємо, що ці фактори визначають загальне сприйняття результату.
Основною метою цього дослідження було порівняння результатів після RYGB та BPD/DS у пацієнтів із надмірною ожирінням за допомогою BAROS. Вторинною метою було дослідити можливі відмінності шлунково-кишкових симптомів після двох операцій.
Методи
Усі пацієнти із надмірною ожирінням, оперовані RYGB або BPD/DS протягом 2003-2012 років в університетській лікарні, були ідентифіковані в місцевій базі даних. Пацієнти, які відповідають вимогам, отримали лист із запрошенням взяти участь у дослідженні та попросили їх заповнити опитувальник якості життя BAROS (MAQ) та наш місцевий опитувальник про додаткові оперативні втручання, регоспіталізацію, супутні захворювання, шлунково-кишкові симптоми (симптоми ШКТ), поточну вагу та загальне сприйняття результату після операції (див. додаток). Пацієнтів набирали протягом 2010 р. (Прооперовано з 2003 по 2008 рр.), 2013 р. (Оперовано у 2009 р.) Та 2015 р. (Оперовано з 2010 по 2012 рр.), Коли минуло щонайменше 2 роки з моменту операції. Базові дані передопераційного ІМТ та супутніх захворювань пацієнтів, а також інформацію про можливі побічні явища були зібрані з медичної картки.
RYGB та BPD/DS регулярно проводяться в нашому закладі пацієнтам із надмірною ожирінням. Тип операції, яку виконували переважно пацієнт. Процедуру RYGB проводили з кінцівками Ру - 100–150 см та жовчною кінцівкою 50 см. У процедурі BPD/DS дванадцятипала кишка була розділена дистально від пілоруса, а рукавна гастректомія виконана паралельно бужі 36-Fr. Була побудована ретроколічна дуоденоілеостомія з аліментарною кінцівкою 150 см та загальною кінцівкою 100 см. Тонка кишка, що залишилася, утворила жовчну кінцівку.
Статистика
Значення представлені як середнє значення ± стандартне відхилення (SD), якщо не вказано інше. A стор значення
Результати
Загалом було визначено 333 пацієнтів, які відповідають вимогам, з них 212 пацієнтів повернули анкети. Після виключення одного пацієнта з неповною формою відповіді, остаточний аналіз включав 211 пацієнтів (98 RYGB та 113 BPD/DS), загальний коефіцієнт відповіді 63%. RYGB проводили як лапароскопічну операцію у 11 пацієнтів; в іншому випадку всі процедури були відкритою хірургічною операцією. Середній час спостереження становив 4 роки для обох груп (4,0 ± 1,1, діапазон від 2,2 до 6,5 років для RYGB, проти 4,0 ± 1,0 років, діапазон від 2,1 до 7,3 для BPD/DS). Групи були подібними щодо розподілу за статтю, віку та супутніх захворювань, але передопераційний ІМТ був нижчим у групі RYGB (Таблиця 1).
З місцевих даних, внесених до Скандинавського реєстру хірургії ожиріння (SOReg), можна було проаналізувати 112 із 121 невідповідача. Невідповідна група RYGB (n = 55) складалося з більшої кількості чоловіків (53 проти 31%, стор 2, стор 35 кг/м 2) навіть після схуднення.
Поліпшення медичного стану
У 61 пацієнта (62%) у групі RYGB та у 66 пацієнтів (58%) у групі BPD/DS супутні захворювання, пов’язані з ожирінням, були відзначені в медичній документації до операції. В обох групах спостерігалося значне зниження діабету та апное сну (всі стор Таблиця 2 Ускладнення після операції
Якість життя та показник BAROS
У першій категорії (втрата ваги) група RYGB мала нижчі показники, ніж група BPD/DS, тоді як оцінки були подібними в другій категорії (супутні захворювання). Якщо виключити пацієнтів без супутніх захворювань (38% RYGB та 42% BPD/DS), середній бал склав 1,6 для RYGB та 1,9 для BPD/DS (стор = 0,15). Третя категорія (QoL) також була подібною між групами. Підгруповий аналіз пацієнтів, які перенесли несприятливу подію, показав, що оцінка цих пацієнтів за MAQ не суттєво відрізнялася в порівнянні з показниками без побічної події (група RYGB 0,9 проти 1,2, стор = 0,52, а група BPD/DS 1,0 проти 1,3, стор = 0,47). Група RYGB мала менший відлік балів за ускладнення (стор Таблиця 3 Оцінка BAROS
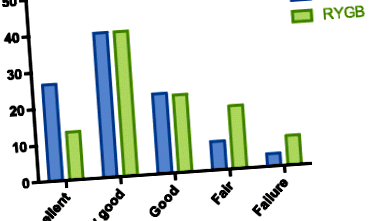
При класифікації післяопераційного результату в одну з п’яти категорій результатів, у групі BPD/DS було більше пацієнтів з результатом „відмінно” (27 проти 13%), і менше пацієнтів, категоризованих як „невдача” (4 проти 8 %) або “справедливо” (8 проти 17%) порівняно з групою RYGB (рис. 1).
Відсотковий розподіл пацієнтів за п’ятьма категоріями. RYGB Шлунковий шунтування Roux-en-Y, BPD/DS дуоденальний перемикач
Шлунково-кишкові симптоми
Симптоми швидкого спорожнення шлунка (демпінг) були більш поширеними після RYGB (стор Рис.2
Відсоток пацієнтів із симптомами ШКТ щотижня або частіше. RYGB Шлунковий шунтування Roux-en-Y, BPD/DS дуоденальний перемикач
Загальне сприйняття результату після операції
Щодо питання, де пацієнтам пропонувалось оцінити загальне сприйняття результату після операції, 58% у групі RYGB та 62% у групі BPD/DS сказали, що вони "задоволені" або "дуже задоволені". В обох групах 90% пацієнтів рекомендували б баріатричну операцію іншим пацієнтам, які страждають на важке ожиріння.
Обговорення
У цьому дослідженні, де показник BAROS аналізували у 211 пацієнтів із надмірною ожирінням, післяопераційний результат був більш сприятливим після BPD/DS порівняно з RYGB. BPD/DS характеризувався чудовою втратою ваги та кращим впливом на діабет, але ціною більшої кількості шлунково-кишкових симптомів.
Основною причиною кращого показника BAROS після BPD/DS був значно кращий результат щодо зниження ваги порівняно з RYGB. Майже половина (49%) пацієнтів у групі RYGB все ще страждали ожирінням (ІМТ> 35) під час спостереження. Спостережувана втрата ваги після RYGB та BPD/DS у цьому дослідженні не дивувала, оскільки кілька попередніх досліджень, що порівнювали два методи у пацієнтів із надмірною ожирінням, виявили подібні результати [10, або = 50 кг/м2] порівняно із шлунковим шунтуванням. Енн Сург. 2006; 244 (4): 611–9. "Href ="/article/10.1007/s11695-017-2680-z # ref-CR17 "> 17, 18], і раніше вже зазначалося, що втрата ваги більше стійке після BPD/DS [19]. В недавньому американському дослідженні Strain et al. [20] протягом 9 років спостереження після BPD/DS спостерігалося стійке зниження ІМТ з 53,4 до 31,5 кг/м 2. Дослідження [8, 9] спостерігали, що понад 50% пацієнтів із надмірною ожирінням все ще мали ІМТ> 35 кг/м 2 після RYGB. Що стосується цієї поганої втрати ваги після RYGB, ми вважаємо, що, можливо, легше переглянути кілька відсотків пацієнтів з BPD/DS (1 із 113 у цьому дослідженні), які страждають від недоїдання, ніж повторно оперувати 50% пацієнтів після RYGB із поганою втратою ваги.
З іншого боку, група BPD/DS страждала частіше небажаними явищами та мала більше симптомів шлунково-кишкового тракту, особливо діарею та шкідливий плоский протікання. Ці результати відповідають вищезгаданому РКД [10] та систематичному огляду та мета-аналізу RYGB та BPD/DS нашою групою [22]. На відміну від цього, Дорман та співавт. [18] дійшов висновку, що частота ускладнень та несприятливих подій була однаковою між RYGB та BPD/DS, базуючись на їх виявленні різної панорами ускладнень між групами.
Висновок
Пацієнти з надмірною ожирінням мають чудове зниження ваги та кращий вплив на цукровий діабет з BPD/DS. Це відбувається за рахунок більшої кількості побічних явищ та симптомів шлунково-кишкового тракту, але зі схожими показниками якості життя порівняно з пацієнтами, оперованими RYGB. Тому ми вважаємо, що вибір баріатричної процедури повинен здійснюватися в тісній домовленості між хірургом та добре інформованим пацієнтом.
Список літератури
Співробітники GBDRF. Глобальна, регіональна та національна порівняльна оцінка 79 поведінкових, екологічних та професійних та метаболічних ризиків або скупчень ризиків, 1990-2015 рр.: Систематичний аналіз для дослідження глобального тягаря захворювань 2015 р. Lancet. 2016; 388 (10053): 1659–724.
Фінукан М.М., Стівенс Г.А., Кован М.Дж. та ін. Національні, регіональні та глобальні тенденції в індексі маси тіла з 1980 р .: систематичний аналіз обстежень медичних оглядів та епідеміологічних досліджень з 960 країнами-роками та 9,1 млн. Учасників. Ланцет. 2011; 377 (9765): 557–67.
Sturm R, Hattori A. Рівень захворюваності на ожиріння продовжує швидко зростати в Сполучених Штатах. Int J Obes. 2013; 37 (6): 889–91.
DeMaria EJ, Pate V, Warthen M, et al. Вихідні дані Американського товариства метаболічної та баріатричної хірургії, призначені центрами баріатричної хірургії, що використовують Довгу базу даних баріатричних результатів. Surg Obes Relat Dis. 2010; 6 (4): 347–55.
Kakarla VR, Nandipati K, Lalla M, et al. Чи безпечні лапароскопічні баріатричні процедури у суперобез (ІМТ>/= 50 кг/м2)? Аналіз даних NSQIP. Surg Obes Relat Dis. 2011; 7 (4): 452–8.
Angrisani L, Santonicola A, Iovino P, et al. Баріатрична хірургія у всьому світі 2013. Obes Surg. 2015; 25 (10): 1822–32.
Скандинавський реєстр хірургії ожиріння, SOReg, Arsrapport 2014, 1–2. Доступно за адресою: http://www.ucr.uu.se/soreg. Дата доступу [вівторок, 08 березня 2016 р.].
Suter M, Calmes JM, Paroz A, et al. Результати шлункового шунтування Roux-en-Y у хворих із ожирінням та суперобезою: подібна втрата маси тіла, корекція супутніх захворювань та поліпшення якості життя. Arch Arch. 2009; 144 (4): 312–8. обговорення 8
Christou NV, Look D, Maclean LD. Набір ваги після шунтування шлунка на короткі та довгі кінцівки у пацієнтів спостерігався довше 10 років. Енн Сург. 2006; 244 (5): 734–40.
Risstad H, Sovik TT, Engstrom M, et al. П’ятирічні результати після лапароскопічного шлункового шунтування та лапароскопічного перемикання дванадцятипалої кишки у пацієнтів з індексом маси тіла від 50 до 60: рандомізоване клінічне дослідження. Хірургія JAMA. 2015; 150 (4): 352–61.
Marceau P, Biron S, Marceau S, et al. Довгострокові результати метаболізму через 5 - 20 років після біліопанкреатичної диверсії. Обес Сург. 2015; 25 (9): 1584–93.
Конференція NIH. Шлунково-кишкова хірургія при важкому ожирінні. Конференція з питань розвитку консенсусу. Ann Intern Med. 1991; 115 (12): 956–61.
Oria HE, Moorehead MK. Баріатричний аналіз та система результатів звітності (BAROS). Обес Сург. 1998; 8 (5): 487–99.
Moorehead MK, Ardelt-Gattinger E, Lechner H, et al. Перевірка Анкети Мурехеда-Ардельта щодо якості життя II. Обес Сург. 2003; 13 (5): 684–92.
Oria HE, Moorehead MK. Оновлена система баріатричного аналізу та звітності про результати (BAROS). Surg Obes Relat Dis. 2009; 5 (1): 60–6.
Wolf AM, Falcone AR, Kortner B, et al. BAROS: ефективна система оцінки результатів пацієнтів після баріатричної хірургії. Обес Сург. 2000; 10 (5): 445–50.
Прачанд В.Н., Дейві Р.Т., Альверді Дж. Дуоденальний перемикач забезпечує чудову втрату ваги при надмірно ожирінні (ІМТ> або = 50 кг/м2) порівняно із шлунковим шунтуванням. Енн Сург. 2006; 244 (4): 611–9.
Dorman RB, Rasmus NF, al-Haddad BJ, et al. Переваги та ускладнення дуоденального перемикача/біліопанкреатичної диверсії порівняно з шлунковим шунтуванням Roux-en-Y. Хірургія. 2012; 152 (4): 758–65. дискусія 65-7
Topart P, Becouarn G, Ritz P. Втрата ваги більш стійка після біліопанкреатичної диверсії з дуоденальним перемикачем, ніж шлунковий шунтування Roux-en-Y у хворих на суперобезу. Surg Obes Relat Dis. 2013; 9 (4): 526–30.
Штам GW, Torghabeh MH, Gagner M, et al. Вплив біліопанкреатичної диверсії з дуоденальним перемикачем (BPD/DS) протягом 9 років. Обес Сург. 2017; 27 (3): 787–94.
Прачанд В.Н., Уорд М, Альверді Дж. Дуоденальний перемикач забезпечує чудову роздільну здатність до супутніх метаболічних захворювань, незалежно від втрати ваги у людей із надмірною ожирінням (ІМТ> або = 50 кг/м2), порівняно із шлунковим шунтуванням. J Gastrointest Surg. 2010; 14 (2): 211–20.
Hedberg J, Sundstrom J, Sundbom M. Перемикання дванадцятипалої кишки проти шлункового шунтування Roux-en-Y при захворюванні на ожиріння: систематичний огляд та мета-аналіз результатів ваги, вирішення діабету та ранні ускладнення при порівнянні в одному центрі. Obes Rev. 2014; 15 (7): 555–63.
Batsis JA, Lopez-Jimenez F, Collazo-Clavell ML, et al. Якість життя після баріатричної хірургії: популяційне когортне дослідження. Am J Med. 2009; 122 (11): 1055 e1 – e10.
Farkas DT, Vemulapalli P, Haider A, et al. Лапароскопічне шлункове шунтування Roux-en-Y є безпечним та ефективним у пацієнтів з ІМТ> або = 60. Обес Сург. 2005; 15 (4): 486–93.
Marinari GM, Murelli F, Camerini G, et al. 15-річна оцінка біліопанкреатичної диверсії згідно із системою звітування про результати баріатричного аналізу (BAROS). Обес Сург. 2004; 14 (3): 325–8.
Al Harakeh AB, Larson CJ, Mathiason MA, et al. Результати BAROS отримані у 700 пацієнтів після лапароскопічного шунтування шлунка Roux-en-Y з підгруповим аналізом віку, статі та початкового індексу маси тіла. Surg Obes Relat Dis. 2011; 7 (1): 94–8.
Gould JC, Garren MJ, Boll V та ін. Лапароскопічне шлункове шунтування: ризики та переваги до двох років після операції у пацієнтів із надмірно ожирінням Хірургія. 2006; 140 (4): 524–9. дискусія 9-31
Guedea ME, Arribas del Amo D, Solanas JA та ін. Результати біліопанкреатичної диверсії через п’ять років. Обес Сург. 2004; 14 (6): 766–72.
Branson R, Potoczna N, Brunotte R, et al. Вплив віку, статі та індексу маси тіла на результати через чотири роки після перев'язки шлунка. Обес Сург. 2005; 15 (6): 834–42.
Steffen R, Potoczna N, Bieri N, et al. Успішне багаторазове лікування важкого ожиріння: 7-річне проспективне дослідження з 96% спостереженням. Обес Сург. 2009; 19 (1): 3–12.
Тодкар Й.С., Шах С.С., Шах П.С. та ін. Довгострокові наслідки лапароскопічної резекції шлунка у хворих із ожирінням хворих на цукровий діабет 2 типу. Surg Obes Relat Dis. 2010; 6 (2): 142–5.
Lemanu DP, Singh PP, Rahman H, et al. П’ятирічні результати після лапароскопічної гастректомії рукавів: проспективне дослідження. Surg Obes Relat Dis. 2015; 11 (3): 518–24.
Янік М.Р., Рогула Т., Білецька І та ін. Якість життя та баріатрична хірургія: поперечне дослідження та аналіз факторів, що впливають на результат. Обес Сург. 2016; 26 (12): 2849–55.
Mehaffey JH, LaPar DJ, Clement KC та ін. 10-річні результати після шлункового шунтування Roux-en-Y. Енн Сург. 2016; 264 (1): 121–6.
- Пацієнти з шлунковим шунтуванням успішно вживають дієту з високим вмістом білка - втрата ваги
- Шлунково-кишкова фістула після шлункового шунтування Roux-en-Y при хворобливому ожирінні - Архіви анотацій SAGES
- Шлунковий безоар після шлункового шунтування Roux-en-Y для патологічного ожиріння Звіт про випадок - ScienceDirect
- Вплив ожиріння на популяційну фармакокінетику флуконазолу у хворих на критично важке захворювання
- Зникнення асоційованої зі слизовою оболонкою шлунка лімфоїдної тканини у хворих на целіакію після глютену