63-річний чоловік із шлунковою непрохідністю
1 Відділ радіології Каліфорнійського університету, Медичний центр Ірвін, Орандж, Каліфорнія, 92868, США
2 Кафедра хірургії Каліфорнійського університету, Медичний центр Ірвін, Орандж, Каліфорнія, 92868, США
3 Каліфорнійський університет, Медична школа Ірвіна, Ірвін, Каліфорнія 92697, США
4 Хірургічне відділення, Медичний центр у справах ветеранів Лонг-Біч, Лонг-Біч, Каліфорнія, 90822, США
Анотація
Ми описуємо випадок 63-річного чоловіка із ускладненим синдромом Бувере як в його презентації, так і під час лікування. Синдром Бувере є рідкісною причиною непрохідності шлункового отвору внаслідок механічної непрохідності каменів у жовчному міхурі на пілородуоденальному сегменті. Оскільки синдром Бувере може бути діагностичною та терапевтичною проблемою для клініцистів, ми прагнемо визначити клінічні та рентгенологічні перлини, які можуть знизити поріг для діагностики синдрому Бувере.
1. Вступ
Французький лікар Леон Бувере вперше описав два випадки непрохідності шлункового відділу, викликаних жовчнокам’яною хворобою, в 1896 р. Обструкція шлункового відділення найчастіше пов’язана з хронічними виразками та подальшим стенозом пілорусу або злоякісними пухлинами в препілоричній антрумі [1]. Камені в жовчному міхурі, що спричиняють непрохідність тонкої кишки, є рідкісним явищем, і їх частіше відносять до жовчнокам’яної кишки, що стосується механічної перешкоди тонкої кишки жовчним каменем у ілеоцекальному з’єднанні та виникає через фістулізацію жовчного міхура в тонку кишку [2]. Обструкція жовчнокам’яної хвороби набагато ближче, на пілородуоденальному сегменті, є набагато рідшим варіантом і без того рідкісного явища. Опублікований пошук „синдрому Бувере” виявляє переважно повідомлення про випадки захворювання та дуже мало оглядових статей через рідкісне представлення та складний діагноз. Ми описуємо випадок ускладненого синдрому Бувере як під час його представлення, так і під час лікування. Ми також прагнемо визначити клінічні та рентгенологічні перлини, які можуть знизити поріг для діагностики синдрому Бувере.
2. Звіт про справу
63-річного чоловіка з багатьма медичними проблемами скерували до загальної хірургічної служби для проведення хірургічної оцінки щодо повноцінної обструкції шлункового відділення, виявленої на КТ. У пацієнта спостерігалася непереносимість прийому всередину, три дні погіршення нудоти та некривава/нездужаюча блювота, переповненість горла та відчуття «цеглинки» в шлунку. Він також скаржився на зниження ваги у десять фунтів за попередні три місяці. Він повідомив, що його остання дефекація відбулася за чотири дні до презентації, а плоский - за день до презентації.
Минулий анамнез пацієнта був значущим для гастроезофагеальної рефлюксної хвороби (ГЕРХ), інсулінозалежного цукрового діабету, гіперліпідемії, неішемічної кардіоміопатії (частка викидів 20%) та стану ІХС після STEMI та встановлення стента (за п’ять років до презентації) ). Також пацієнт нещодавно отримав два прийоми до медичної служби протягом попередніх трьох місяців через поступово погіршення атипового болю в грудях (останній раз за 1 місяць до пред’явлення). Через значний анамнез у пацієнта в анамнезі він був обстежений та виключений з приводу гострого коронарного синдрому під час прийому та виписаний з діагнозом ГЕРХ на високій дозі Н2-блокатора та інгібітора протонної помпи.
Його також скерували до гастроентерологічної служби для подальшого лікування ГЕРХ, і в цей час відчувалося, що він може отримати користь від операції з рефлюксу. Однак, враховуючи анамнез серця пацієнта, було вирішено продовжувати максимальну медикаментозну терапію та розглянути можливість рефлюксної операції, якщо його симптоми не покращились через три місяці. В анамнезі пацієнта також відзначався епізод жовчнокам’яної хвороби панкреатиту (за чотири роки до появи). Слід зазначити, що під час цього епізоду він пройшов ЕРХПГ із сфінктеротомією голкових ножів через неможливість канюлювати загальну жовчну протоку (КБР) сфінктеротомом. На той час холангіограма показувала розширені CBD та внутрішньопечінкові протоки з дефектом наповнення всередині CBD, а на аеростатах виявляли сміття, але відсутні остаточні камені.
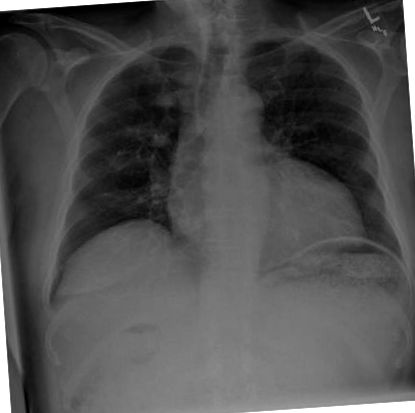
Фізичний огляд виявив сухість слизових оболонок, помірне здуття живота, наповненість епігастралу та гіпоактивні звуки кишечника. Незважаючи на дискомфорт у животі, відверта ніжність відсутня. Лабораторні показники пацієнта також були нічим не помітними: нормальний загальний аналіз крові, основна метаболічна панель, тести функції печінки (крім альбуміну 3,1), амілази та ліпази. Рентген грудної клітки (рис. 1) показав збільшення шлункового силуету, а рентген черевної порожнини (рис. 2) - розширений і частково наповнений рідиною шлунок. Потім було призначено КТ черевної порожнини та тазу з оральним та внутрішньовенним контрастуванням для подальшої оцінки розтягування шлунка у пацієнта. Дослідження виявило виражене розтягнення шлунка з великою кількістю внутрішньопросвітнього шлункового вмісту/безоару (рис. 3 та 4) та ознакою фекалій тонкої кишки в області пілорусу та першої частини проксимального відділу дванадцятипалої кишки з оточуючими запальними змінами та потовщенням стінки слизової. Через шлунок не було проходження перорального контрасту. Крім того, також було візуалізовано частково кальцинований камінь розміром 1,6 см в межах КБР (рис. 5) із пов'язаним розширенням КБР 1,6 см та мінімальним внутрішньопечінковим розширенням жовчної протоки.
В результаті цих висновків пацієнт був доставлений в операційну для проведення езофагогастродуоденоскопії (ЕГД) для аспірації шлункового вмісту та біоптатів будь-яких потенційно перешкоджаючих мас. Однак через значну кількість шлункової рідини та безоара візуалізація виявилася складною, що призвело до тривалої та нудної аспірації шлункового вмісту. Врешті-решт, після аспірації приблизно п’яти літрів рідини було візуалізовано точний пілорус та жорсткий, невідчутливий та нечутливий антрум шлунка. Значно звужений пілор не вдалося увійти, незважаючи на спроби дитячого ендоскопа та балонної дилатації. Таким чином, область була видалена після кількох біопсій пілорусу та антрального відділу через занепокоєння щодо карциноми як основної етіології перешкоди шлунковому отвору пацієнта, не маючи явних виявів виразок та посиленого пілорусу та антрального відділу. Для продовження шлункової декомпресії було встановлено назогастральний зонд.
Результати біопсії повернулися негативними щодо дисплазії, злоякісної пухлини або хелікобактер пілорі. Через невизначену етіологію стану пацієнта, а також передопераційну знахідку холедохолітіазу на КТ черевної порожнини, пацієнта після п’яти днів назогастральної декомпресії доставили в операційну для проведення діагностичної лапароскопії та можливої дослідницької лапаротомії. Діагностична лапароскопія не виявила жодних доказів метастазів, і процедура була перетворена на дослідну лапаротомію. Більш глибоке розсічення знову не виявило жодних ознак злоякісної пухлини, однак виявило помітно атрофічний жовчний міхур та свищ між тілом та першою частиною та дванадцятипалої кишкою. Після видалення свища зсередини дванадцятипалої кишки на місці холецистодуоденальної нориці фістули виразилися численні камені в жовчному міхурі. Після видалення каменів у жовчному міхурі було проведено холангіограму та дефект заповнення в дистальному відділі КБР. Балонний катетер Фогарті був використаний для експресії великого каменю загальної жовчної протоки, а повторна холангіограма більше не виявляла дефекту наповнення. Вставили Т-трубку, а потім провели ретрогастрально-ретроколічну гастроеюностомію, щоб обійти високоякісну обструкцію шлункового виходу пацієнта.
Післяопераційний госпітальний курс пацієнта ускладнювався епізодами лихоманки, гіпотонії та повільного повернення до роботи кишечника. Його виписали додому на післяопераційний тринадцятий день після успішного перенесення пероральної дієти. Під час наступних клінічних візитів пацієнт добре одужував після операції і відновив частину ваги.
3. Обговорення
Синдром Бувере - рідкісна причина жовчнокам’яної кишки з проксимальною шлунково-кишковою непрохідністю у порівнянні з відносно набагато більш поширеною дистальною непрохідністю тонкої кишки, виявленою при жовчнокам’яній кишці. Характеризується обструкцією на рівні шлунково-кишкової кишки, що призводить до обструктивних симптомів верхніх відділів шлунково-кишкового тракту через непрохідність шлункового виходу. Нещодавній огляд 128 пацієнтів із синдромом Бувере містить перелік загальних клінічних характеристик для полегшення діагностики [3]. Однак клінічний діагноз складно поставити через неспецифічний характер захворювання та рідкісні випадки захворювання. Таким чином, не існує діагностичних критеріїв або клінічних тріад для діагностики синдрому Бувере. Незважаючи на те, що наш пацієнт зустрічався з кількома перерахованими ознаками (нудота/блювота, дискомфорт у животі, нещодавня втрата ваги, анорексія, запор, ознаки зневоднення, розтягнення живота та гіпоактивні звуки кишечника), жоден з цих результатів не є патогномонічним для синдрому та необхідність врахування інших причин, включаючи більш поширені інфекційні та злоякісні етіології.
Окрім клінічних особливостей, огляд також містить висновки щодо декількох методів візуалізації, які знижують поріг для оперативного втручання. Результати КТ включають тріаду Ріглера щодо жовчнокам’яної кишки (пневмобілія, механічна непрохідність кишечника та позаматкова жовчнокам’яна хвороба), яка була приблизно у 77% пацієнтів із жовчнокам’яною кишкою [4]. Для порівняння, пневмобілія була присутня лише у 60%, ектопічні камені в жовчному міхурі - лише у 42%, а ознаки обструкції шлунка та дванадцятипалої кишки - лише у 33% пацієнтів із синдромом Бувере [3]. Таким чином, було докладено подальших зусиль для характеристики результатів КТ синдрому Бувере з метою досягнення більш високої точності діагностики [5]. Ці додаткові тонкі висновки включають півмісяці внутрішньосвітленого стисненого залежного повітря, слабку радіопрозорість поза кальцифічним ободом, фокальну дилатацію тонкої кишки та щільність м’яких тканин навколо кальцифікованого ектопічного каменю. Однак про збільшення чутливості при такому підході не повідомляється. Ретроспективно наш випадок не включав жодного з цих ознак.
Синдром Бувере може стати діагностичною та терапевтичною проблемою для клініцистів, і існує безліч ознак, які повинні знизити поріг для діагностичного розгляду. З нашого досвіду, ці особливості включають закупорку шлункового відділення при відсутності виразок, інфекції (хелікобактер пілорі), або злоякісне утворення та за наявності підозрілих даних КТ, які включають великий уражений камінь загальної жовчної протоки з декомпресованою жовчовивідною системою та ознакою фекалій тонкої кишки в ранніх проксимальних відділах тонкої кишки. Проте жоден з цих висновків не є патогномонічним для стану, і підхід до лікування повинен враховувати супутні захворювання пацієнта та пов'язані з ним складні особливості.
Конфлікт інтересів
Автори заявляють, що не існує конфлікту інтересів щодо публікації цієї статті.
Список літератури
- Д. Н. Шон, П. Нікоманеш, М. М. Сміт-Мік та Дж. С. Бендер, “Злоякісні захворювання є найпоширенішою причиною обструкції шлункового виходу в еру блокаторів Н2”. Американський журнал гастроентерології, вип. 90, ні. 10, с. 1769–1770, 1995. Перегляд за адресою: Google Scholar
- Р. М. Рейснер та Дж. Р. Коен, "Жовчнокам'яна ілеус: огляд 1001 зареєстрованих випадків", Американський хірург, вип. 60, ні. 6, с. 441–446, 1994. Перегляд за адресою: Google Scholar
- М. С. Каппелл та М. Девіс, “Характеристика синдрому Бувере: всебічний огляд 128 випадків”, Американський журнал гастроентерології, вип. 101, ні. 9, с. 2139–2146, 2006. Переглянути на: Сайт видавця | Google Scholar
- Ф. Лассандро, Н. Гальярді, М. Скудері, А. Пінто, Г. Гатта та Р. Маццео, “Аналіз жовчнокам’яної непрохідності рентгенологічних даних у 27 пацієнтів” Європейський радіологічний журнал, вип. 50, ні. 1, с. 23–29, 2004. Переглянути на: Сайт видавця | Google Scholar
- С. Ган, С. Рой-Чоудхурі, С. Агравал та ін., "Більше, ніж на очі: тонкі, але важливі результати КТ при синдромі Бувере" Американський журнал рентгенології, вип. 191, ні. 1, с. 182–185, 2008. Переглянути на: Сайт видавця | Google Scholar
- W. W. Mayo-Smith, J. Wittenberg, G. L. Bennett, D. A. Gervais, G. S. Gazelle і P. R. Mueller, «Знак фекалій тонкої кишки КТ: опис та клінічне значення», Клінічна рентгенологія, вип. 50, ні. 11, с. 765–767, 1995. Переглянути на: Сайт видавця | Google Scholar
- Х. Віттенбург, Дж. Месснер та К. Кака, “Ендоскопічне лікування дуоденальної непрохідності через жовчнокам’яну хворобу (“ синдром Бувере ”),” Гепатологічний анал, вип. 4, № 2, с. 132–134, 2005. Перегляд за адресою: Google Scholar
- А. Реман, З. Хасан, А. Саїд та ін., “Синдром Бувере”, Журнал Коледжу лікарів та хірургів Пакистану, вип. 18, № 7, с. 435–437, 2008. Перегляд: Google Scholar
- Н. C. Buchs, D. Azagury, M. Chilcott, T. Nguyen-Tang, J.-M. Думонсо та П. Морель, “Синдром Бувере: лікування та стратегія рідкісної причини обструкції шлункового виходу”, Травлення, вип. 75, ні. 1, с. 17–19, 2007. Переглянути на: Сайт видавця | Google Scholar
- Огляд дивертикулу шлунку
- Огляд дивертикулу шлунка Світовий журнал екстреної хірургії Повний текст
- Біохімічні зміни під час процесу старіння ожиріння в жіночому та чоловічому глутаматі натрію
- Асоціація між дотриманням середземноморської дієти та параметрами якості сперми у чоловіків
- Магазин меблів Ешлі Ashley Furniture HomeStore