Зниження швидкості росту плода та зв’язок з результатами новонародженості у новонароджених, що відповідають гестаційному віку: ретроспективне когортне дослідження
Анотація
Передумови
Обмеження росту плода, незважаючи на досягнення в догляді за новонародженими та впровадження антенатального ультразвукового сканування, все ще є основною причиною перинатальної захворюваності. Прийнято вважати, що новонароджені з вагою при народженні> 10-го процентиля підходять для гестаційного віку (AGA), хоча у багатьох існує підвищений ризик перинатальної захворюваності через невизначене м’яке обмеження потенціалу росту. Ми припустили, що у новонароджених AGA зменшені швидкості росту плода пов'язані з несприятливим результатом новонароджених.
Методи
Ретроспективне когортне дослідження одноплідної вагітності в Медичному центрі Університету Маастрихта (MUMC) у період з 2010 по 2016 рік. Жінкам було проведено два дослідження біометрії плоду (18–22 тижні та 30–34 тижні гестаційного віку) та народження новонародженого з вагою при народженні між 10–80-м процентилем.
Порівняно різницю в швидкості росту окружності живота (AC), біпаріетального діаметра (BPD), окружності голови (HC) та довжини стегнової кістки (FL) між неоптимальною AGA (sAGA) (центи ваги при народженні 10-50) та оптимальною AGA ( oAGA) (центилів ваги при народженні 50–80). Ми оцінили зв'язок між швидкістю та неонатальними результатами.
Результати
Ми включили 934 одноплідної вагітності. У субоптимальній групі AGA швидкість росту плода була нижчою (у мм/тиждень): AC 10,72 ± 1,00 проти 11,23 ± 1,00 (стор
Ключове повідомлення
Існує підгрупа у новонароджених відповідно до гестаційного віку, які мають підвищений ризик перинатальної захворюваності. Швидкість окружності живота може бути детектором для цієї групи з м’яким обмеженням росту.
Передумови
Обмеження росту плода (ФГР) - одна з найбільш часто зустрічаються проблем сучасного акушерства, що має великий вплив на перинатальну смертність та захворюваність [1]. FGR є суперечливою та складною суттю завдяки своїй багатофакторній етіології та незрозумілому зв'язку між його патофізіологією та сучасними визначеннями.
У літературі часто взаємозамінно використовуються терміни `` затримка внутрішньоутробного розвитку '', `` обмеження внутрішньоутробного розвитку '' (як з урахуванням абревіатури IUGR), так і обмеження росту плода (FGR), щоб вказати на аномально малий плід, який підозрюється антенатально, на основі ультразвукових параметрів росту плода, більшість загальноочікувана вага плода (EFW) та окружність живота (AC) [2]. Ми вважаємо за краще використовувати сучасний термін FGR, який є більш конкретним, тобто, що стосується справжньої проблеми, плоду, а не інших внутрішньоутробних тканин, і, крім того, не маючи негативного відтінку слова "відставання". Традиційно EFW і AC будуються на основі кривих чисельності населення, щодо яких немає єдиної думки та є предметом постійних дискусій, а IUGR найчастіше визначається як EFW значень AC нижче 3, 5 або 10 центиля [3]. Малий для гестаційного віку (СГА) - це термін, який використовується після пологів для опису новонародженого з аномально низькою вагою при народженні протягом конкретного гестаційного періоду, використовуючи змінні точки граничного значення в літературі: 3-й, 5-й або 10-й центиль. Термін SGA також неадекватно використовувався в передній частині для визначення плоду з легкою та середньою "малістю" (EFW або AC між 3-10-м центилем).
Ці визначення базуються на граничних точках та статистичних припущеннях, отриманих на основі епідеміологічних даних, а не на основі фізіопатологічних механізмів. Можливо, механізм, що обмежує ріст плода, може мати різну ступінь тяжкості, що призводить у легких випадках до зниження швидкості росту, але недостатньо для того, щоб вага при народженні опускалася нижче 10-го центиля. Отже, цих новонароджених із обмеженим потенціалом зростання згідно з багатьма часто використовуваними картами популяцій помилково позначають як відповідні гестаційному віку (AGA).
Методи
Дизайн дослідження та учасники
Ультразвукове обстеження росту
Крім того, ми порівняли результати новонародженості у двох груп новонароджених, виходячи з того, що плід з обхватом живота вище середнього на 20 тижні гестації «очікується» мати масу вище середньої ваги при народженні, і навпаки. Отже, першу групу складали новонароджені, у яких вага тіла при народженні була нижчою за середню, незважаючи на перевищення середнього значення АК на 20 тижні (маса тіла при народженні 12 ммоль/л. [19]). Складений несприятливий результат новонароджених складався з 4 ускладнень: асфіксії, сепсису, дихального дистрессу синдром [20] та транзиторна тахіпное новонародженого [21]. Ці ускладнення були зафіксовані в медичних картотеках і були визначені відповідно до суджень лікувального персоналу. Асфіксію визначали як внутрішньопологову гіпоксію-ішемію з поліорганною недостатністю, включаючи енцефалопатію [22]. Перебування новонароджених у лікарні поділялося на загальне перебування в лікарні та прийом у відділення інтенсивної терапії новонароджених.
Статистичний аналіз
Загальні характеристики були представлені як середнє та стандартне відхилення (SD) для загальної когорти та стратифікованих за процентилями ваги при народженні (50–80 як оптимальна група, що відповідає гестаційному віку (oAGA), а процентилі ваги при народженні 10–50 як субоптимальна група відповідно до гестаційного віку (sAGA).
Відмінності між групами розраховували за допомогою незалежного Т-критерію для неперервних змінних та тесту Хі-квадрат для категоріальних змінних. Дисперсійний аналіз (ANOVA) використовували для порівняння швидкостей росту між різними групами процентилів ваги при народженні. Post-hoc тестування відмінностей було виправлено для багаторазового тестування за допомогою методу Бонферроні. Ми повідомили про швидкості росту, використовуючи середнє значення, SD та діапазон. Ми використовували логістичний регресійний аналіз, щоб оцінити зв'язок між швидкістю окружності живота та дихотомічними результатами новонароджених, скоригованими на потенційні незрозумілі фактори. Ми розглядали вік матері, ІМТ та паритет як потенційно незрозумілі змінні. Всі аналізи проводились за допомогою SPSS Statistics 23 (IBM Corp, Armonk, NY). P-значення 0,05 або менше вважали статистичною значимістю.
Результати
Учасники
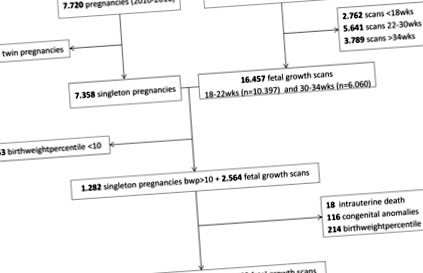
У період з квітня 2010 р. По липень 2016 р. Ми ідентифікували 7 720 вагітних жінок із 28 649 скануваннями біометрії плоду. Ми виключили сканування 34 тижнів гестаційного віку (n = 3,789). Після виключення вагітності двійнятами (n = 362), у нас в базі даних відділення праці було 7.348 одноплодних вагітностей та 16.457 біометрії плоду у віці від 18 до 22 і 30–34 тижнів гестаційного віку в антенатальній базі даних УЗД.
Після перехресного зіставлення двох баз даних жінки, у яких скани зростання зростали за межі запланованих періодів, або ті, що доставили за межі лікарні MUMC, були виключені. Також ми виключили новонароджених із процентилем ваги при народженні 80 (n = 213), а також із внутрішньоматковою загибеллю плода (n = 18) та вроджені аномалії (протягом 4 випадків смерті новонароджених) (n = 116).
Остаточна когорта дослідження складалася з 934 одноплідної вагітності (сантиметри ваги при народженні 10–80) та 1.868 біометрії ультразвукової діагностики плоду (рис. 1). Новонароджених було розділено на категорії: процентилі ваги при народженні 10–50, які вважаються субоптимальними для гестаційного віку (sAGA) (n = 569) та процентиль ваги при народженні 50–80, вважається оптимальним для гестаційного віку (oAGA) (n = 365).
Блок-схема узгоджених вагітностей та сканувань плоду у відповідній для гестаційного віку групі (AGA)
Базові характеристики досліджуваної популяції наведені в таблиці 1. Жінки мали середній вік 31,6 ± 5,1 року та середній індекс маси тіла 25,0 ± 5,7 кг/м2, 44,4% - первістки та 11,8% - курці. Статистично значущих відмінностей між оптимальною та субоптимальною групами АГА у вихідних характеристиках не було, а в гестаційному віці при народженні 271,0 ± 13,7 (212–295) днів проти 271,8 ± 12,2 (215–295) днів (стор = 0,35), за винятком нижчого відсотка індукції овуляції (2,5% проти 0,7%) (стор = 0,025). Була очевидна різниця у вазі при народженні (г) між групами: 3425,4 ± 421,6 (1440–4125) в оптимальній АГА проти 3041,5 ± 402,3 (1353–3818) в неоптимальній групі АГА (стор Таблиця 1 Загальна характеристика пацієнта загальної когорти дослідження з деталями доставки та стратифікована за категорією процентилів ваги при народженні у референтній групі oAGA та групі sAGA
Швидкості росту плода
Порівняно з новонародженими oAGA (BW p50–80), група sAGA (BW p10–50) мала знижені швидкості росту за всіма досліджуваними параметрами (у мм/тиждень) (табл. 2): окружність живота (10,72 ± 1,00 проти 11,23 ± 1,00, стор 2 = 0,067).
Ділянка швидкості окружності живота (мм/тиждень) в оптимальній для гестаційного віку групі (oAGA) (процентиль ваги при народженні 50–80) та процентилі ваги при народженні 10–16, 16–20 та 20–50. Легенда: P-значення: * = P ≤ 0,05, ** = P ≤ 0,01, *** = P ≤ 0,001
Результати новонародженості
Не було жодної різниці між sAGA та oAGA у частоті індукції пологів та способі пологів, а також у результатах новонароджених: складний несприятливий результат, NICU та перебування в лікарні, метаболічний ацидоз та APGAR5 хв. Таблиця 3 Результати новонародженості в оптимальній відповідній для -гестаційний вік (oAGA) та субоптимальна група відповідно до гестаційного віку (sAGA)
Виявлено зворотну залежність між швидкістю окружності живота та складеним несприятливим результатом новонародженого (коефіцієнт коефіцієнта коефіцієнта коефіцієнта використання (OR) = 0,667 (95% ДІ 0,507–0,879), стор = 0,004), а також між швидкістю окружності живота та новонародженим із перебуванням NICU, (АБО = 0,733 (95% ДІ 0,570–0,942, стор = 0,015). Не було значущої залежності між швидкістю окружності живота та перебуванням у лікарні новонароджених (OR = 0,915 (95% ДІ 0,805–1,039)., стор = 0,171), метаболічний ацидоз, (АБО = 1,144 (95% ДІ 0,850–1,541, стор = 0,374) та APGAR через 5 хв Рис.3
Обговорення
Основні висновки
У цьому ретроспективному дослідженні неаномальних одноплодних вагітностей ми досліджували результати новонародженості у великої когорти новонароджених, які вважаються "відповідними гестаційному віку" (AGA) (центи ваги при народженні від 10 до 80) щодо їх дородових швидкості росту. Ми мали на меті виявити підгрупу в новонароджених AGA зі зниженою швидкістю росту, але які не були класифіковані як малі чи обмежені в зростанні, оскільки їх вага при народженні перевищувала 10 центилів згідно з голландською системою перинатального реєстру. У цьому дослідженні ці новонароджені AGA із субоптимальною вагою при народженні (довільно визначеною як маса тіла при народженні p10-50) мали зменшені швидкості всіх параметрів росту плоду порівняно з оптимальною референтною групою AGA (вага при народженні p50-80). Незважаючи на те, що ми не змогли виявити суттєвих відмінностей у результатах новонародженості на основі категорій ваги при народженні, у новонароджених із складовим несприятливим результатом новонародженості та перебування в NICU були значно нижчі швидкості росту в окружності живота, окружності голови та біпаріетальному діаметрі порівняно зі здоровими новонародженими. Ці дані свідчать про те, що ненормальні швидкості росту плода пов'язані з несприятливими наслідками новонародженості передбачуваних новонароджених, що підходять для гестаційного віку, через неоптимальний ріст плода.
Сильні сторони та обмеження
Інтерпретація
Недіагностоване обмеження росту плода визнано основним фактором, що сприяє мертвонародженню та перинатальній захворюваності [24, 25]. Традиційно використання 10-го процентилю ваги при народженні для визначення СГА (як проксі для новонароджених із обмеженням росту) не сприяло зменшенню перинатальної захворюваності протягом останніх десятиліть, незважаючи на значне покращення неонатальної та акушерської допомоги [7]. Це, безсумнівно, пов’язано з нерозпізнаванням плоду АГА, який «перебуває у групі ризику» несприятливого результату через неоптимальний ріст за сучасними стандартами [6]. Ми виключили з аналізу новонароджених SGA (вага при народженні 10 центиля), оскільки цій групі вже приділяється достатньо уваги, хоча спокусливо припустити, що швидкість росту плода ще більше зменшується при важкій ФГР порівняно з маленькими новонародженими. Намагаючись включити лише плід із нормальною швидкістю росту, ми встановили верхнє граничне значення для новонароджених AGA у 80-му центилі. Хоча для новонароджених LGA традиційно визначають BW> 90-й сантиль, новонароджені з BW між 80-90-м centile можуть потенційно включати плід з патологічно прискореним ростом через, наприклад гестаційний діабет.
Це дослідження підкреслює важливість проведення біометричного сканування третього триместру у невибраної популяції для визначення цільового росту плода. У Нідерландах сканування біометрії третього триместру призначено лише для жінок, які мають високий ризик обмеження росту плода, відповідно до національних рекомендацій та домовленостей між гінекологами та акушерками первинної ланки. Існує безліч доказів того, що рівень виявлення малого для гестаційного віку покращується при додатковому скануванні в третьому триместрі [35] і потроює виявлення захворюваності новонароджених у новонароджених із малого гестаційного віку [15]. Додаткове сканування новонароджених, що відповідають гестаційному віку, дає більше уявлень про врешті сповільнену траєкторію росту плода, що може бути використано як показник добробуту плода [36]. Однак незрозуміло, коли слід призначити сканування біометрії третього триместру, щоб поліпшити прогнозовану здатність щодо несприятливих наслідків [28]. Запропоновано додавання допплерівських вимірювань гемодинамічної компенсації плода та біохімічних показників функції плаценти до біометричного сканування третього триместру для поліпшення результатів цих тестів на плід із загрозою внутрішньопологового компромісу та асфіксії [37,38,39,40].
Висновок
На закінчення слід сказати, що новонароджені з «відповідною» вагою при народженні для гестаційного віку є різнорідною популяцією, яка включає невелику групу «ризику» плодів, які не змогли досягти свого потенціалу зростання. Як дратувати ці, здавалося б, нормально виросли, але `` відносно малі для гестаційного віку '' плоди є основною проблемою. Вимірювання швидкості росту окружності живота у третьому триместрі у поєднанні з фетальними доплерами та біомаркерами функції плаценти може покращити ідентифікацію плода, що перебуває під загрозою, та є потенційними кандидатами на включення до багатоваріантних моделей, що передбачають обмеження росту плода.
- Зниження швидкості росту плода та підвищений ризик смерті від когортного дослідження ішемічної хвороби серця
- Макдональд; S, Ванільне зниження жиру Морозиво Конус Харчові факти та калорії
- Рецепти для Тома Менуке, що не приймає жодної ніцуке гірської тріски та пагона бамбука у зменшеному бульйоні
- Хворобливість після вправ може бути; добре,; але все ж знижений - CNN
- Пістолет графства Семінол; Асоціація стрільби з лука