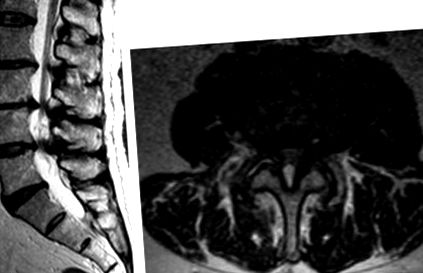
Виступ диска
Випинання диска виникає, коли желатиновий матеріал диска фокально виступає у сльози або тріщини в межах цілої кільцевої оболонки, викликаючи фокальне виведення все ще цілих кільцевих волокон.
Пов’язані терміни:
- Міжхребцевий диск
- Поперековий відділ
- Форамен
- Остеофіт
- Спондильоз
- Мієлопатія
- Корінцевий біль
- Нервовий корінь
- Радикулопатія
Завантажити у форматі PDF
Про цю сторінку
L5 – S1 задня ліва парацентральна протрузія міжхребцевого диска
ЛІКУВАННЯ І РЕЗУЛЬТАТИ
Стан пацієнта було чітко пояснене пацієнту, використовуючи підхід, викладений у Введенні, в розділі «Лікування», щоб переконатися, що зрозуміла можлива причина симптомів. Він з великим полегшенням виявив, що у нього справжній патологічний стан, що спричиняє біль у попереку та лівий радикуліт, намагаючись приблизно 4 роки та 8 місяців отримати діагноз. Він вирішив застосувати консервативний підхід до своєї проблеми, схуднувши, потренувавшись (тобто ходячи на тривалі прогулянки) і скоротивши протизапальні ліки. Він сказав, що не хоче розглядати хірургічний підхід і повідомляє мене, якщо запропонований консервативний підхід йому не допоможе. Йому дали вправи для зміцнення м’язів живота, сідниць і попереку (див. Рис. 1.3 та 1.4), а також вправу для мобілізації нижніх корінців поперекового нерва (див. Рис. 1.5), і він вирішив знайти легкий настрій заняття, в якому він був фактично самозайнятим, щоб міг пристосувати біль у попереку та лівій нозі.
На сьогоднішній день, приблизно через 9 років після травми, йому вдалося уникнути операції з приводу випадіння міжхребцевого диска, схуднувши, ходячи на довгі прогулянки та виконуючи вправи для зміцнення згаданих вище м’язів. Основною причиною його співпраці було те, що був поставлений остаточний діагноз і чітко йому пояснили його стан.
Розташування випинання диска та сторона симптомів радикулопатії залежить від розташування випинання та його близькості до сусіднього нервового корінця, як пропонується у короткому викладі у Вставці 3.1. Слід зазначити, що ішіас може бути викликаний контралатеральним випинанням поперекового міжхребцевого диска, ймовірно, через тракцію, а не безпосередню компресію (Sucu and Gelal 2006).
Коли симптоми сідниць і ніг виникають з лівого та правого боків в різній мірі, запідозріть випинання центрального міжхребцевого диска. Якщо симптоми переважно лівосторонні, виступ диска, швидше за все, буде центральним для лівого боку, як у цьому випадку.
Травми шийки матки, поперекового відділу та грудного відділу хребта, а також травми стопи після аварії на мотоциклі
ЯКІ ПОТРІБНІ ЗАПИТИ?
З огляду на перелом тіла хребця L4, виявлений через 3 роки після пошкодження хребта, було визнано необхідним дослідити шийний та грудний відділи хребта за допомогою простих рентгенологічних знімків з огляду на триваючі болі в шиї та грудному відділі хребта. У звіті про рентгенологію шийного відділу хребта зазначається: «Немає значної кісткової деформації. Міжхребцеві дискові простори та міжхребцеві отвори цілі. Функціональні подання є нормальними '. Однак при огляді плівок візуалізація показала втрату нормального лордозу шийного відділу хребта (рис. 66.2) з деяким витонченням висоти простору міжхребцевих дисків С5–6. Крім того, вид згинання шийного відділу хребта (рис. 66.3) показав кут на рівні С5–6. Рентгенограма грудного відділу хребта з однотонною плівкою не сприяла.
З огляду на прості рентгенологічні дані було проведено МРТ його шийного, грудного та поперекового відділів хребтів, щоб повністю оцінити хребет цього молодого чоловіка з огляду на його хронічний синдром болю в шийному та поперековому відділах хребта та його періодичну біль у грудному відділі хребта. Звіти про МРТ шийного, поперекового та грудного відділів хребта зведені нижче.
1 Шийний відділ хребта
«У C5/6 є задній виступ диска» (рис. 66.4), який, по суті, залишається парацентральним, але це, мабуть, не порушує нервові корінці ».
Отже, це випинання заднього диска не викликало б радикулярних симптомів. Однак це може спричинити біль у шиї із наслідком спазму м’язів та потиличних головних болів через тиск диска на такі структури:
Біль, чутлива до передньої поверхні дуральної трубки.
Повторні мозкові нерви між випинанням і дуральною трубкою.
Кровоносні судини між випинанням і дуральною трубкою.
Існує ступінь висихання всіх дисків шийного відділу хребта, що наводить на думку про пошкодження цих дисків (рис. 66.4).
2 Поперековий відділ хребта
„Існує заглиблення верхньої торцевої пластини L4, що призводить до втрати вертикальної висоти передньої та середньої частин L4 понад 20%. Дещо знижена гідратація міжхребцевого диска L3–4. (Рис. 66.5).
Оскільки в тілі L4 немає набряків, це старий перелом торцевої пластини, який, швидше за все, відповідає часовим рамкам з моменту його аварії 4 роки тому.
3 Грудний відділ хребта
‘Незначна опуклість заднього диска є при Т2–3 та при Т3–4’ (рис. 66.6). Задня опуклість Т3–4 тисне на болючу передню поверхню дуральної трубки, спостерігається помірне висихання грудних дисків Т2–3, Т3–4, Т6–7 і Т7–8. Крім того, є вузол Шморля у верхній торцевій пластині тіла хребця Т6, де матеріал диска грижа через перелом кінцевої пластини.
Радикулопатія
Історичні аспекти
Зв'язок болю в кінцівках з випинанням диска та спондильозом не була чіткою до середини ХХ століття. Біль у руці пояснювався такими станами, як неврит, фіброзит та синдром скаленуса. Біль у ногах пояснювався такими розладами, як синдром грушоподібної кістки, крижові клубові нерви та сіднична нейропатія. Патологічні звіти на початку 1900-х рр. Описували грижі шийного диска як "хондроми", часто пов'язані із здавленням спинного мозку. У 1934 році Мікстер і Барр повідомили про грижу диска як причину ішіасу в поперековій ділянці, але лише в 1943 році Семмес і Мерфі повідомили про грижу шийки матки як причину радикулопатії за відсутності мієлопатії. Однак навіть у 1950-х рр. Для пацієнтів було звичайним перетинати scalenus anticus для лікування симптомів, які тепер будуть визнані класичною цервікальною радикулопатією.
Радикулопатія
Історичні аспекти
Зв'язок болю в кінцівках з випинанням диска та спондильозом не була чіткою до середини 20 століття. Біль у руці пояснювався такими станами, як неврит, фіброзит та синдром скаленуса. Біль у ногах пояснювався такими розладами, як синдром грушоподібної кістки, крижові клубові нерви та сіднична нейропатія. Патологічні звіти на початку 1900-х рр. Описували грижі шийного диска як "хондроми", часто пов'язані із здавленням спинного мозку. У 1934 році Мікстер і Барр повідомили про грижу диска як причину ішіасу в поперековій ділянці, але лише в 1943 році Семмес і Мерфі повідомили про грижу шийки матки як причину радикулопатії за відсутності мієлопатії. Однак навіть у 1950-х рр. Було звичним для пацієнтів проходити ділянку скаленуса для лікування симптомів, які тепер будуть визнані класичною цервікальною радикулопатією.
Порушення нервових коренів та арахноїдит
Шийний спондильоз
Неврологічні аспекти системних захворювань Частина I
Жоао Леві Мелансія,. Джоао Лобо Антунес, у Довіднику з клінічної неврології, 2014
Магнітно-резонансна томографія
МРТ допомагає продемонструвати не тільки компрометацію м’яких тканин каналу (наприклад, випинання диска, гіпертрофію зв’язкового апарату, кісти юксафацета), а й внутрішню патологію канатика (а саме набряки, демієлінізацію, атрофію, сирингомієлію). Він протипоказаний пацієнтам із кардіостимуляторами (хоча нові версії кардіостимуляторів можуть бути сумісними з МРТ) або деякими металевими імплантатами.
Сагітального та осьового досліджень T1 та T2 зазвичай достатньо для оцінки стенозу хребетного каналу (рис. 35.3), хоча у деяких випадках контраст гадолінію може бути корисним доповненням, особливо у післяопераційних випадках. Крім того, Т2-зважені послідовності, пригнічені жиром, можуть бути використані для отримання мієлографічного зображення.
Рис. 35.3. Сагітальні та осьові зображення Т2 пацієнта зі стенозом поперекового відділу хребта, що демонструє випадання ліквору внаслідок компресії як передньої, так і задньої. На осьовому зображенні (праворуч) можна відзначити гіпертрофію фасетки, що призводить до форамінального стенозу.
Стеноз на МРТ, як правило, виявляється з випаданням СМЖ навколо спинного мозку або канального мішка, хоча візуалізація МРТ, як правило, переоцінює компрометацію каналу. Парасагітальна візуалізація дозволяє візуалізувати як нервові корінці, так і навколишній жир. Втрата жирового сигналу у отворі являє собою ураження кореня на цьому рівні.
Т5–6 і Т11–12 задні випинання міжхребцевого диска
ЯКІ ПОТРІБНІ ЗАПИТИ?
Було подано запит на дослідження МРТ. На сагітальному Т2-зваженому зображенні було продемонстровано протрузію заднього диска середньої лінії на рівні Т5–6 (рис. 100.2), що усуває больову чутливість передньої частини дуральної трубки. Також є невелика опуклість заднього диска на рівні T11–12 з більшим опуклістю спереду. Рання сушка присутня на рівнях T4-5, T5-6 і T11-12.
На осьовому зображенні через рівень міжхребцевого диска Т5–6 (рис. 100.3) видно центральний та злегка правосторонній задній виступ диска, що попадає на дюральну трубку спереду.
Невеликий правий виступ парацентрального диска на рівні T11–12 показано на малюнку 100.4 .
L5 – S1 - випинання заднього центрального міжхребцевого диска, не прилягаючи до сусідніх нервових корінців
ЯКІ ПОТРІБНІ ЗАПИТИ?
Запрошено МРТ поперекового відділу хребта, а в рентгенологічному звіті зазначено: „Випинання центрального диска L5 – S1 із зниженою інтенсивністю сигналу та незначним звуженням цього диска (рис. 1.2A та B). Можливий легкий депресійний перелом заднього аспекту тіла S1 з матеріалом диска, що виступає в цей дефект як вузол Шморля. Відзначаються вузли Шморля, що включають деякі з кінцевих пластин L1 - L4. Зверніть увагу, що випинання заднього диска не стикається з нервовими корінцями (рис. 1.2B), але торкається болючою передньою поверхнею дуральної трубки. Цей принцип проілюстровано у розділі гістопатології (рис. 1.2C), коли випинання заднього диска в позакласному зразку торкається болючою передньої поверхні дуральної трубки, але не стикається з нервовими корінцями; отже, немає радикуліту, а лише центральний біль у попереку.
ДОСЛІДЖЕННЯ ЦЕНТРАЛЬНОЇ І ПЕРИФЕРИЧНОЇ НЕРВОВИХ СИСТЕМ
Кеннет В. Ліндсей, доктор філософії,. Geraint Fuller MD FRCP, in Neurology and Neurosurggery Illustrated (Fifth Edition), 2010
НОРМАЛЬНЕ СКАНУВАННЯ
КТ хребта
Якщо МРТ недоступна, КТ хребта може продемонструвати кістковий канал, міжхребцевий отвір та випинання диска. Після прищеплення певного інтратекального контрасту, КТ чітко демонструє ураження, що здавлюють спинний мозок або шийно-медулярний перехід.
Корональна та сагітальна реконструкція
КТ-візуалізація в корональній площині важка, а в сагітальній - практично неможлива. Двовимірна реконструкція вибраної площини може надати більше інформації, але вимагає зрізів КТ вузької ширини, наприклад 1–2 мм.
Корональне КТ
За відсутності найновіших сканерів та хорошої реконструкції, повне розгинання шиї в поєднанні з максимальним кутом повороту КТ дозволяє здійснювати пряме корональне сканування.
КТ-ангіографія
Спіральне сканування під час інфузії внутрішньовенного контрасту забезпечує неінвазивний метод демонстрації внутрішньочерепних судин у 2-х і 3-D форматі. Можливість обертати зображення на 360 ° чіткіше демонструє судини та будь-які відхилення. Багато звітів стверджують, що 3-D КТ-ангіографія настільки ж точна, як і звичайна ангіографія при виявленні малих аневризм.
КТ перфузійна візуалізація
Після вливання контрасту можна побудувати карти перфузії мозку. Ішемічні регіони отримують менший контраст і виглядають як області з низькою щільністю. Ця методика може бути корисною для прогнозування результату гострого інсульту.
Ксенонова комп’ютерна томографія (XE-CT)
Вдиханий стабільний ксенон, змішаний з O2, перетинає інтактний гематоенцефалічний бар’єр. КТ-сканування виявляє зміни щільності тканин у міру накопичення ксенону, створюючи кількісні карти регіонального кровотоку. Ця методика визначає ступінь та ступінь ішемії головного мозку.
Інтерпретація КТ черепа
Перед приміткою щодо покращення контрасту:
Після посилення контрасту:
Посудини в колі Вілліса з’являються на базальних зрізах. Подивіться на ступінь і характер поглинання контрасту в будь-якій ненормальній області. Деякі ураження можуть з’являтися лише після посилення контрасту.
Радікулопатії та плексопатії
Діагностичні процедури
Магнітно-резонансна томографія
Магнітно-резонансна томографія (МРТ) є процедурою вибору для оцінки та характеристики уражень, що вражають корінці спинномозкових нервів. З випинаннями дисків МРТ дозволяє візуалізувати відшарування нервового корінця пульпозним грижевим ядром. У дітей візуалізація МРТ корисна для виявлення та характеристики внутрішньо- та екстрамедулярних уражень, що спричиняють здавлення нервового корінця та радикуліт.
Електроміографія
Дослідження нервової провідності, як правило, нормальні при радикулопатіях. Інтраспінальні ураження, такі як ті, що спостерігаються при грижі пульпозного ядра, виникають до роздвоєння спинномозкового нерва, вражаючи як його передню, так і задню первинні рами. При здавленні одного нервового корінця дослідження провідності рухового нерва, як правило, є нормальними, оскільки зазвичай лише частина нервових волокон в корені зазнає втрати аксона та через перекриваються сегментарну іннервацію багатьох м’язів. На цьому ж рівні потенціал дії сенсорного нерва (SNAP) також є нормальним, оскільки ганглій спинного кореня знаходиться дистальніше місця пошкодження, що знаходиться в міжхребцевому отворі (рис. 12.2 та 12.3). Це справедливо для всіх шийних та попереково-крижових рівнів коренів, за винятком L5, де до 30% гангліїв дорсального кореня є внутрішньоспінними і, отже, вразливими до стиснення внаслідок екструзії диска, що призводить до аномальної поверхневої амплітуди перонеального SNAP. 1 Електроміографія (ЕМГ) при радикулопатіях є більш чутливою до змін, що зачіпають один нервовий корінь, проявляючи ознаки денервації (спонтанні розряди, такі як потенціал фібриляції), у параспінальних м’язах, а також інших м’язах міотома, що відповідають рівню хребта.
Малюнок 12.2. Радикулопатія із щадінням ганглія спинного кореня. Грижі безхребцевих дисків є частою причиною цервікальної та попереково-крижової радикулопатії. Грижа диска найчастіше буває бічною та задньою, при цьому спинний корінний ганглій розташований дистально від грижі. Цей анатомічний взаємозв'язок призводить до пошкодження коренів, але щадіння ганглія спинного кореня та периферичних сенсорних нервів.
Малюнок 12.3. Сенсорні та рухові потенціали при ураженнях аксонів дистально та проксимальніше ганглія дорсального кореня. (A) Звичайний. (B) Ураження проксимальніше ганглія спинного кореня. (C) Ураження дистальніше ганглія спинного кореня.
На відміну від цього, коли ураження дистальне від міжхребцевого отвору, задній відділ рамуса пошкоджений, а ЕМГ параспінальних м’язів нормальна, тоді як ЕМГ м’язів кінцівок демонструє характерні зміни денервації. Одним із важливих застережень щодо оцінки ЕМГ радикулопатій у дітей є те, що коли вони стурбовані або засмучені, може бути важко отримати достатньо розслаблення параспінальних м’язів, щоб адекватно оцінити відхилення від норми.
Діти з травмою периферичного нерва можуть мати пошкодження нервового корінця та сплетіння. Отже, у педіатричній віковій групі результати ЕМГ, сумісні з ураженням первинного сплетення (тобто відсутніми SNAP), не виключають додаткових пошкоджень на рівні нервового корінця (рис. 12.4). 2 Комбінований процес слід завжди розглядати у пацієнтів з можливими ураженнями проксимальних нервів.
- Електроакупунктура - огляд тем ScienceDirect
- Glycyrrhiza glabra - огляд тем ScienceDirect
- Діуретична терапія - огляд тем ScienceDirect
- Клізма - огляд тем ScienceDirect
- Carbomer - огляд тем ScienceDirect