Поняття медичних працівників про страхове покриття послуг з втрати ваги
Школа громадського здоров’я Джона Хопкінса Блумберг, Балтимор, США
Школа медицини університету Джона Хопкінса, Балтимор, США
Школа громадського здоров’я Джона Хопкінса Блумберг, Балтимор, США
Школа медицини університету Джона Гопкінса, Балтимор, США
Центр профілактики, епідеміології та клінічних досліджень Уелча, Університет Джона Хопкінса, Балтимор, США
Адреса для листування: К. Гудзуне, доктор медичних наук, Медична школа університету Джона Гопкінса, 2024 E Monument Street, кімната 2-621, Балтімор, MD 21287, США. Електронна пошта: [email protected] Шукати інші статті цього автора
Школа громадського здоров’я Джона Хопкінса Блумберг, Балтимор, США
Школа медицини університету Джона Хопкінса, Балтимор, США
Школа громадського здоров’я Джона Хопкінса Блумберга, Балтимор, США
Школа медицини університету Джона Гопкінса, Балтимор, США
Центр профілактики, епідеміології та клінічних досліджень Уелча, Університет Джона Хопкінса, Балтимор, США
Адреса для листування: К. Гудзуне, доктор медичних наук, Медична школа університету Джона Гопкінса, 2024 E Monument Street, кімната 2-621, Балтімор, MD 21287, США. Електронна пошта: [email protected] Шукати інші статті цього автора
Резюме
Об’єктивна
Вивчити сприйняття медичними працівниками основних викликів та рішень у сфері лікування ожиріння та чи відрізняються ці уявлення залежно від рівня доходу панелі пацієнтів.
Методи
Було проаналізовано національне поперечне опитування ЛП у галузі харчування, догляду, поведінки чи психічного здоров’я, фізичних вправ та фармації. Залежними змінними було визначення страхового покриття для своїх послуг як головне (1) виклик або (2) рішення для лікування ожиріння. Незалежною змінною було самозвітне розподіл доходів пацієнтів пацієнтів ЛП, яке було розділено як `` нижчий дохід '', якщо `` переважно низький дохід '', або `` більш високий дохід '', якщо `` здебільшого не низький дохід/рівномірно розподілений між низьким та не низький рівень доходу '. Була використана багатовимірна логістична регресія з вагами обстеження.
Результати
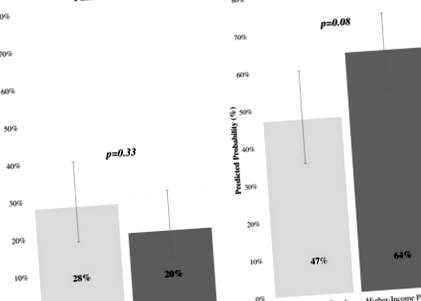
Серед 450 HP середній вік становив 44,9 року; 86% - жінки; 44% мали панелі з низьким рівнем доходу. Загалом, 25% HP схвалили страхове покриття як поточну проблему, а 58% розглядали поліпшення покриття як рішення. Лікарі з низькими та вищими доходами пацієнтами також мали шанс визначити охоплення проблемою (28% проти 20%, стор = 0,33) та переваги розширення як рішення (47% проти 64%, стор = 0,08).
Висновки
Більшість лікарів вважають страхове покриття своїх послуг з метою зменшення ваги пацієнта. Хоча Закон про доступну медичну допомогу розширює сферу консультування з питань ожиріння на багатьох пацієнтів із низьким рівнем доходу, законодавство, що збільшує доступ до пільг для всіх пацієнтів, незалежно від виду страхування, може бути корисним.
Вступ
Американська робоча група з профілактичних служб запропонувала лікарям співпрацювати з медичними працівниками, які не є лікарями, для проведення інтенсивних заходів із ожирінням, починаючи від консультування і закінчуючи хірургічним втручанням 1. Крім того, Американська кардіологічна асоціація, Американський коледж кардіологів та Рекомендації Товариства ожиріння рекомендували клініцистам направляти пацієнтів із ожирінням на інтенсивні втручання з урахуванням дієтичних, фізичних навантажень та змін поведінки, що проводяться навченими інтервентами 2; крім того, Міжнародна федерація хірургії ожиріння та метаболічних розладів (IFSO) рекомендує пацієнтам із ожирінням та супутніми патологіями, пов’язаними з ожирінням, отримувати мультидисциплінарні консультації від кваліфікованих інтервентів у поєднанні з баріатричною хірургією для управління вагою 3. Ці терапевти, незалежно від того, лікують пацієнтів в операційному чи неоперативному режимі, зазвичай є лікарями, які не є лікарями, такими як дієтологи або психічні лікарі. Хоча наукові дані підтверджують ефективність цих програм управління вагою, які сприяють інтервенціям, може існувати багато перешкод для успішного впровадження та участі пацієнтів у реальних умовах.
Небагато досліджень вивчали відчутні бар'єри в догляді за контролем ваги серед лікарів, які регулярно надають ці послуги. Одне дослідження показало, що більшість лікарів вважають, що дієтологи є найбільш кваліфікованою групою серед лікарів, які не є лікарями, щоб допомогти пацієнтам схуднути, і що якісне консультування з питань схуднення має важливе значення для їхньої впевненості та успіху у допомозі пацієнтам досягти зниження ваги 4. Загалом, HP підтвердили, що невідповідність пацієнта є найпоширенішою проблемою при лікуванні ожиріння, а потім відсутність сили волі у пацієнтів 4 .
Головною метою цього дослідження було визначити уявлення лікарів про страхове покриття як головну проблему та рішення для лікування ожиріння.
Методи
Дизайн та адміністрування дослідження
У 2014 році дослідницька група провела національне репрезентативне опитування серед американських лікарів, що працюють в США, серед дієтологів, медсестер, психічних лікарів, спеціалістів з фізичних вправ та фармацевтів. Детальні методи цього опитування були опубліковані раніше 17. Коротше кажучи, опитування було розроблене та реалізоване в консультації з Соціальними науковими дослідженнями, а вміст було розглянуто HP у кожній із областей, включених в опитування, а також експерти з ожиріння щодо тривалості та зрозумілості. Апріорі дослідницька група встановила, що остаточний зразок включатиме 500 HP, по 100 у кожній попередньо визначеній групі. Критерії прийнятності включали: одну з п’яти попередньо визначених професій та вказівку на те, що особа працювала принаймні 15 годин на тиждень в амбулаторних умовах (наприклад, відділення первинної медичної допомоги та практика баріатричної хірургії). Ті, хто погодився взяти участь в опитуванні, отримали стипендію у розмірі 50 доларів. Електронні листи було надіслано 3 308 випадково обраним лікарням із групи досліджень медичного ринку, яка включає понад 200 000 лікарських засобів та має 90% річного рівня утримання. З 1052 членів комісії, які відповіли, 290 були виключені як такі, що не відповідають вимогам, а 45 - за неповні анкети. Загальний коефіцієнт відповіді становив 25%, а рівень завершення - 68%.
Для аналітичної вибірки були включені HP, які схвалили надання послуг з управління вагою як частину своєї практики без відсутніх даних про результати (n = 450).
Заходи
Незалежною змінною величиною був рівень доходу пацієнтів. Ця змінна була виміряна запитанням: «Чи вважають більшість ваших пацієнтів із ожирінням або клієнтів низьким рівнем доходу чи ні?» З потенційними відповідями «більшість із них мають низький дохід», «більшість із них не мають низького доходу» або «рівномірно розподілена». Відповіді були розділені як "панель з нижчим доходом", якщо HP визначили свою панель пацієнтів як "переважно з низьким рівнем доходу" та "панель з більш високим доходом", якщо вони визначили свою панель пацієнтів як "переважно з низьким доходом" або "приблизно рівномірно розділеною".
Залежними змінними були ідентифікація лікарями 1 «відсутність страхового покриття» як головного виклику та 2 «поліпшення страхового покриття» як найкращого рішення для покращення втрати ваги пацієнта. Для вирішення основних проблем HP було запитано: «З наведених нижче, з якими трьома найбільшими проблемами ви стикаєтесь, допомагаючи вашим страждаючим ожирінням пацієнтам або клієнтам схуднути?» Із 10 можливими варіантами відповіді (Таблиця S1). Якщо вони обрали „відсутність відшкодування витрат”, тоді вони були позначені як визнання відсутності страхового покриття як головний виклик. Щодо найвищої змінної рішень, HP було запитано: «З наведених нижче, які три стануть найбільш корисними у вашій практиці для полегшення втрати ваги пацієнта?» Із 12 можливими варіантами відповідей, з яких можна вибрати (таблиця S1). Якщо вони обрали «відшкодування витрат страховим компаніям за послуги, які в даний час не покриваються», або «вищий відшкодування збитків страховим компаніям за покриті послуги», тоді їх позначили як визначення покращеного страхового покриття як найкращого рішення. Розглядаються коваріати: вік, стать, раса та професія HP, страхове покриття панелі пацієнтів, регіон практики та сайт.
Статистичний аналіз
Група дослідників провела описовий аналіз усіх змінних та двовимірний аналіз, вивчаючи результати за рівнем доходу панелі пацієнтів. Прогнозовані ймовірності, що вивчають взаємозв'язок між рівнем доходу панелі пацієнтів та сприйняттям HP щодо страхового покриття, розраховувались за допомогою багатоваріантної логістичної регресії з урахуванням віку, статі, раси та спеціальності. Всі аналізи зважувались з метою вирішення проблем із систематичним недостатнім представництвом або надмірним представництвом субпопуляцій НР у групі та з метою врахування систематичної невідповідності за відомими демографічними параметрами цих професій. Остаточна зважена вибірка наближає відомий розподіл цих професій згідно з опитуванням Американської громади 18. Зважена похибка для опитування становила ± 5,3%. Статистичний аналіз проводили за допомогою функцій svy для адаптації до складної конструкції обстеження в STATA (StataCorp LP, College Station, TX).
Рада з питань охорони здоров’я інститутів охорони здоров’я імені Джона Хопкінса Блумберга визначила це дослідження виключеним.
Результати
У вибірці найбільше HP складали жінки (86%) та білі (82%) із середнім віком 44,9 (SD 1,1) (табл. 1). Більшість ЛЗ були у сестринських справах (80%). Загалом, 44% лікарів мали панелі пацієнтів з низьким рівнем доходу. Більшість лікарів практикували в амбулаторних умовах (83%), причому найбільша частка працювала в кабінеті лікаря первинної ланки. Лише незначна частина була пов'язана з практикою баріатричної хірургії (5%). Характеристики суттєво не відрізнялись залежно від рівня доходу групи пацієнтів або характеристик практики (табл. 1), включаючи відсоток пацієнтів із послугами, що охоплюються страхуванням (стор = 0,50) та географічний регіон практики (стор = 0,66).
| Характеристики медичних працівників | ||||
| Середній вік (SE) | 44,9 (1,1) | 42,6 (1,6) | 46,7 (1,4) | 0,05 |
| % Жінки | 86 | 86 | 86 | 0,99 |
| Перегони | 1.00 | |||
| % Білий | 82 | 82 | 82 | |
| % Чорний | 5 | 5 | 6 | |
| % Азіатських | 5 | 5 | 4 | |
| Професія | 0,16 | |||
| % Харчування | 3 | 3 | 3 | |
| % Медсестер | 80 | 81 | 79 | |
| % Поведінкове або психічне здоров'я | 5 | 6 | 5 | |
| % Вправа | 5 | 3 | 7 | |
| % Аптека | 8 | 8 | 7 | |
| Характеристика панелі пацієнта | ||||
| % Пацієнти з низьким рівнем доходу | 44 | - | - | НС |
| % Пацієнти з послугами, що покриваються страховкою | ||||
| 75% | 29 | 29 | 29 | |
| Характеристика практики | ||||
| Регіон | ||||
| % Південний | 35 | 31 | 39 | |
| % Західний | 19 | 19 | 19 | 0,66 |
| % Середній Захід | 25 | 30 | 21 | |
| % Північно-східний | 21 | 20 | 21 | |
| Сайт для практики | ||||
| % Неклінічне розташування | 12 | 15 | 10 | 0,29 |
| % Амбулаторно | 83 | 83 | 83 | |
| % Стаціонар | 5 | 2 | 8 | |
- Характеристика вибірки національного опитування 2014 року. NA, не застосовується; SE, стандартна помилка.
- * Двовимірний аналіз, проведений з використанням т‐Тести та х 2, за необхідності, з вагами опитування для вирішення систематичного надмірного або недостатнього представлення субпопуляцій або відсутності відповіді.
Загалом, 25% лікарів вважали, що відсутність страхового покриття є головною проблемою для схуднення пацієнтів, а 58% лікарів вважали, що поліпшення страхового покриття може полегшити втрату ваги. У скоригованих аналізах не було суттєвої різниці між передбачуваними ймовірностями для лікарів, що визначають відсутність страхового покриття як головну проблему за рівнем доходу панелі пацієнтів (стор = 0,33) (Малюнок 1А). Прогнозовані ймовірності поліпшення страхового покриття як найкращого рішення наблизилися до статистичної значущості, оскільки HP з панелями з високим рівнем доходу частіше визначають поліпшення покриття як найкраще рішення (стор = 0,08) (Малюнок 1B).
Обговорення
Більшість лікарів вважали поліпшення страхового покриття найкращим рішенням для того, щоб допомогти пацієнтам схуднути, і чверть компаній вважали, що страхове покриття наразі є проблемою. Цікаво, що не було відмінностей у цих уявленнях за рівнем доходу панелі пацієнтів. Це перше дослідження, яке вивчає перспективи страхового забезпечення HP як перешкоди або сприяння схудненню. Важливо, що це дослідження розширилось на попереднє дослідження того самого набору даних, в якому обговорювались точки зору HP щодо причин ожиріння, тренінг з управління вагою та самоефективність у наданні допомоги при ожирінні 17 .
У минулій літературі було встановлено, що лікарі називали відсутність відшкодування витрат важливою проблемою для надання консультацій з питань схуднення 5, 9. Дійсно, сторонні платники часто не відшкодовують кошти лікарям за догляд за схудненням 6, 10. Історично склалося так, що послуги HP щодо схуднення також не отримували звичайних відшкодувань 19. Незважаючи на те, що наші результати не виявили, що про страхове покриття зазвичай повідомляють як про актуальну актуальну проблему, лікарі, які зараз перебувають у клінічній практиці, можуть розглянути можливість включення оцінки та обговорення покриття виплат за свої послуги зі своїми пацієнтами, враховуючи те, що вони вважають, що поліпшення страхового покриття сприяє кращому результати втрати ваги. Для пацієнтів, які мають обмежене охоплення, може знадобитися врахувати частоту подальшого спостереження або залучення/направлення до доступних програм, заснованих на фактичних даних, 2 .
У 2013 році Закон про доступну медичну допомогу (ACA) розширив страховий захист для осіб з низьким рівнем доходу 20 та ввів положення, що включає розширення скринінгу та лікування ожиріння 21. Однак єдиного законодавства щодо пільг щодо догляду за ожирінням для інших страховиків не існує. Хоча деякі неурядові страхові компанії надають вигоди, пов’язані з ожирінням, починаючи від консультування і закінчуючи хірургічним втручанням, інші забороняють таке покриття 11 або пропонують пільги, які не є однаково доступними 6. З огляду на те, що HP розглядають розширення вигод як потенційне рішення, можна розглянути можливість загального покриття цих послуг незалежно від виду страхування. Потім додаткові дослідження можуть дослідити, чи призводить таке розширення до поліпшення доступу до послуг та кращих результатів для здоров'я.
Це дослідження має кілька обмежень. Він покладався на заходи, про які повідомляли самі, які можуть бути предметом упередженості лікарів та неточного сприйняття панелей пацієнтів. Кілька різних видів амбулаторної допомоги було об’єднано в одну категорію, включаючи клініки лікарів первинної ланки та клініки баріатричної хірургії. Різні типи клінік можуть спричинити різне сприйняття проблем та рішень, заснованих на різному досвіді щодо цілей програми та страхового покриття послуг. Аналізи не змогли врахувати ступінь досвіду HP з управління вагою, який може вплинути на їх уявлення щодо страхового покриття. Панель пацієнтів із низьким рівнем доходу використовувалася як довіреність державного страхування. Рівень відповіді був низьким, хоча подібний для інших опитувань на основі Інтернету 22. Нарешті, це дослідження було проведено на початку 2014 року, до повного впровадження ACA.
У майбутніх розслідуваннях може бути розглянуто аналіз різних думок лікарів, що працюють у різних сферах лікування ожиріння. Вони також можуть розглянути можливість безпосереднього вивчення доступу та результатів за статусом страхування пацієнтів, який був недоступний у поточних даних. Нарешті, враховуючи, що ACA зараз повністю впроваджений, майбутні слідчі повинні дослідити, чи не змінилося сприйняття фахівців з тих пір.
Незважаючи на обмеження, це дослідження є першим, хто проводив опитування лікарів про їхнє сприйняття страхування як бар'єру та сприяючого процесу консультування щодо схуднення. Результати дослідження свідчать про те, що лікарі вважають, що посилення охоплення послугами для схуднення є потенційним рішенням для поліпшення догляду за ожирінням. ACA пропонує спосіб розширити ці переваги для пацієнтів з низьким рівнем доходу. Однак, враховуючи, що понад третина населення страждає ожирінням 23 і що ЛП з групами з високим рівнем доходу також схвалили страхове покриття рішенням, можна розглянути можливість розширення виплат по догляду за ожирінням для всіх видів страхування та рівня доходів.
Заява про конфлікт інтересів
Автори заявляють, що у них немає конфлікту інтересів.
Внески авторів
KAG та SNB відповідали за концепцію та дизайн бази даних, а також за збір даних. Усі автори відповідали за аналіз та інтерпретацію даних. РСД відповідав головним чином за підготовку рукопису, і КАГ та СНБ критично переглянули його для важливого інтелектуального змісту. Усі автори прочитали та схвалили остаточний рукопис.
Подяка
Ми висловлюємо особливу подяку доктору Мері Кетрін Біч за її внесок під час перегляду рукопису.
Фінансування
Робота RSD над цією публікацією стала можливою завдяки Інституту клінічних та трансляційних досліджень Джонса Гопкінса (ICTR), який частково фінансується грантом №. TL1 TR001078 від Національного центру удосконалення поступальних наук (NCATS), що входить до складу Національних інститутів охорони здоров’я (NIH), та Дорожньої карти медичних досліджень NIH. Це також стало можливим завдяки грантам Національного інституту серця, легенів та крові, K01HL096409 та K23HL116601 для SNB та KAG, відповідно. Його зміст несе відповідальність виключно авторів і не обов'язково відображає офіційну точку зору Міжнародного міжнародного кодексу прав людини Джонса Гопкінса, NCATS або NIH.
Додаткова таблиця 1.
Запитання та повний перелік варіантів відповідей для залежних змінних
Зверніть увагу: Видавець не несе відповідальності за зміст або функціональність будь-якої допоміжної інформації, наданої авторами. Будь-які запити (крім відсутнього вмісту) слід направляти до відповідного автора статті.
- Безкоштовне медичне страхування Перевірка хірургії для схуднення Хантсвілль, Ал
- Рецепти смузі з грейпфрута для схуднення та здоров’я
- ПЛОСКАЯ ЖИВКА, ВТРАТА ВАГИ ТА ЗДОРОВ'Я З АРОМАТИЧНОЮ БЕЗ КИСЛОЇ ВОДИ
- Лікарня для промивання та NYSS пропонують пацієнтам нове, новаторське лікування схуднення - здоров’я
- Change Your Mind, Change Your Health 5-тижневий курс схуднення (жовтень 2020) Квитки, четвер, 1 жовтня 2020 р.