ТКА із збереженим апаратним забезпеченням, керованим інтраопераційною ультрасонографією - повідомлення про випадок
Анотація
Передумови
Коли консервативне лікування гонартрозу дає незадовільні результати, то в якості альтернативного підходу рекомендується повна артропластика коліна (ТКА). Виживання імплантату має вирішальне значення для довгострокового успіху процедури. Однак у випадку пацієнтів, у яких апаратне обладнання збережене після минулих ортопедичних процедур, забезпечення правильного вирівнювання імплантату, що сприяє його довговічності, є особливо складним. Тут ми представляємо використання інтраопераційної ультрасонографії для встановлення імплантатів у 83-річного чоловіка, який переносить ТКА, без апаратного видалення, що було протипоказано через його похилий вік та супутні захворювання. Також описані інші способи візуалізації, що враховуються.
Презентація справи
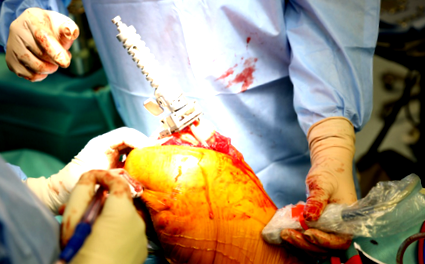
Правий колінний суглоб підходили з переднім розрізом. Був представлений стегновий посібник екстрамедулярно. За допомогою ультрасонографії було встановлено центр голови стегнової кістки. Посібник Тібіала був введений інтрамедулярно з наступним стандартним розрізом проксимальної частини. Використовували цементований протез ZIMMER NEXGEN. Застосовано шарувату кришку. Розміщення імплантату в нейтральній осі було підтверджено на рентгенограмах.
Висновки
Наш випадок демонструє, що ультрасонографія може бути корисною під час проведення ТКА для встановлення імплантатів. Однак необхідні додаткові дослідження для оцінки точності та застосування ультразвуку в інтраопераційних умовах.
Передумови
Зі збільшенням тривалості життя частота остеоартрозу зростає - що спостерігається в розвинених країнах [1]. Згідно з рекомендаціями Американської академії ортопедів та Американського коледжу ревматологів, при початковому лікуванні гонартрозу застосовуються різні немедикаментозні (такі як фізичні вправи, схуднення та фізіотерапія) та фармакологічні втручання (включаючи як нестероїдні протизапальні препарати, так і опіоїди) використовуються для управління симптомами [2, 3]. Однак, коли консервативне лікування гонартрозу не забезпечує достатнього знеболення - хірургічні втручання, такі як артроскопія, та заміщення суглобів - тотальна ендопротезування коліна (ТКА) - залишається альтернативою. У Польщі щороку проводиться понад 20 000 процедур TKA. Успіх процедури залежить від часу виживання імплантату, для якого правильне вирівнювання імплантату вважається найважливішим фактором. З метою підвищення точності вирівнювання компонентів імплантату регулярно використовують внутрішньомедулярні (IM) напрямні [2]. Однак за певних обставин - наприклад, у пацієнтів із збереженим обладнанням після попередньої операції - їх використання може бути неможливим.
Передопераційна наявність утримуваного обладнання в іпсилатеральній нижній кінцівці робить ТКА особливо складним. Хірургічні втручання в анамнезі можуть впливати на місцеві анатомічні умови, ускладнюючи розміщення протезного матеріалу вздовж механічної осі. Зазвичай рекомендується видалення апаратного забезпечення, але це пов’язано з вищим ризиком ускладнень, таких як переломи перипротезу та гірший результат [4]. Тому, за наявності збереженого обладнання, найчастіше описується використання різних технічних засобів, таких як комп’ютерні оперативні втручання (CAS) та специфічні для пацієнта блоки (PSP) [5]. На сьогоднішній день не було випадків використання інтраопераційного ультразвукового дослідження для оцінки розташування елементів імплантату, описаного в літературі.
Звіт про справу
У 83-річного чоловіка з’явився біль у правому коліні 8 у ВАС (візуальна аналогова шкала). За останні кілька років симптоми погіршувались. У нього в анамнезі були артеріальна гіпертензія, глаукома та катаракта. Сорок років тому у нього був перелом правої стегнової кістки, він переніс хірургічне втручання. Пластину та гвинти після остеосинтезу не видаляли, а документації щодо деталей втручання не було. У минулому він також переніс простатектомію, апендектомію та геморойдектомію. Пацієнт підписав інформовану згоду на публікацію своєї справи.
Під час надходження пацієнт був стабільним, АТ 125/85 мм рт.ст., ЧСС 72/хв. Початкові лабораторні результати були в межах норми. Перед процедурою пацієнту вводили анантікоагулянт відповідно до місцевих стандартів (еноксапарин, 40 мг) та профілактичну дозу антибіотика (цефазолін) разом зі своїм звичайним лікарським режимом. На основі рентгенологічних особливостей суглобів правої нижньої кінцівки пацієнт був кваліфікований для тотальної ендопротезування колінного суглоба за допомогою цементованого колінного протеза - імплантат NexGen (LPS-Flex) (рис. 1).
Ультразвукове розміщення головки для підтвердження екстрамедулярного розташування напрямних
Через тривалий інтервал часу між минулою операцією та поточним втручанням та супутніми захворюваннями пацієнт не був визнаний придатним для видалення апаратного забезпечення. Велика хірургічна операція, що включає одночасне видалення апаратного забезпечення та ТКА, може призвести до неприпустимо високого ризику ускладнень (таких як інфекція, перелом після операції та значна крововтрата) через його похилий вік та супутні захворювання (рис. 2).
Ультразвукове зображення, що демонструє розміщення напрямної вздовж стовбура стегна та кістки
Розміщення напрямної стегнової кістки інтрамедулярно (що переважно для більшості хірургів, оскільки, оскільки це полегшує припасування протезного матеріалу, оскільки стрижень йде вздовж анатомічної осі кінцівки), було неможливим через наявність утримуваних апаратних засобів. Його наявність не дозволило б пройти інтрамедулярний стрижень. Тому рішення про використання екстрамедулярного посібника було прийнято до операції. Правильне введення екстрамедулярного керівництва виявляється складним, оскільки візуальна оцінка опорних точок, що використовуються для визначення правильного позиціонування, важка в операції. Однак, оскільки підтвердження правильного положення гіда є життєво важливим для досягнення хорошого довгострокового результату, було обрано ультразвук для перевірки його положення вздовж механічної осі, оскільки він є доступним, недорогим та неінвазивним способом візуалізації, який можна виконувати інтраопераційно підготовленим членом хірургічної бригади.
Було розглянуто кілька інших методів візуалізації. Флюороскопія не була визнана оптимальною, оскільки вона вимагає певного положення кінцівки (згинання в тазостегновому та колінному суглобі (90 градусів). Це також пов’язано з опроміненням, що є його недоліком у порівнянні з ультразвуком. Використання спеціального інструменту для пацієнта (PSI) також не застосовувалося до цього випадку. Це передбачає проведення МРТ кінцівки, що було протипоказано. Не було доступної документації про попередню операцію, тому металевий сплав утриманого обладнання був невідомий.
ТКА проводили в положенні лежачи на спині. Правий колінний суглоб підходили з переднім розрізом. Численні дегенеративні зміни були присутні як в медіальному, так і в латеральному відділі, домінуючи в медіальному відділі. Передній відсік представлений нормально. Присутні апаратні засоби, збережені після попереднього втручання, у вигляді гвинтів та пластини остеосинтезу. Після вивчення місцевих умов екстрамедулярно було введено стегновий путівник. За допомогою ультрасонографії було встановлено центр голови стегнової кістки. Виконано дистальний розріз стегнової кістки. Потім вводили великогомілкову направляючу інтрамедулярно з наступним стандартним розрізом проксимальної частини. Оцінювали початкову придатність імплантатів. Остеофіти надколінка були видалені. Потім було застосовано протез ZIMMER NEXGEN на цементі (у вакуумній суміші). Розмір великогомілкової частини становив 5, стегнової частини F та вставки з поліетилену - 9 мм. Пошарове закриття застосовували з введенням ATS взаємного дренажу, щоб зменшити набряк у місці операції.
На 2-у добу після операції дренаж видалили (зібрали 200 мл кров’янистих виділень, що було в межах норми, очікуваної після ТКА). Післяопераційний період протікав без ускладнень. Правильне положення імплантатів уздовж механічної осі було підтверджено на рентгенівському знімку. На 4-й післяопераційний день пацієнт міг ходити за допомогою милиць, його виписали із лікарні, і йому порадили продовжувати реабілітацію, застосовуючи анальгетики (парацетамол 3х500 мг, декскетопрофен 2х25 мг, що приймаються за потребою) та антикоагулянт (еноксапарин 40 мг), що вводяться щодня в перші 6 тижнів після виписки.
Під час наступного візиту через 6 місяців після операції пацієнт, як правило, був задоволений результатами ТКА. Пацієнт відновив повний обсяг рухів (у порівнянні з контралатеральною стороною). Біль значно зменшився до 1–2 у ВАС (до операції - до 8 у ВАС). При фізичному огляді колінний суглоб мав нормальний вигляд, без ознак набряку (рис. 3).
Післяопераційний рентген, що підтверджує розміщення протеза в нейтральній осі
- Чому ризикує хірургія ліпосакції Виберіть U-Lipo для втрати жиру в організмі Преттіслім Преттіслім
- Велі Кемаль Топкара, доктор медичних наук, кафедра хірургії Колумбійського університету
- Чому швидке схуднення може означати втягування живота - реконструктивне; Пластична хірургія
- Історія TNT - Вранкс - Тематичне дослідження
- Вібрація Power Assist Ліпосакція Хірургія Зменшення жиру Машина для схуднення - Китай Хірургічний