Тема 25 Харчова підтримка при неврологічних захворюваннях
Роза Бургос
Ендокринологія та харчування
Підрозділ харчової підтримки
Університетська лікарня Vall d'Hebron
Стор. Валл д'Еброн 117-127
08035, Барселона, Іспанія
Мета навчання
- Знати про дієтичне втручання у пацієнтів, які страждають на розсіяний склероз або хворобу Паркінсона;
- Знати проблеми прийняття клінічних рішень щодо часу/безпеки/ефективності годування черезшкірною ендоскопічною гастростомою (ПЕГ) у хворих на аміотрофічний латеральний склероз (БАС);
- Зрозуміти клінічну проблему встановлення та підтримання годування через зонд у неврологічних пацієнтів із розвиненою деменцією;
- Знати етичні, правові та моральні наслідки харчової підтримки у пацієнтів з нейродегенеративними розладами з прогресуючою деменцією.
Зміст
- Вступ
- Харчова підтримка при хронічних неврологічних станах 2.1 Розсіяний склероз 2.2 Хвороба Паркінсона 2.3 Нервово-м'язова хвороба (включаючи аміотрофічний бічний склероз)
- Ентеральне годування: міркування у пацієнтів з хронічними неврологічними розладами
- Введення трубки/розміщення ПЕГ при нейродегенеративних розладах
- Етичні міркування: годування через зонд при нейродегенеративних розладах з розвиненою деменцією
- Резюме
- Клінічний випадок
- Тест самооцінки
- Список літератури
Ключові повідомлення
- Пацієнти з хронічними неврологічними захворюваннями ризикують недоїдати, при цьому дисфагія найчастіше викликає занепокоєння з точки зору оцінки та лікування;
- Пацієнти з бічним аміотрофічним склерозом генерують найчастіші дилеми щодо термінів/ефективності та безпеки розміщення ПЕГ;
- Немає надійних даних, що підтверджують годування через зонд при пероральному годуванні при запущеній термінальній деменції;
- Пацієнтів із розвиненою деменцією зазвичай не вважають відповідними кандидатами для штучного вигодовування через зонди з ПЕГ;
- З юридичної та етичної точки зору спеціалізована підтримка харчування повинна розглядатися як лікувальна терапія;
- Розширені директиви допомагають вирішити конфлікти щодо бажаних методів лікування.
1. Вступ
2. Харчова підтримка при хронічних неврологічних станах
2.1 Розсіяний склероз
Управління харчуванням
Надмірна вага та ожиріння також можуть спочатку виникати через зменшення рухливості, кортикостероїдів, антидепресантів та нездорових дієтичних звичок (вживання жирної їжі, солодких напоїв тощо). У цих випадках огляд дієтичних звичок дає можливість посилити поради щодо здорового харчування (4).
Зі збільшенням інвалідності часті втрата ваги, гіпотрофія та кахексія. Хоча частота недоїдання у хворих на РС не визначена, це може негативно вплинути на функцію органів, силу м’язів та імунну функцію, тим самим погіршуючи симптоми РС (6). Можливі причини недоїдання зведені в Таблиця 1. Дієтичне управління втратою ваги залежить від виявлення джерела проблеми.
Дисфагія є симптомом хронічного прогресуючого РС. Повідомлена захворюваність коливається від 3 до 43% залежно від методу, що використовується для оцінки труднощів ковтання (7-10). Це часто супроводжується мовленнєвими труднощами. Особливості дисфагії включають кашель і задуху під час їжі, часті інфекції грудної клітки та втрату ваги. Оцінка здатності ковтати спочатку може бути клінічною, але за цим слід проводити відеофлюороскопію або фіброоптичну ендоскопічну оцінку ковтання. Тип дієтичного втручання залежить від ступеня складності і коливається від модифікованої консистенції дієти та виключного штучного харчування, якщо ризик аспірації дуже високий.
Якщо втрата ваги прогресує, незважаючи на пероральне втручання, або якщо дисфагію неможливо безпечно вилікувати за допомогою дієтичних модифікацій, слід розглянути питання про ентеральне харчування за допомогою ПЕГ. Ентеральне годування через зонд може поліпшити стан харчування, зменшити ризик аспіраційної пневмонії, зменшити ризик пролежнів і підтримувати баланс рідини, а також дозволити певний пероральний прийом. Однак, перш ніж приступати до лікування, плюси і мінуси штучного харчування слід повністю обговорити з пацієнтом та родиною.
2.2 Хвороба Паркінсона
2.3 Нервово-м’язові захворювання (бічний аміотрофічний склероз)
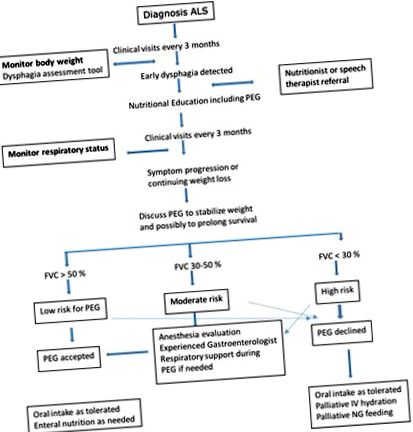
Ключові питання управління харчуванням при бічному аміотрофічному склерозі включають (19, 20):
- Енергетичні добавки
- Діагностика/лікування дисфагії
- Терміни/безпека/ефективність розміщення трубки з ПЕГ.
Діагностика та лікування дисфагії
Дисфагія у хворих на БАС є дуже поширеною, і вона може бути початковим симптомом при АЛС у бульбарному стані. У запущених формах захворювання поширеність дисфагії може бути близько 100%. Детальніше про діагностику дисфагії див. У модулі 25.1.
3. Міркування щодо ентерального годування у пацієнтів з хронічними неврологічними розладами
При розгляді питання про ентеральне харчування пацієнтів з хронічними неврологічними захворюваннями необхідно вирішити кілька питань (23):
- Рівень свідомості пацієнта
- Чи може пацієнт захистити дихальні шляхи від епізодів шлунково-стравохідного рефлюксу?
- Яка здатність пацієнта ковтати рідини, загущені рідини та м’яку і тверду їжу?
- Чи є у пацієнта високий ризик аспірації ротоглоткового секрету?
- Чи буде потреба в ентеральному доступі короткостроковою чи довгостроковою?
- Які потреби у поживних речовинах у пацієнтів з конкретними станами (наприклад, ALS)?
- Чи існує різниця між шлунковим та порожниним годуванням у цієї популяції?
- Які бажання пацієнта та сім'ї щодо лікування харчування?
4. Зондове годування/розміщення ПЕГ при нейродегенеративних розладах
- Вибіркова поведінка (відмовляйтеся від вживання широкого асортименту або продуктів). Ці порушення вимагають змін у харчуванні.
- Активна поведінка (стійкість до годування, із захисними рефлексами).
- Ротова диспраксія та розлади уваги.
- Орофарингеальна дисфагія (втрата м’язової координації під час жування та ковтання, що може призвести до неодноразових проблем ковтання та задухи).
У клінічному перебігу запущеної деменції поширеність харчових розладів дуже висока, як і загальна смертність, пов’язана з проблемами харчування.
Нещодавно були опубліковані Настанови ESPEN щодо харчування при деменції (27). У настановах визначено різні харчові проблеми, що виникають на різних стадіях захворювання (Таблиця 2).
| Таблиця 2 Харчові проблеми на стадіях деменції | |||||||||||||||||||
| Харчова проблема | Стадія деменції |
| Порушення нюху та смаку | Доклінічні та ранні стадії |
| Дефіцит уваги | Легкий до помірний |
| Дефіцит виконавчої функції (покупки, приготування їжі) | Легкий до помірний |
| Порушення здатності приймати рішення (уповільнення вибору їжі, зменшення споживання) | Легкий до помірний |
| Диспраксія (порушення координації, втрата навичок харчування) | Помірний до важкий |
| Агнозія (Втрата здатності розпізнавати предмети або розуміти значення предметів, що означає, що їжу не можна відрізняти від непродовольчої та що посуд для їжі не визнається такою, якою вона є) | Помірний до важкий |
| Проблеми поведінки | Помірний до важкий |
| Орофарингеальна дисфагія | Помірний до важкий |
| Відмова від їжі |
Практичні вказівки з діагностики та управління втратою ваги при АД (28)
- Кожному пацієнтові з АТ слід рекомендувати різноманітне та збалансоване харчування та щоденні фізичні навантаження, щоб запобігти втраті ваги.
- Пошук оборотних медичних або соціально-екологічних причин схуднення (включаючи ліки, і особливо інгібітори ацетилхолінестерази в перші тижні після початку лікування).
- Медичним працівникам та сімейним вихователям слід пройти навчання, зосереджене на виявленні харчового ризику та на їжі/дієті цих пацієнтів.
- Планування їжі (збагачена, дробова їжа).
- Приготування хворого регулярно пити протягом дня. Профілактика зневоднення є частиною лікування хворих на АД. Особливо рекомендуються поживні напої.
Нещодавно в Рекомендаціях ESPEN щодо харчування при деменції (27) було опубліковано кілька рекомендацій:
5. Етичні міркування щодо годування через зонд у пацієнтів з нейродегенеративними розладами із розвиненою деменцією
6. Підсумок
7. Клінічний випадок
DS, у 78-річного чоловіка 6 років тому діагностували хворобу Паркінсона (БД).
Останні 24 роки він був діабетиком 2 типу. Спочатку він отримував дієту, але зараз лікується інсуліном через початкову діабетичну нефропатію (протеїнурію). Симптоми ПД з часом прогресували, і пацієнт не зміг ходити та розвинув важку дискінезію, частіше епізоди акінезії/ригідності після їжі, незважаючи на фармакологічне лікування.
Зріст: 1,70 м і вага 57 кг. ІМТ 19 кг/м 2 .
Клініцист рекомендував дієту з низьким вмістом білка.
DS започаткував дієту з низьким вмістом білка, лише одна невелика порція тваринного білка на вечерю (приблизно 20 г білка на день).
Q1. Чи підходить такий дієтичний підхід?
DS схуд після 2 тижнів на дієті. Його контроль за глікемією погіршився.
Ніякої різниці в частоті та тривалості епізодів акінезії не відзначено. Рекомендувалося припинити дієту з низьким вмістом білка. Він отримав пораду перерозподілити дієтичний білок протягом дня, уникаючи продуктів з високим вмістом білка під час прийому леводопи для ПД.
Через два роки він потребував госпіталізації через респіраторну інфекцію. У той час відзначалося прогресування ПД з помірною дисфагією.
Q2. Які найкращі методи підтвердження дисфагії у цьому контексті? Q3. Який зараз найкращий шлях до дієтичної підтримки?
Під час госпіталізації гастропарез став очевидним, передбачається вторинним щодо діабету та медикаментозної терапії. Незважаючи на прокінетичне лікування та безперервне ЕН, яке отримує насос, сталася аспіраційна пневмонія, пов’язана з невідступно високими залишковими обсягами шлунка.
Q4. Який на сьогодні найкращий підхід до харчування?
- Терапевтична ефективність харчової підтримки черезшкірною ендоскопічною гастростомою у критично важливих випадках
- Харчова цінність мандарина на 100 г - дієта та фітнес сьогодні
- Харчовий склад відібраних дикорослих їстівних грибів із Сицилії (південь Італії)
- Харчовий склад відібраних дикорослих їстівних грибів із Сицилії (південь Італії)
- Харчові переваги яєць батьків