Пізня поява синдрому верхньої брижової артерії після операції зі сколіозу: повідомлення про випадок
Анотація
Вступ
Обструкція третьої частини дванадцятипалої кишки верхньою брижовою артерією (СМА) може відбуватися після хірургічної корекції сколіозу. Захворювання найчастіше виникає у пацієнтів із значно нижчою вагою з важкими деформаціями протягом перших кількох днів до тижня після операції на хребті.
Презентація справи
Ми представляємо нетиповий випадок пацієнта з нормальним габітусом тіла та 50 ° підлітковим ідіопатичним грудо-поперековим сколіозом, який переніс артродез переднього відділу хребта з інструментарієм та розвинув синдром SMA через прогресивну втрату ваги протягом декількох тижнів після операції. Стан проявлявся періодичною блювотою, здуттям живота, помітною дегідратацією та важким розладом електролітів. Тривала назогастральна декомпресія та назоеюнальне годування призвели до зникнення симптомів без рецидивів під час спостереження. Інструментарій хребта був збережений, і було досягнуто тверде злиття хребта з хорошим балансом хребта як у корональній, так і в сагітальній площинах.
Висновок
Синдром SMA може виникнути набагато пізніше, ніж повідомлялося раніше, і з потенційно небезпечними для життя симптомами після корекції сколіозу. Раннє визнання стану та введення відповідних консервативних заходів є критично важливими для запобігання розвитку важких ускладнень, включаючи ризик смерті.
Вступ
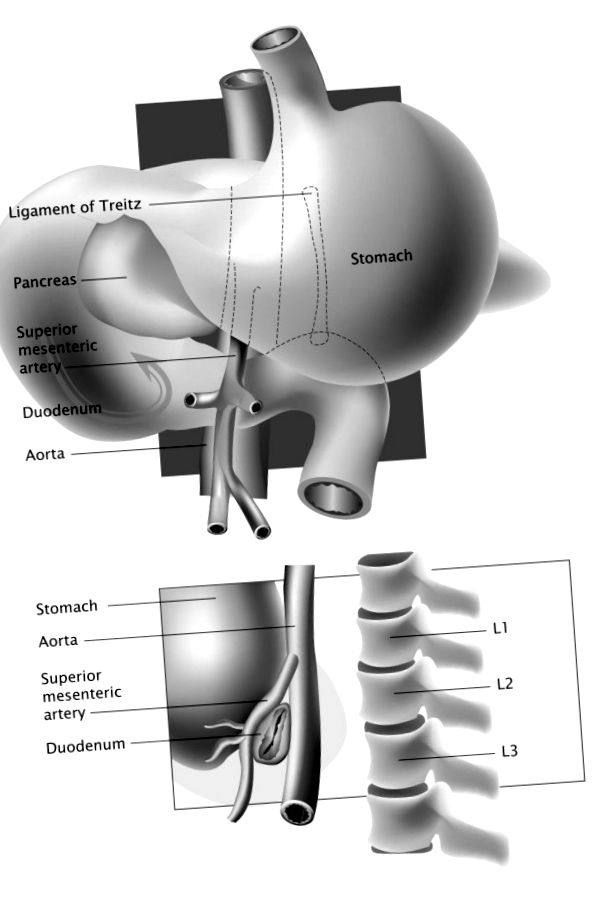
Судинна компресія третьої частини дванадцятипалої кишки SMA призводить до розвитку рідкісного стану оклюзії шлункового виходу, відомого як синдром SMA. Етіологія синдрому пов'язана з анатомією третьої частини дванадцятипалої кишки щодо аортомезентеріального кута (рис. 1). Обструкція тонкої кишки SMA раніше була пов'язана з маніпуляціями на хребті при хірургічному або консервативному лікуванні сколіозу, а також була описана у випадках великих опіків, серйозних операцій, таких як анастомоз клубової кишки, множинні бойові травми, важка травма, значна втрата ваги у пацієнтів із злоякісними пухлинами, нервовою анорексією або іншими розладами харчування, а також після застосування спайкових зліпків [1–3].
Графічне зображення анатомічних відносин між дванадцятипалою кишкою та аортомезентеріальним кутом.
При сколіозі синдром найчастіше виникає у худих та астенічних хворих з низьким індексом маси тіла (ІМТ), які піддаються маніпуляціям на хребті та корекції викривлення за допомогою інструментарію, витягування скелета, відливання або підтяжки; всі ці корекційні методи призводять до значного подовження хребетного стовпа та зовнішнього стиснення дистальної частини дванадцятипалої кишки, коли вона проходить через гострий кут, утворений аортою та хребтом ззаду та СМА спереду. Після операції зі сколіозу стан зазвичай розвивається протягом першого післяопераційного тижня [4–6].
Ми представляємо пацієнта з підлітковим ідіопатичним сколіозом, який переніс передній спинномозковий артродез та розвинув важкий синдром SMA через 6,5 тижнів після операції. Наскільки відомо авторам, цей пацієнт є останньою презентацією синдрому SMA після операції на деформації хребта, про яку повідомляється в літературі.
Презентація справи
Раніше здорова 16,8-річна кавказька дівчина подарувала нашому закладу підлітковий ідіопатичний грудо-поперековий сколіоз. Її минула історія хвороби не впливала на операції, лікування або алергію. Під час прийому, вага її тіла становила 56,6 кг, а зріст - 164 см, що відповідало 50-му процентилю для нормальної популяції за статтю та віком. Її ІМТ становив 21 кг/см/см, що також становило 50-й процентиль для її віку та статі. Сімейної історії сколіозу та шлунково-кишкової патології не було.
У нашого пацієнта з’явилася гнучка ліва грудо-поперекова крива, що простягається від Т10 до L2 і вимірює 50 ° (рис. 2). Це призвело до помірної деформації через перерахування тулуба та грудної клітини вліво та значну асиметрію талії. Доопераційний скринінг крові не виявив патологічних результатів. Кількість альбумінів, лейкоцитів і лімфоцитів була в межах норми. Вона перенесла артродез хребта вперед від T10 до L2 з використанням інструментарію третього покоління [AO-Universal Spine System (USS) II, Stratec Medical, Oberdorf] із застосуванням ефекту деротації хребта та аутологічного трансплантата кістки ребра, проведеного через ретроперитонеальну лівосторонній відділ черевної порожнини. підхід до хребта. Це дозволило досягти дуже задовільної корекції її сколіозу до 7 ° і добре збалансованого хребта як у коронарній, так і в сагітальній площинах. Інтраопераційна крововтрата становила 200 мл.
На передопераційній передньозадній рентгенограмі хребта видно лівий грудно-поперековий сколіоз, що простягається від Т10 до L2 і вимірює 50 °.
Безпосередній перебіг післяопераційного курсу у пацієнта був неускладненим, і їй розпочали пероральне годування в післяопераційний день 1. Випуск грудної клітини видалили на післяопераційний день 3, а пацієнта обладнали грудно-поперековою гіпсовою курткою для додаткової підтримки хребта та мобілізації з неї ліжко за звичайною процедурою в нашому закладі. Через вісім днів після операції у неї не було скарг на хребет, вона мобілізувалась задовільно і мала масу тіла 52 кг (20-й процентиль). Згодом її виписали і їй призначили дієтичні добавки з високим вмістом калорій для досягнення поступового збільшення маси тіла до передопераційних значень. Спостереження в амбулаторії було призначено через 3 тижні після виписки.
Пацієнтка не відвідала своє клінічне призначення і була гостро прийнята до лікарні через 45 днів після злиття хребта через розвиток сильної нудоти та стійкої блювоти. На момент прийому вона була помітно зневоднена із супутньою олігурією та важкими електролітними розладами, включаючи гіпокаліємію та метаболічний алкалоз. Вага її тіла впала ще до 45,2 кг, що становило 3-й процентиль для нормальної популяції за статтю та віком. Це свідчило про загальну втрату 11,4 кг після операції, що відповідало 20% її передопераційної маси тіла. Її ІМТ був знижений до 16,8 кг/см/см, що також було нижче 3-го процентиля для її віку та статі. Хребетна куртка була знята, і під час клінічного обстеження її живіт виявився значно роздутим, але м'яким і ніжним, з нормальними звуками кишечника. Отримано дослідження контрасту барію, яке підтвердило клінічний діагноз синдрому SMA (рисунок 3).
Дослідження контрасту з барієм показує розширення шлунка та проксимальної частини дванадцятипалої кишки та оклюзію третьої частини дванадцятипалої кишки SMA (біла стрілка).
Назогастральну (NG) трубку помістили для дренування жовчного шлункового вмісту і назоеюнальну (NJ) трубку під флюороскопічним керівництвом для годування. Звернуто увагу на виправлення дефіциту електролітів шляхом введення внутрішньовенних рідин. Назогастральні аспірати поступово зменшувались протягом наступних 10 днів. Пацієнт отримував ентеральне годування протягом загального періоду 2 тижні. Її виписали через 62 дні після операції. Дієтичні добавки (калорійні напої) призначали додатково на 3 тижні. На останньому спостереженні, через 3,5 роки після корекції сколіозу, пацієнтка не мала симптомів, збільшила масу свого тіла та ІМТ до передопераційного значення 50-го процентиля від норми, а хребет був зрощений без ознак залишкової або повторної деформації.
Обговорення
Повідомляється, що частота розвитку синдрому SMA після хірургічних процедур з метою виправлення деформацій хребта коливається від 0,5 до 4,7% [1, 4, 5, 7–10]. Захворювання вражає переважно підлітків, високих, худорлявої статури з худорлявим астенічним габітусом. Діти зазвичай присутні для хірургічної корекції ідіопатичного сколіозу підлітка під час фази їх найшвидшого поздовжнього зростання. Цей прискорений ріст скелета може змінити зв'язок між СМА та хребтом, зменшуючи аортомезентеріальний кут і, отже, збільшити ризик компресії дванадцятипалої кишки. Механізм полягає у гострому подовженні хребетного стовпа, що призводить до зміщення головного відділу аорто-СМА-з’єднання за рахунок бічної рухливості, або через швидке збільшення висоти, що відбувається в підлітковому віці, або після корекції деформацій хребта за допомогою будь-якого консервативні (гіпс та брекети) або хірургічні методи.
Дванадцятипала кишка оточена брижовою жировою подушкою та лімфатичною тканиною, коли вона перетинає аортомезентеріальний проміжок, який одночасно служить подушкою, забезпечуючи достатній простір та запобігаючи зовнішню обструкцію кишечника, спричинену СМА. Будь-які фактори, які знищують цей проміжний простір або порушують зв'язок між сусідніми анатомічними структурами, можуть призвести до здавлення або закупорки дванадцятипалої кишки. Пацієнти з недостатньою вагою мають менше перидуоденального жиру, щоб амортизувати та захистити дванадцятипалу кишку під кутом SMA.
Хірургічна корекція сколіотичного хребта виробляє вертикальний натяг на СМА та брижу та ще більше звужує простір, що є для дванадцятипалої кишки. Крім того, більшість пацієнтів з підлітковим ідіопатичним грудним сколіозом мають асоційований торакальний гіпокіфоз, який сам по собі призводить до більш розширеного хребта та зменшення аортомезентеріального кута. Коротка в розвитку підвісна зв’язка Трейца також утримуватиме дванадцятипалу кишку у піднесеному положенні, спричиняючи подальше звуження між аортою та СМА.
В недавньому дослідженні Braun et al. [9] повідомляв про групу пацієнтів, які перенесли операцію зі сколіозу та визначили поетапну процедуру хребта, поперековий модифікатор В або С на відміну від А, низький передопераційний ІМТ та підвищену ригідність грудного сколіозу як найбільш прогностичні фактори для розвиток синдрому SMA.
Класична симптоматика захворювання включає нудоту, блювоту в жовчі або посилення жовчних аспіратів НГ, переповненість і розтягнення живота після їжі, біль в епігастральній ділянці, тоді як звуки в кишечнику нормальні або гіперактивні. Живіт м'який, періодично болить в епігастрії до глибокої пальпації. Блювота декомпресує шлунок і створює безсимптомні інтервали, що тривають за кілька годин до наступного епізоду.
Симптоми найчастіше розвиваються протягом декількох днів після операції зі сколіозу і пов’язані із застосуванням приладів Гаррінгтона та третього покоління [4–6, 11, 12]. Однак Кеннеді та Купер [13] повідомили про 14-річного пацієнта чоловічої статі, який розвинув синдром SMA і швидко прогресував до летального результату через 40 днів після корекції сколіозу за допомогою приладів Гаррінгтона та застосування гіпсової пов'язки. Смерть при синдромі SMA може бути наслідком вдихання блювоти або іноді може бути наслідком перфорації шлунка [13]. На відміну від цього, пацієнтка, описана в цьому дослідженні, мала сприятливий результат після консервативного лікування, хоча вона розвинула стан пізніше, ніж повідомлялося раніше, після артродезу переднього відділу хребта за допомогою деротаційних інструментів третього покоління. Передопераційне сколіотичне викривлення не було особливо важким, і, отже, наш пацієнт не буде розглядатися як група високого ризику. Затримку розвитку синдрому можна пояснити значною прогресивною втратою ваги, яка сталася в післяопераційному періоді і призвела до поступової втрати заочеревинного жиру в аортомезентеріальному інтервалі та подальшої обструкції дванадцятипалої кишки.
Роль прогресуючої післяопераційної втрати ваги все частіше визначається як критичний фактор, що схильний до виникнення стану [7, 8]. Це відповідає поточному звіту нашого пацієнта, у якого розвинувся важкий синдром SMA, що призвів до значного медичного захворювання через 6,5 тижнів після переднього артродезу хребта. Цей пацієнт передопераційно дорівнював 50-му процентилю за зростом, вагою та ІМТ для нормальної популяції за статтю та віком. Як вага, так і ІМТ поступово знижувались до 3-го процентиля після операції. Отже, ми вважаємо, що переважним етіологічним фактором розвитку синдрому SMA у цього конкретного пацієнта була важка втрата ваги, яка сталася протягом післяопераційного періоду. Можливо, накладення хребетної сорочки могло спричинити зовнішній тиск на живіт, що призвело до подальшого зменшення аортомезентеріального кута та сприяло появі симптомів. Крім того, Кроутер та ін. [1] висловлюючи гіпотезу, що порушення подачі вегетативного нерва в тонку кишку, яке зазвичай трапляється під час заочеревинної дисекції з наближенням спереду до грудо-поперекового відділу хребта, може спричинити розвиток захворювання.
Початкове лікування синдрому SMA повинно передбачати консервативні заходи. Метою є зворотний патологічний каскад, який включає первинну часткову обструкцію дванадцятипалої кишки, вторинну анатомічним особливостям, яка прогресує до повної оклюзії через набряк дванадцятипалої кишки, спричинений постійною блювотою та розтягуванням живота. Прийом всередину слід обмежити. Зонд для годування в Нью-Джерсі слід пропустити дистально від місця обструкції дванадцятипалої кишки, використовуючи рентгенографічну допомогу для забезпечення ентерального годування та досягнення поступового збільшення ваги. Важливо зазначити, що розширення шлунка та періодична блювота в кінцевому підсумку можуть призвести до прогресуючої дегідратації, важкої гіповолемії, олігурії, електролітних розладів, таких як гіпокаліємія та метаболічний алкалоз, як це сталося у нашого пацієнта, або навіть до смерті. Більшість повідомлень про смерть від цього захворювання стосуються пацієнтів, у яких діагноз був помітно відкладений або був повністю пропущений.
При відповідному консервативному лікуванні симптоми зазвичай регресують через 2-3 дні, а прийом орально з м’якими твердими речовинами можна відновити під ретельним контролем. Якщо ентеральне годування неможливе, а симптоматика зберігається, слід ввести загальне парентеральне харчування для забезпечення адекватних харчових добавок. Час перебування в лікарні помітно затягується, що спричиняє значне занепокоєння пацієнтів та батьків. Хірургічне лікування слід розглядати лише в тому випадку, якщо консервативні методи не дають результату. Оперативні методи включають відкриту або лапароскопічну дуоденоєюностомію, поділ зв’язки Трейца та відкриту деротацію дванадцятипалої кишки.
Висновок
Ми вважаємо, що важливо виявити тих пацієнтів, які мають більший ризик розвитку обструкції дванадцятипалої кишки, та розпочати інтенсивні передопераційні дієтичні добавки у недоїдаючих пацієнтів, яким заплановано проведення складної операції з деформації хребта в якості профілактичного заходу. Крім того, не можна переоцінювати значення ретельного моніторингу будь-якої помітної післяопераційної втрати ваги та необхідність раннього втручання. Ми описали пацієнта, який демонструє, що синдром SMA може розвинутися пізніше після операції зі сколіозу, що є результатом, що відповідає етіології поступового початку. Високий показник підозр призведе до ранньої діагностики стану на стадії, коли консервативні заходи, швидше за все, дадуть хороший результат. Якщо діагноз затримується або пропускається, синдром SMA може спричинити значну захворюваність та призвести до потенційно небезпечних для життя ускладнень.
Згода
Письмова інформована згода була отримана від пацієнта на публікацію дослідження. Копія письмової згоди доступна для перегляду головним редактором цього журналу.
- Синдром ранкової хвороби після операції для схуднення - Баріатрична хірургія Джерело
- Як я пройшов шлях від хірургії сколіозу до станової тяги 357 фунтів; Жінки; s здоров'я
- Метастатичний рак молочної залози, який представлений як орбітальна маса, звіт про випадок з оглядом літератури JCO Global
- Тренер Нью-Йоркських реактивних літаків Рекс Райан пройшов звістку щодо хірургічного втручання для схуднення Останні новини, відео та
- Звіт про випадок, що утримує магніт, що утримується на щоці в повній естетичній протезі