Натрієве навантаження
Пов’язані терміни:
- Ізотопи калію
- Дикарбонат
- Урогуанілін
- Кров'яний тиск
- Хлористий натрій
- Швидкість фільтрації клубочків
- Гіпертонія
- Гіперкальціємія
- Гостра ниркова недостатність
Завантажити у форматі PDF
Про цю сторінку
Дитячий гемодіаліз: рецепт, ефективність та результат
Далджіт К. Хоті, Денис Ф. Гірі, у Комплексній дитячій нефрології, 2008
Натрію
Після натрієвого навантаження навіть за наявності ниркової недостатності механізми, що відповідають за збереження тонічності плазми, підтримуватимуть натрій у плазмі у вузьких межах шляхом зміни об’єму плазми. Під час HD діалізат натрію генерує кристалоїдний осмотичний тиск і, таким чином, впливає на зсув рідини між різними відділами тіла. Однак він також пронизує діалізну мембрану і, отже, має потенціал стати натрієвим навантаженням.
Однією з основних цілей HD є виведення натрію та рідини, накопичених у міждіалітичний період. Натрій переважно очищається конвекцією з надлишком води. Чистий UF має приблизно таку ж концентрацію натрію, як плазма, і тому не спостерігається чистої зміни концентрації натрію в плазмі пацієнта. Дифузний транспорт натрію пропорційний різниці в активності натрію між відділами крові та діалізу. Активність діалізату натрію приблизно дорівнює 97% від виміряної концентрації натрію, але змінюється залежно від зміни температури диалізату, рН та присутності додаткових іонів.
Концентрацію вільних іонів натрію у плазмі води, незв'язаних з білками та іншими аніонами, можна виміряти прямою іонометрією. Це значення натрію буде вищим, ніж вміст натрію в плазмі у більшості клінічних лабораторій. Клінічні лабораторії повідомляють про натрій як концентрацію в загальній плазмі, а не в плазмі води, що становить лише 94% загальної плазми. На активність натрію в плазмі впливає ефект Доннана: негативно заряджені білки (головним чином альбумін) виробляють невелику різницю електричних потенціалів через мембрану (негативну з боку плазми), що перешкоджає руху позитивно заряджених іонів натрію. Різниця в концентрації між інтерстицією та плазмою також походить від ефекту Доннана. За відсутності UF ми можемо наблизити концентрацію діалізату натрію для досягнення ізотонічного діалізу, коригуючи вміст натрію в крові, виміряний прямою іонометрією, на фактор Доннана 0,967. Однак, для значень натрію в плазмі, повідомлених із клінічних лабораторій (які є нижчими, ніж за допомогою прямої іонометрії через розведення в цілій плазмі), значення діалізату натрію, приблизно рівне плазмовому значенню, буде правильним для ефекту Доннана та забезпечить ізонатричний діаліз. 45
Гіпонатричний діаліз спричиняє зсув осмотичної рідини з позаклітинного у внутрішньоклітинний відділ, сприяючи порушенням рівноваги діалізу та внутрішньодіалітичній гіпотензії. Гіпернатричний діаліз передає натрій пацієнту, викликаючи інтерстиціальний набряк, інтердіалітичну спрагу, посилення міждіалітичного збільшення ваги та погіршення гіпертонії. Терапевтичну перевагу можна отримати, маніпулюючи концентрацією натрію діалізату протягом усього діалізу. Це називається профілем натрію, і, як правило, використовується концентрація натрію, яка поступово, лінійно або експоненційно (рис. 57-7).
Вищий діалізат натрію на початку дозволяє дифузному припливу натрію врівноважити швидке зниження осмолярності плазми через кліренс сечовини та інших низькомолекулярних розчинених речовин. Низький діалізат натрію в кінці допомагає дифузійному кліренсу натрієвого навантаження та мінімізує гіпертонічність. У порівнянні з постійним діалізним натрієвим ванною показано, що моделювання підвищує стабільність внутрішньодіалітичного об’єму крові та зменшує внутрішньодіалітичні судоми та інтердіалітичну втому у дітей 43 та дорослих. 44 Результати були кращими з лінійним та кроковим профілями порівняно з експоненціальним. Профілі ступенів найбільш ефективні для послаблення постдіалітичної гіпотензії та ранньої інтрадіалітичної гіпотензії. Лінійні профілі найкраще зменшують судоми та пізню внутрішньодіалітичну гіпотензію. Профілювання натрію також показано для профілактики дисбалансу діалізу.
Складність профілювання натрію полягає у знаходженні градієнта концентрації, який забезпечує переваги серцево-судинної стабільності, не піддаючи пацієнта невеликому, але багаторазовому навантаженню натрієм. Чистий приріст натрію 1 ммоль/л призведе до 1,3% розширення позаклітинного простору. Якщо є побоювання щодо індукування гіперволемії, нейтральні профілі балансу натрію можуть бути кращими із використанням ізонатичного діалізату. Повідомляються переваги подібні до тих, що описані при профілюванні натрію, але зі значним зниженням інтердіалітичного збільшення ваги та показника спраги. 46, 47 Ця різниця, ймовірно, зумовлена поліпшенням балансу натрію. Тим не менш, рекомендується моніторинг змін міждіалітичного збільшення ваги та артеріального тиску.
Ниркова гіпертензія
Вживання солі, нирок та артеріального тиску
Ця здатність нирок переносити натрієве навантаження зменшується з віком, так що навіть незначне збільшення споживання солі може призвести до підвищення АТ у більш пізніх віках.
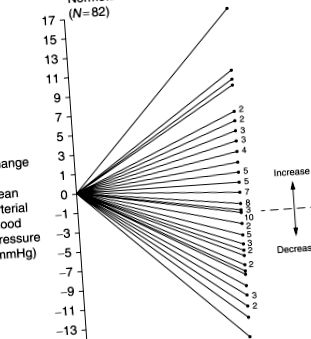
Рис.2. Зміна артеріального тиску з обмеженням натрію протягом 3 місяців від середньої кавказької дієти від 150 ммоль Na день до 75 ммоль Na день у 82 дорослих. Відображено різницю між середнім показником АТ перед вживанням дієти та після та вживанням дієти для кожної людини. Загальний рівень АТ знизився незначно, але суттєво (P From Miller, JZ, Weinberger, MH, Daugherty, SA, Fineberg, NS, Christian, JC, Grim and CE (1987). Неоднорідність реакції артеріального тиску на обмеження натрію в їжі у дорослих із нормальною артерією. Журнал хронічної хвороби 40, 245–250.
Неоднорідність реакції АТ на зміну споживання солі визначається чутливістю до солі, класифікуючи тих, хто реагує зміною АТ на зміну споживання солі або навантаження або виснаження Na, як чутливих до солі, а тих, що не зневіряються, як солестійких. Виявлення чутливості до солі має суттєве клінічне значення не тільки тому, що чутливість до солі є важливим фактором ризику серцево-судинних та ниркових захворювань (Weinberger et al., 2001), а й простий, інтуїтивний фактор, який чутливі до солі гіпертоніки можуть істотно знизити їх АТ, зменшивши споживання солі.
Регулювання об’єму крові та електролітів
Абхірам Маллік, Ендрю Р. Боденхем, у “Основах анестезії” (друге видання), 2006
ГЛЮКОЗ
Внутрішньовенні рідини, що містять глюкозу, традиційно застосовуються для обмеження натрієвого навантаження, запобігання гіпоглікемії та обмеження катаболізму. Гіперглікемія часто зустрічається під час великої хірургічної операції та в періопераційному періоді через реакцію на хірургічний стрес. Більшості пацієнтів не потрібні рідини, що містять глюкозу, крім немовлят та пацієнтів, які отримують інсулін або препарати, що перешкоджають синтезу глюкози, і яким загрожує гіпоглікемія. Ятрогенна гіперглікемія може обмежити ефективність реанімації рідини, викликаючи осмотичний діурез. Гіперглікемія може погіршити ішемічну травму глобального та вогнищевого органу (наприклад, серця, мозку). Нещодавно було встановлено, що жорсткий контроль глікемії у післяопераційних хворих за допомогою інсулінової розсувної шкали покращує результат пацієнтів, які переносять великі оперативні втручання. Введення глюкози показано пацієнтам з печінковою недостатністю, де, ймовірно, може виникнути гіпоглікемія, та в гіпернатріємічних умовах для заміщення дефіциту води. Декстроза-фізіологічний розчин (4% декстрози в 0,18% фізіологічному розчині) з калієм 20–40 ммоль/л зазвичай використовується як підтримуюча рідина.
ФРЕД Ф. ФЕРРІ М.Д.,. ФРЕД Ф. ФЕРРІ, доктор медичних наук, у геріатричному клінічному раднику, 2007 р
НЕФАРМАКОЛОГІЧНА ТЕРАПІЯ
Визначити та виправити фактори, що викликають осадження (тобто анемія, тиреотоксикоз, інфекції, підвищене навантаження натрієм, β-адреноблокатори, медична невідповідність).
Зменшуйте серцеве навантаження (обмежуйте активність пацієнтів) лише в періоди гострої декомпенсації. Ризик тромбоемболії в цей період можна мінімізувати, застосовуючи гепарин 5000 U SC q12h у госпіталізованих пацієнтів. У пацієнтів з легкими та помірними симптомами аеробні тренування можуть покращити симптоми та фізичну активність.
Обмежте споживання натрію до ≤3 г/день.
Обмеження споживання рідини до 2 л або менше може бути корисним для пацієнтів з гіпонатріємією.
Урогуанілін і Гуанілін
Леонард Ральф Форте-молодший, Манас Клаудіно Фонтелес, у фільмі Сельдіна та Гібіша "Нирки" (четверте видання), 2008
МІСЦЕВІ ДІЇ УРОГУАНІЛІНУ І ГУАНІЛІНУ В НИРКАХ
Набряки
Йосеф Левенбровн, Д.О., Ендрю Томас Костаріно, доктор медичних наук, магістр, з нефрології та фізіології рідин/електролітів (третє видання), 2019
Недоношені новонароджені
Новонароджені недоношені новонароджені мають обмежену здатність виводити натрій. Хоча вони можуть збільшити виведення натрію у відповідь на натрієве навантаження, вони все ще мають тенденцію до позитивного балансу натрію. Навіть при “підтримці” споживання натрію (1–3 мекв/кг/день), недоношені новонароджені часто перебувають у стані позитивного натрієвого балансу. Коли втрати води перевищують споживання, їх відносна нездатність виводити натрій призведе до гіпернатріємії. Якщо лібералізується споживання води, осмоляльність сироватки буде підтримуватися за рахунок розширення відділення ECF. Розширення відділу ECF, накладеного на раніше існуючий стан порушеного діурезу, може бути причиною того, що в безпосередній постнатальний період добавки натрію недоношеним новонародженим асоціюються з гіршим респіраторним результатом із збільшенням частоти BPD. 31,38 Раннє лікування рідиною цих пацієнтів повинно дозволити ізотонічне скорочення позаклітинного відділу з коротким періодом негативного балансу натрію та води.
Генетика та ниркова патофізіологія есенціальної гіпертензії
Солечутлива та солестійка гіпертонія
Чутливість до солі визначається як підвищення артеріального тиску (> 10%) відповідно до збільшення або зменшення натрієвого навантаження відповідно. 121–125 Найбільш надійний діагностичний метод вимагає посадки пацієнта на дієту з нормальним споживанням натрію протягом 5–7 днів, з наступним зменшенням споживання натрію на 5–7 днів, а потім споживанням дієти з високим вмістом натрію протягом 5 до 7 днів. 121, 123, 125 Хоча пропонується коротший 2-тижневий протокол, існує лише 0,69 коефіцієнт кореляції між артеріальним тиском, отриманим у коротшому протоколі 126, і остаточним методом суворого дієтичного режиму. 121, 123, 125
Частота чутливості до солі з гіпертонічною хворобою або без неї відрізняється залежно від етнічних груп. 2, 127 Чутливість до солі, незалежно від гіпертонії, є фактором ризику серцево-судинної захворюваності та смертності. 128–133 Дійсно, захворюваність та смертність чутливих до солі нормотензивних пацієнтів є такими ж, як у гіпертоніків. 128
Чутливість солі залежить від надходження натрію у вигляді галогенідних солей. 134 Бікарбонат натрію та інші нехлоридні солі натрію не підвищують кров’яний тиск у людей 134–136 та гризунів. 137–139 Диференціальний ефект хлоридної та нехлоридної солей натрію може бути пов’язаний із різницею в натрієвому балансі або вазі тіла. 137–139
Принципи управління діуретиками при серцевій недостатності
Ерік С. Сіддалл, Джай Раджакрішнан, у “Нефрологія критичної допомоги” (третє видання), 2019
Діуретичний менеджмент
Петльові діуретики є наріжним каменем управління діуретиками при СН завдяки їх здатності інгібувати найбільший відсоток відфільтрованого натрієвого навантаження (рис. 118.1). Еквівалентні дози трьох загальнопризначених петльових діуретиків однаково ефективні. Хоча буметанід і торсемід мають пероральну біодоступність від 80% до 100%, фуросемід має середню біодоступність для прийому всередину 50% у діапазоні від 10% до 100%. 62 Потенційна значимість біодоступності діуретиків була продемонстрована у відкритому дослідженні перорального торсеміду проти фуросеміду при хронічній СН. У пацієнтів, рандомізованих на торсемід, було менше повторних госпіталізацій щодо СН порівняно з групою фуросемідів. 63 Доза 40 мг внутрішньовенного (внутрішньовенно) фуросеміду еквівалентна 20 мг внутрішньовенного торсеміду та 1 мг внутрішньовенного буметаніду. Максимальна ефективна внутрішньовенна доза фуросеміду у пацієнтів із СН та нормальною функцією нирок становить від 40 до 80 мг. 62 У пацієнтів з розвиненою нирковою недостатністю конкуренція за транспортер органічних аніонів зменшує кількість фуросеміду, який досягає просвіту канальців. Як результат, слід вводити більш високі дози фуросеміду, оскільки функція нирок погіршується. Максимальна ефективна доза фуросеміду у пацієнта з розвиненою нирковою та серцевою недостатністю становить від 160 до 200 мг внутрішньовенно. 62
Призначення петльових діуретиків у високих дозах у вигляді інфузій, а не болюсно, може зменшити ризик ототоксичності. Петльові діуретики мають максимальний період напіввиведення, який коливається від 1 години для буметаніду, до 2 годин для фуросеміду та до 4 годин для торсеміду. 62 Підвищення норадреналіну, ангіотензину ІІ та альдостерону у відповідь на петльові діуретики призводить до значної канальцевої реабсорбції натрію в той час, коли доза діуретику нижче його порогової концентрації в канальцях. Таким чином, петльові діуретики слід вводити кілька разів на день для досягнення максимальної екскреції натрію. Намагаючись подолати зворотне всмоктування натрію під час компенсації діуретиків, деякі практики вводять петльові діуретики у вигляді безперервної інфузії. У дослідженні пацієнтів, які поступили з ADHF, не було різниці у купіруванні симптомів або функції нирок між тими, хто був рандомізований на болюсне в порівнянні з безперервною інфузією петльових діуретиків. 64 В іншому дослідженні пацієнтів з ADHF, порівняно з болюсно-петльовою діуретичною терапією, безперервна інфузія асоціювалась із більшим викидом креатиніну, відсутністю різниці у втраті ваги, більшою тривалістю перебування та вищими показниками 6-місячної реадмісії або смерті. 65
У тих, хто залишається перевантаженим рідиною, незважаючи на оптимальні дози петлевих і тіазидних діуретиків, і у кого виключено стан із низьким серцевим викидом, наступним кроком є ультрафільтрація або діаліз. Рутинне використання ультрафільтрації для видалення об’єму хворим на АДГФ, які реагують на діуретики, не рекомендується. У дослідженні пацієнтів з ADHF та кардіоренальним синдромом ультрафільтрація призвела до подібної втрати ваги, але більшої частоти ниркової недостатності та серйозних побічних явищ порівняно з діуретиками. 36 У деяких пацієнтів з ADHF та AKI зниження тиску наповнення та полегшення ниркових венозних застійних явищ за допомогою ультрафільтрації може поліпшити функцію нирок та механіку шлуночків, завдяки чому може бути відновлена чутливість до діуретиків. 75
На даний момент у ВЧ немає рекомендованих цілей щоденного видалення рідини. Видалення рідини зі швидкістю, що перевищує швидкість заповнення судин, може призвести до ниркової недостатності, незважаючи на постійно підвищений тиск наповнення. У дослідженні ультрафільтрації у пацієнтів з ADHF класу IV із генералізованим набряком, що потребує інотропів, та з АКІ, видалення 4880 +/- 896 мл протягом 9 +/- 3 годин (542 куб. См/год) не призвело до значних змін у артеріальний тиск, частота серцевих скорочень або внутрішньосудинний об’єм. 75 Швидкість поповнення плазми на початку лікування становила 14 куб./Хв і поступово зменшувалася протягом курсу лікування. В іншому дослідженні ультрафільтрації у пацієнтів із стійкою до лікування СН частотою поповнення плазми було встановлено 12,7 мл/хв або 762 куб./Год. 76 Ці дані свідчать про те, що в ADHF 4–5 л рідини можна безпечно видалити протягом 24 годин.
- Співвідношення білкової енергії - огляд тем ScienceDirect
- Значення білка - огляд тем ScienceDirect
- Pentatrichomonas hominis - огляд тем ScienceDirect
- Снек-бар - огляд тем ScienceDirect
- Фітонутрієнт - огляд тем ScienceDirect