На що звертати увагу при медикаментозній кропив’янці
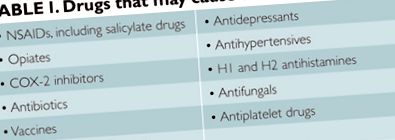
Кропив'янка, друге за частотою висипання наркотиків після екзантематозних вивержень наркотиків, 1 характеризується епізодичними короткочасними набряками шкіри, орофарніка або геніталій. Перехідне витікання плазми з дрібних кровоносних судин в навколишню сполучну тканину дерми призводить до свербежу, рожевих бляшок або папул з набряклими блідими центрами, відомими як пшениці. Більш глибокі набряки підшкірних або слизових тканин називаються ангіоневротичним набряком (Фігура 1).
Спонтанні пшениці коливаються з дня на день, з’являються в одній зоні і зникають протягом 24 годин. Це важлива відмінність від уртикарної висипки, яка може виглядати як кропив'янка, але, як правило, протікає по-різному, і має різну етіологію та більш тривалі ураження.
Медикаментна кропив'янка (ДІУ) може бути алергічною (імунологічно опосередкованою) або псевдоалергічною (неімунологічно опосередкованою), але конкретний механізм може бути важко встановити.
Протягом часу, протягом якого спостерігається шкірна реакція, є вирішальним для визначення того, чи може лікарський засіб бути причиною. Це буде залежати від того, чи задіяні імунологічні чи неімунологічні механізми.
Реакції типу 1 (імунологічно опосередковані) вимагають періоду сенсибілізації пацієнта до препарату. Зазвичай початковий терапевтичний курс із застосуванням препарату протікає без ускладнень, хоча реакції можуть виникнути пізніше при тривалому курсі.
Реакція на повторне опромінення призводить до фази виділення, при цьому кропив'янка зазвичай виникає за лічені хвилини, хоча це може зайняти до однієї години. Ця негайна гіперчутливість може спричинити більш серйозні прояви, такі як набряк Квінке та анафілаксія.
Термін псевдоалергія передбачає клінічну реакцію, що нагадує негайну гіперчутливість, але протікає за неімунологічними механізмами. Фази сенсибілізації немає. Тому псевдоалергічні реакції можуть виникати після першого контакту з хімічно та структурно не пов’язаними сполуками. Їх припускає повільний прояв симптомів, до 24 годин після прийому, причому половина реакцій відбувається в перші шість годин. 2 Висип, як правило, зникає протягом декількох днів після відміни препарату.
Наслідки алергії на пеніцилін
Найпоширенішими препаратами, що викликають DIU, є пеніциліни. 1 У пацієнтів з алергією на пеніцилін в анамнезі в чотири-вісім разів частіше спостерігається алергічна реакція на цефалоспорини, ніж у пацієнтів без. 4 Перехресна реакція з цефалоспоринами першого покоління вища, ніж з цефалоспоринами другого або третього покоління. Було виявлено, що азтреонам добре переноситься у пацієнтів з алергією на пеніцилін, не викликаючи реакції, опосередкованої імуноглобуліном (Ig). 7
В умовах гострої кропив'янки, при якій інфекція верхніх дихальних шляхів лікується антибіотиками або симптоматично знеболюючими засобами, виявити причину кропив'янки в анамнезі може бути важко. У такій ситуації може бути доречним діагностичне тестування для підтвердження або спростування підозр на наявність побічної реакції на лікарський засіб. Специфічні антитіла IgE та шкірні проби на пеніцилін корисні лише для виявлення реакцій І типу на пеніцилін. Шукати альтернативні антибіотики краще, ніж закликати пацієнтів до антибіотиків, до яких вони можуть не переносити, якщо немає альтернативи. 3
Антигіпертензивні та знеболюючі засоби
Ангіоневротичний набряк після лікування інгібіторами АПФ добре описаний, частота захворювання становить приблизно 0,1% -1,0%. 8 Початок інгібітора АПФ, спричиненого ангіоневротичним набряком, може бути протягом днів, місяців або навіть років лікування. Це ефект класу, тому слід очікувати перехресних реакцій між усіма препаратами цієї групи.
Блокатори рецепторів ангіотензину II (АРБ) мають багато властивостей, подібних до властивостей інгібіторів АПФ, але діють далі за течією шляху ренін-ангіотензин-альдостерону. Встановлено, що ризик розвитку персистуючого набряку Квінке після переходу пацієнтів із попереднім асоційованим інгібітором АПФ на набряк КР становить менше 10%. 9 Був зроблений висновок, що таким пацієнтам можна вводити АРБ, якщо їм належним чином рекомендують щодо ризику повторного набряку Квінке.
Ризик ангіоневротичного набряку від гіпотензивних засобів не обмежується лише інгібіторами АПФ та БРА. Одне дослідження показало, що 0,12% з 42 418 пацієнтів, які отримували гіпотензивні засоби, мали набряк Квінке. 10 Хоча 70% випадків були пов’язані з інгібіторами АПФ, решта були пов’язані з діуретиками, альфа-адреноблокаторами та блокаторами кальцієвих каналів. Також повідомляється, що бета-адреноблокатори викликають кропив’янку. 3
Аспірин, НПЗЗ та кодеїн часто називають лікарськими засобами, яких слід уникати пацієнтам із хронічною кропив'янкою. Хоча аспірин спричинить або посилить хронічну звичайну кропив'янку у 20% -40% пацієнтів, неможливо передбачити, кого це постраждає. 11 Пероральний виклик аспірину для прогнозування майбутніх реакцій не показаний, оскільки негативний виклик може супроводжуватися місяцями чи роками через важку реакцію на аспірин або НПЗЗ. Пацієнти з чутливістю до аспірину часто виявляють перехресні реакції на неселективні НПЗЗ, які інгібують фермент ЦОГ-1. Тому загалом рекомендується уникати прийому аспірину та НПЗЗ пацієнтам із хронічною кропив'янкою.
Уникнення аспірину та НПЗЗ може спричинити терапевтичні труднощі у пацієнтів, які потребують альтернативних знеболюючих та протизапальних препаратів. Включення кодеїну до списку ліків, яких слід уникати, ще більше обмежує цей вибір. Однак у серії із 220 пацієнтів кодеїн був зареєстрований як причина звичайної хронічної кропив'янки у 0,4%. 13
Наразі повідомлялося лише про невеликі дослідження щодо оцінки переносимості кодеїну та трамадолу у пацієнтів із хронічною кропив'янкою, які повідомляли про загострення при застосуванні багатьох НПЗЗ. 14,15 Дослідження 28 пацієнтів показало, що трамадол посилював кропив'янку у 18% таких пацієнтів, 14 з одним набряком гортані. Подальше дослідження, що включало 25 контрольованих випадків парацетамолу на додаток до 30 мг кодеїну, призвело до того, що у одного пацієнта розвинулася кропив'янка (4%). Виходячи з цих висновків, рекомендації полягають у тому, щоб розглядати кодеїн та його похідні як можливий болезаспокійливий засіб, але спочатку оцінити переносимість при пероральному застосуванні в клінічних умовах.
Ацетамінофен широко застосовується у пацієнтів із аспіриночутливою кропив'янкою або анафілаксією, 16 але анафілаксія описана. 17
У пацієнтів з хронічною кропив'янкою, а також гіперчутливістю до НПЗЗ в анамнезі, реактивність препарату пов'язана з інгібуванням конститутивного шляху ЦОГ-1, що призводить до гіперпродукції лейкотрієнів. Селективні інгібітори ЦОГ-2, як правило, переносяться набагато краще, хоча деякі можуть посилити хронічну кропив'янку. Продовжуються дослідження кількісної оцінки ризику використання цих препаратів у багатьох пацієнтів з непереносимістю НПЗЗ.
Дослідження в Італії показали, що еторикоксиб можна переносити у 100% з 17 пацієнтів одного дослідження, 16 але викликати кропив’янку у 7,1% пацієнтів в іншому. 18 Навпаки, целекоксиб не переносився однією третиною пацієнтів, які зазнали труднощів. 19 Підраховано, що загалом у 4% пацієнтів, які в анамнезі індукували НПЗЗ шкірну реакцію, мали шкірну реакцію після зараження ЦОГ-2 селективним НПЗЗ. 20 У пацієнтів, у яких розвивається перехресна реакція на селективний НПЗЗ з ЦОГ-2, можна обережно спробувати застосувати інший засіб із цього класу. 18
Хоча теоретично у пацієнтів, чутливих до аспірину, виникає ризик розвитку кропив'янки або анафілаксії з-за низьких доз аспірину, призначених для серцево-судинної профілактики, на практиці у пацієнтів із встановленою кропив'янкою рідко можна покращити стан припинення лікування.
Інші залучені наркотики
Гостра або хронічна кропив'янка може початися протягом днів або тижнів після щеплення. Вакцини названі третьою за поширеністю причиною ДІУ. 3 антигістамінні препарати H1 - це перша лінія лікування всіх типів кропив’янки. Не всі пацієнти добре реагують, і іноді антигістамінні препарати погіршують кропив'янку. Повідомлялося про ДІУ щодо антигістамінних препаратів H1 та H2, які іноді поєднуються при кропив'янці, яка погано реагує на лікування.
Доктор Четті - спеціаліст з дерматології, а доктор Граттан - консультант з дерматології в університетській лікарні Norfolk & Norwich в Норвічі, Англія.
Список літератури
1. Бігбі М. Швидкість шкірних реакцій на наркотики. Арка Дерматол. 2001; 137: 765-770.
2. Юхлін Л. Повторна кропив'янка: клінічне дослідження 330 хворих. Br J Дерматол. 1981; 104: 369-381.
3. Тан Е.К., Grattan CE. Кропив'янка, спричинена наркотиками. Експерт Opin Drug Saf. 2004; 3: 471-484.
4. Петц Л.Д. Імунологічна перехресна реактивність між пеніцилінами та цефалоспоринами. J Інфекційний дис. 1978; 137 Додаток: S74-S79.
5. Лін Р.І. Перспектива алергії на пеніцилін. Arch Intern Med. 1992; 152: 930-937.
6. Пастух Г.М. Алергія на бета-лактамні антибіотики. Immunol Allergy Clin North Am. 1991; 11: 611-633.
7. Schiavino D, Buonomo A, Lombardo C, et al. Переносимість азтреонаму у пацієнтів з опосередкованою IgE алергією на беталактами. J Allergy Clin Immunol. 2008; 121 (2 додаток 1): S68.
8. Cicardi M, Zingale LC, Bergamaschini L, et al. Ангіоневротичний набряк, пов’язаний із застосуванням інгібітора ангіотензинперетворюючого ферменту: результат після переходу на інше лікування. Arch Intern Med. 2004; 164: 910-913.
9. Haymore BR, Yoon J, Mikita CP та ін. Ризик ангіоневротичного набряку з блокаторами рецепторів ангіотензину у пацієнтів з попереднім ангіоневротичним набряком, асоційованим з інгібіторами ангіотензинперетворюючого ферменту. Енн Алергія Астма Імунол. 2008; 101: 495-499.
10. Piller LB, Ford CE, Davis BR та ін. Захворюваність та провісники ангіоневротичного набряку у літніх пацієнтів з гіпертонічною хворобою із ризиком серцево-судинних захворювань. JClin Hypertens (Грінвіч). 2006; 8: 649-656.
11. Mastalerz L, Setkowicz M, Sanak M, et al. Підвищена чутливість до аспірину: загальні зміни ейкозаноїдів при кропив'янці та астмі. J Allergy Clin Immunol. 2004; 113: 771-775.
12. Метісон Д.А., Стівенсон Д.Д. Підвищена чутливість до нестероїдних протизапальних препаратів: показання та методи лікування оральних захворювань. J Allergy Clin Immunol. 1979; 64: 669-674.
13. Козел М.М., Меккес Дж.Р., Боссуйт П.М. та ін. Природний перебіг фізичної та хронічної кропив'янки та набряку Квінке у 220 хворих. J Am Acad Dermatol. 2001; 45: 387-391.
14. Asero R. Хронічна кропив’янка з множинною непереносимістю НПЗЗ: чи завжди трамадол є безпечним альтернативним знеболюючим засобом? J Дослідіть Allergol Clin Immunol. 2003; 13: 56-59.
15. Giavina-Bianchi P, Dente M, Giavina-Bianchi M, et al. Виклик кодеїну у хворих на хронічну кропив’янку. Аллергол Імунопатол (Мадр). 2007; 35: 280.
16. Asero R. Виклик еторикоксибу у пацієнтів з хронічною кропив’янкою з непереносимістю НПЗЗ. Clin Exp Dermatol. 2007; 32: 661-663.
17. Schwarz N, Ham Pong A. Ацетамінофен-анафілаксія з чутливістю до аспірину та саліцилату натрію: повідомлення про випадок. Енн Алергія Астма Імунол. 1996; 77: 473-474.
18. Sanchez-Borges M, Caballero-Fonseca F, Capriles-Hulett A. Безпека еторикоксибу, нового інгібітора циклооксигенази 2, у пацієнтів з нестероїдною протизапальною кропив'янкою та ангіоневротичним набряком. Енн Алергія Астма Імунол. 2005; 95: 154-158.
19. Sanchez-Borges M, Capriles-Hulett A, Caballero-Fonseca F, et al. Переносимість нових інгібіторів ЦОГ-2 у пацієнтів, чутливих до НПЗЗ, із шкірними реакціями. Енн Алергія Астма Імунол. 2001; 87: 201-204.
20. Knowles SR, Drucker AM, Weber EA та ін. Варіанти лікування пацієнтів з аспірином та нестероїдними протизапальними лікарськими засобами. Ен Фармакотер. 2007; 41: 1191-1200.
- ЩО РОБИТИ ЗАБАГАТО ФІБРІНОГЕНУ - клінічний консультант
- Білі нальоти на язиці - клінічний радник
- ЧОМУ ЦЕЙ ХВОРИЙ КЛ КЛІНІЧНИЙ КОНСУЛЬТАНТ
- Тести на фекальну приховану кров - Клінічні методи - Книжкова полиця NCBI
- Як виглядає 20 частин на мільйон (ppm)