Білі нальоти на язиці
Слайд-шоу
Справа No1
Справа No2
Приклад:
Пояснення:
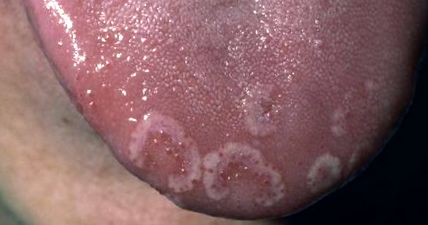
Білий чоловік у віці 33 років мав ураження язика, які були присутні протягом трьох місяців. Поразки починалися як білі бляшки, які збільшувались і розвивали центральну еритематозну атрофічну область. Здавалося, ураження заживають і розвиваються на нових ділянках його мови щотижня. Не повідомлялося про біль, свербіж або порушення смаку.
Історія хвороби була важлива для псоріазу кишечника. Інакше огляд систем був негативним. Під час фізикального обстеження на спинному кінчику язика оцінювали кільцеві білі бляшки, що оточують еритематозні атрофічні сосочки.
Чоловік латиноамериканського віку у віці 28 років протягом двох місяців скаржився на білий язик. Наліт протікав безсимптомно і повільно збільшувався. Вишкрібання місця ураження зубною щіткою викликало лише кровотечу. У чоловіка в анамнезі була астма, для якої він використовував інгаляційний кортикостероїд. Інакше огляд систем був негативним.
Білі бляшки, що прилипають, були відзначені на спинному язиці та слизовій оболонці щік. Неглибока скоринована ерозія також була відзначена в середині нижньої губи. Решта обстеження була в межах норми.
ЯК ПРОБИТИ ПОСТЕСТ-ТЕСТ: Це Клінічний радник Діяльність CME складається з 3 статей. Для отримання кредиту, ви також повинні прочитати Ніжний атрофічний наліт на руці та грудях і Тверде індуроване ураження з випаданням волосся.
Подайте свій діагноз, щоб побачити повне пояснення.
Випадок №1: географічна мова
Географічний язик - це доброякісний клінічний стан, який зустрічається приблизно у від 1% до 3% населення.1 Розлад також відомий як доброякісний мігруючий глосит, glossitis areata migrans, стоматит areata migrans та доброякісний мігруючий стоматит. Здається, географічна мова впливає на обидві статі однаково, хоча деякі дослідження показали співвідношення 2: 1 між жінками та чоловіками.1 Стан не розрізняє рас. Однак дорослі, як правило, страждають цим розладом більше, ніж діти.
Хоча географічна мова була задокументована протягом багатьох років, мало що відомо про історію або патогенез розладу. Вважається, що він має полігенний спосіб успадкування через його поширеність та кластеризацію в сім'ях.
Бразильське дослідження зробило висновок, що географічна мова пов’язана з людським лейкоцитарним антигеном (HLA) групи HLA-Cw6.2. Це та сама група HLA, яка зустрічається у багатьох пацієнтів, які страждають на псоріаз. Інші звіти показують, що у псоріатичних хворих 10% мали співіснуючий географічний мову, тоді як лише 2,5% суб'єктів, які відповідають віку та статі, були уражені розладом.
Чи означає це, що географічна мова є поданням орального псоріазу, або що географічна мова є окремою суттю, яка частіше зустрічається у хворих на псоріаз, можна дискутувати. Також зазначалося, що географічний язик частіше трапляється у пацієнтів із тріщинами та атопічним дерматитом.
Бляшки, пов'язані з розладом, найчастіше виявляються на передніх двох третинах спинного язика. Кінчик і бічні межі - це райони в цьому регіоні, які, як правило, мають найбільшу концентрацію уражень. Рідко бляшки розвиваються на таких інших ділянках слизової оболонки порожнини рота, як слизова оболонка щік, слизова оболонка губ і м’яке піднебіння. Навіть у цих випадках мова майже завжди втягується.
Поразки починаються як невелика біла пляма, яка збільшується відцентрово і розвиває центральну еритематозну атрофічну зону. Центральна еритематозна область є результатом атрофічних ниткоподібних сосочків. Атрофічні райони принаймні частково оточені піднесеною жовтувато-білою серпігінозною або фестончастою межею. Пацієнти часто не підозрюють про розлад, поки не виявлять ураження при звичайному оральному огляді.
Ті, хто помічає мігруючі бляшки, часто повідомляють про історію загоєння уражень протягом декількох днів або тижнів із розвитком нових уражень в іншій області. Географічна мова, як правило, є безсимптомним розладом. Деякі пацієнти відчувають печіння або чутливість до гарячої та/або гострої їжі. У дуже рідкісних випадках ці відчуття печіння будуть сильними або достатньо постійними, щоб викликати зміну способу життя та харчування.
Географічну мову зазвичай можна діагностувати клінічно. Якщо потрібна біопсія, зразок слід отримати з периферичної частини ураження. Гістологічно географічний язик описується як псоріазоподібний мукозит, оскільки багато особливостей нагадують шкірний псоріаз. Класичні особливості включають гіперпаракератоз, акантоз, витягнуті епітеліальні хребти та спонгіоз. Також можуть спостерігатися мікроабсцеси Мунро - колекції нейтрофілів в епітелії. Нейтрофільна участь може бути настільки інтенсивною, що, на думку деяких, вона відповідає за руйнування та атрофію поверхневого епітелію.
При диференціальному діагнозі слід враховувати еритроплакію, лейкоплакію та кандидоз ротової порожнини. Жовтувато-біла серпігінозна або кільцева облямівка, що оточує еритематозну атрофічну область, є класичною клінічною ознакою для географічної мови і повинна запобігати плутанині. Шкірний огляд для виявлення псоріазу також може допомогти встановити діагноз.
Еритроплакія - це переважно захворювання середнього та старшого віку, і ураження найчастіше вражають язик, м’яке піднебіння та дно рота. Можуть бути присутніми численні ураження, які можуть виглядати як добре розмежовані еритематозні плями або бляшки.
Лейкоплакія (прилипаючі білі кератотичні бляшки) може оточувати ділянки еритроплакії (еритролейкоплакія) або бути ізольованою знахідкою. Білі нальоти, що нагадують сир, характеризують псевдомембранозний кандидоз порожнини рота.
Еритематозний кандидоз представляє собою еритематозні плями на мові, які втратили ниткоподібні сосочки. Білі плями можуть бути помітні в оточенні еритематозних атрофічних районів, але вони не є головним компонентом.
Як правило, лікування не потрібно, оскільки ураження географічного язика мають доброякісний характер і, як правило, безсимптомно. Зазвичай заспокоєння пацієнта - це все, що потрібно. Пацієнтам, які відчувають дискомфорт і біль, рекомендується уникати гострої їжі, обережного чищення язика та уникати різких полоскань рота. Останній можна замінити заспокійливим сольовим полосканням.
Окрім зміни звичок до здоров’я порожнини рота, пацієнти можуть використовувати такі місцеві кортикостероїди, як флуоцинонід або гель бетаметазону, які можуть полегшити при безпосередньому застосуванні до вогнищ ураження у вигляді тонкої плівки кілька разів на день. Нещодавно місцева такролімусова 0,1% мазь успішно застосовується для лікування симптоматичної географічної мови
Враховуючи, що ураження у цьому випадку протікали безсимптомно, лікування не проводилось. Чоловіка заспокоїли, що географічна мова є доброякісним розладом.
Випадок №2: кандидоз порожнини рота
Кандидоз ротової порожнини, також відомий як молочниця, вперше був описаний французьким педіатром Франсуа Валле. Вважається найпоширенішою грибковою інфекцією в ротовій порожнині і, як правило, спричинюється дріжджоподібним грибковим організмом Candida albicans. Інші представники роду Candida, такі як C. tropicalis, C. krusei, C. parapsilosis та C. Gilliermondii, також можуть бути виявлені в ротовій порожнині, але рідко викликають розлад. Расової чи гендерної схильності не виявлено.
Діморфний за своєю природою, C. albicans може існувати як у вигляді гіфів, так і у формі дріжджів. Гіфальна форма зазвичай асоціюється з вторгненням до хазяїна, тоді як дріжджова форма відносно нешкідлива. Candida albicans може бути компонентом нормальної мікрофлори порожнини рота приблизно у 30% - 50% осіб.5 Більшість із цих пацієнтів будуть переносити організм без будь-яких клінічних ознак інфекції. Захворювання найчастіше зустрічається у новонароджених та немовлят, пацієнтів, які в анамнезі вживали антибіотики чи кортикостероїди широкого спектру дії, хворих на ксеростомію та імунодепресантів (наприклад, людей похилого віку або осіб, ослаблених цукровим діабетом або ВІЛ). сприйнятливий, приблизно у 37% інфекція розвивається до першого місяця життя.
Кандидоз ротової порожнини демонструє широкий спектр клінічних проявів, включаючи псевдомембранозний, еритематозний, хронічний гіперпластичний та слизово-шкірний. Клінічно прилиплий білий наліт, що нагадує сир або сир, характеризує псевдомембранозний кандидоз.
Найчастіше ураження вражають слизову щік, піднебіння, ясен, глотки та/або спинного язика. Білі бляшки складаються з дріжджів, маси гіф, десквамованих епітеліальних клітин та сміття. Вишкрібання бляшок лезом язика або натирання їх марлею може прибрати ураження. Слизова, що лежить в основі, може бути нормальною або еритематозною і часто кровоточить.
Еритематозний кандидоз, найпоширеніша форма кандидозу порожнини рота, включає такі сутності, як гострий атрофічний кандидоз, серединний ромбоїдний глосит, хронічний мультифокальний кандидоз, ангулярний хейліт та стоматит зубного протезу. Класичні ураження еритематозного кандидозу призводять до втрати ниткоподібних сосочків на спинному язиці, що призводить до атрофічного еритематозного плями або нальоту.
Хронічний гіперпластичний кандидоз є найменш поширеною формою, і ці бляшки не можна видалити вишкрібанням. Ураження хронічного гіперпластичного кандидозу, як правило, розташовуються на передній слизовій оболонці щіки і клінічно не відрізняються від лейкоплакії. Хронічний слизово-шкірний кандидоз - це імунологічний розлад, що характеризується кандидозними інфекціями порожнини рота, нігтів, шкіри та інших поверхонь слизової.
Гістологічна картина варіюється залежно від того, яка клінічна форма інфекції оцінюється. Найчастіше паракератоз спостерігається разом з подовженням епітеліальних хребтів. Нейтрофільні мікроабсцеси часто виявляють у рогівковому та остистому шарах. Хронічне запалення сполучної тканини, що лежить в основі, може спостерігатися при тривалих інфекціях Candida. Гіфи виявляються вбудованими в паракератиновий шар і рідко вражають підлягаючий епітелій, якщо пацієнт не страждає серйозним імунітетом.
Гіфи, псевдогіфи (по суті видовжені дріжджові клітини) та дріжджі можна легко ідентифікувати при фарбуванні методом періодичної кислоти-Шиффа (PAS). Грибково-клітинні стінки містять велику кількість вуглеводів, мішень для фарбування PAS. Препарат КОН від 10% до 20% може бути використаний для швидкої оцінки пацієнтів на наявність грибкових організмів. Культура може остаточно ідентифікувати організм і отримується шляхом розтирання стерильного ватного тампона над вогнищем ураження та нанесення його на агаровий нахил Сабуро. Протягом двох-трьох днів інкубації при кімнатній температурі з’явиться вершковий ріст C. albicans з гладкою поверхнею.
Залежно від клінічного підтипу, диференціальний діагноз може включати лейкоплакію, географічний язик, волохатий язик, контактний стоматит, хімічний опік, сифіліс, плоский лишай, еритроплакію та афтозний стоматит.
Існує безліч варіантів лікування пацієнтів з кандидозом порожнини рота. Ністатин є найпопулярнішим засобом лікування і застосовується з 1950-х років. Цей препарат доступний як суспензія, так і пастила (пастила).
Зазвичай пероральну суспензію ністатину приймають чотири рази на день і тримають у роті якомога довше, перш ніж пацієнт проковтне або відхаркує. Як варіант, одну або дві пастили (200 000-400 000 одиниць) можна повільно розчиняти в роті, чотири-п’ять разів на день, протягом 10-14 днів. Ністатин має гіркий смак, що може призвести до низького рівня прихильності пацієнта. Клотримазол випускається у вигляді пастилки з приємним смаком і має незначні побічні ефекти. Пацієнтам пропонується повільно розчиняти одну пастилу (10 мг) у роті, п’ять разів на день протягом 10-14 днів. Пацієнти, яким потрібна системна терапія, зазвичай отримують лікування флуконазолом або ітраконазолом
Загальний прогноз для хворих на кандидоз ротової порожнини чудовий. Лікування відповідними протигрибковими засобами призводить до швидкого вирішення. Якщо ураження не реагує належним чином на протигрибкову терапію, слід провести біопсію, щоб виключити такі основні розлади, як плоскоклітинний рак або плоский лишай. Слід також розглянути можливість обробки основної імуносупресії.
У цьому випадку пацієнт лікувався пастилами ністатину протягом двох тижнів з повним дозволом.
Керрі Роббінс, доктор медицини, є резидентом кафедри дерматології медичного коледжу Бейлора в Х'юстоні. b>Дам’ян Ютріч є студентом другого курсу стоматології Стоматологічної школи Техаського університету, також у Х'юстоні.
Список літератури
- Neville BW, Damm DD, Allen CM, et al. Усно-щелепно-лицьова патологія, 3-е вид. Філадельфія, Пенсільванія: СБ Сондерс; 2008: 779-781.
- Gonzaga HF, Torres EA, Alchorne MM, Gerbase-Delima M. І псоріаз, і доброякісний міграційний глосит пов'язані з HLA-Cw6. Br J Дерматол. 1996 вересень; 135 (3): 368-70.
- Morris LF, Phillips CM, Binnie WH, et al. Ураження ротової порожнини у хворих на псоріаз: контрольоване дослідження. Кутіс. 1992; 49: 339-344.
- Ishibashi M, Tojo G, Watanabe M, et al. Географічний язик, оброблений місцевим такролімусом. J Dermatol Case Rep.2010; 4: 57-59. Доступно за адресою www.ncbi.nlm.nih.gov/pmc/articles/PMC3157822/.
- Arendorf TM, Walker DM. Поширеність та внутрішньоротовий розподіл Candida albicans у людини. Arch Oral Biol. 1980; 25: 1-10.
- Merenstein D, Hu H, Wang C та ін. Колонізація видами Candida слизової оболонки порожнини рота та піхви у ВІЛ-інфікованих та неінфікованих жінок. СНІД Res Hum ретровіруси. 2013; 29: 30-34.
- Аллен К.М. Діагностика та лікування кандидозу порожнини рота. J Am Dent доц. 1992; 123: 77-82.
Усі електронні документи доступні 9 квітня 2013 року.
- ЩО РОБИТИ ЗАБАГАТО ФІБРІНОГЕНУ - клінічний консультант
- На що звертати увагу при медикаментозній кропив’янці - клінічний радник
- ЧОМУ ЦЕЙ ХВОРИЙ КЛ КЛІНІЧНИЙ КОНСУЛЬТАНТ
- Що викликає сухі білі плями на шкірі - здоров’я Scripps
- Клінічне випробування та дослідження з дієтичного харчування на рослинах 2020 року