Гепатопротекторна дія інгібітора SGLT2 на неалкогольну жирову хворобу печінки
Sumida Y 1 *, Yoneda M 1, Tokushige K 2, Kawanaka M 3, Fujii H 4, Yoneda M 5, Imajo K 5, Takahashi H 6, Ono M 7, Nozaki Y 8, Hyogo H 9, Koseki M 10, Yoshida Y 11, Kawaguchi T 12, Kamada Y 13, Eguchi Y 14, Okanoue T 15, Nakajima A 5; Японська дослідницька група НАФЛД (JSG-NAFLD) 16
1 Відділ гепатології та панкреатології, кафедра внутрішніх хвороб, Медичний університет Айті, Японія
2 Кафедра внутрішніх хвороб Інституту гастроентерології Токійського жіночого медичного університету, Токіо, Японія
3 Кафедра загальної внутрішньої медицини2, Медична школа Кавасакі, Окаяма, 700-8505, Японія
4 Кафедра гепатології, Вища медична школа, Міський університет Осаки, Осака, Японія
5 Відділ гастроентерології та гепатології, Вища школа медицини міського університету Йокогами, Йокогама, Японія
6 Кафедра метаболізму та ендокринології, Медичний факультет, Університет Саги, Сага, Японія
7 Відділ гастроентерології та гепатології, відділення внутрішніх хвороб, Токійський медичний центр жіночого медичного університету, Токіо, Японія
8 Кафедра гастроентерології, Національний центр глобального здоров'я та медицини, Токіо, Японія
9 Відділення гастроентерології загальної лікарні ім. Я. Хіросіми, Японія
10 Кафедра серцево-судинної медицини, Медичний факультет, Вища школа медицини університету Осаки
11 Відділення гастроентерології та гепатології муніципальної лікарні Суїта, Осака, Японія
12 Відділ гастроентерології, Медичний факультет, Медична школа Університету Куруме, Куруме, Японія
13 Кафедра молекулярної біохімії та клінічних досліджень, Медична школа університету Осаки, Суїта, Осака, Японія
14 Центр печінки, Університетська лікарня Саги, Сага, Японія
15 Гепатологічний центр, лікарня Сайсейкай Суіта, Осака, Японія
16 Японський дослідницький центр стратегічного медичного управління, Нагоя, Айті, Японія
Відповідний автор: Йосіо Суміда
Адреса: Відділ гепатології та панкреатології, кафедра внутрішньої медицини, Медичний університет Айті, Нагакуте, Айчі 480-1195, Японія; Тел .: + 81-561-62-3311; Факс: + 81-561-62-1508; Електронна адреса: [email protected]
Дата отримання: 04 лютого 2020 р .; Прийнята дата: 26 лютого 2020 р .; Дата публікації: 05 березня 2020 р
Цитування: Суміда Y, Yoneda M, Tokushige K, Kawanaka M, Fujii H, Yoneda M, Imajo K, Takahashi H, Ono M, Nozaki Y, Hyogo H, Koseki M, Yoshida Y, Kawaguchi T, Kamada Y, Eguchi Y, Okanoue T, Nakajima A; Японська дослідницька група НАЖХП (JSG-NAFLD). Гепатопротекторна дія інгібітора SGLT2 на неалкогольну жирову хворобу печінки. Diab Res Відкритий доступ. 2020 р., 05 квітня; 2 (S1): 17-25.
Ключові слова: Безалкогольна жирова хвороба печінки; Натрій-глюкоза Котранспортер 2; Глюкагон, як пептид-1; Фіброз печінки; Гепатокарциногенез
Вступ
Безалкогольна жирова хвороба печінки (НАЖХП) включає 10-20% неалкогольного стеатогепатиту (НАСГ), який має високий ризик смерті від захворювання, пов’язаного з печінкою. Хоча не існує встановленої фармакотерапії для НАСГ, є великі сподівання на нові діабетичні препарати, що мають ефект схуднення. Зокрема, очікується, що інгібітори SGLT2 матимуть різнобічні ефекти, такі як втрата ваги, зменшення вісцерального жиру та зниження артеріального тиску на додаток до ефектів зниження рівня глюкози в крові, а масштабні клінічні випробування продемонстрували захисний ефект на такі органи, як серце та нирки. (Результати EMPA-REG, дослідження CVD-REAL, програма CANVAS, дослідження CREDENCE [1], дослідження DECLARE, дослідження DAPA-HF [2]). В останні роки повідомлялося, що інгібітори SGLT2 покращують стеатоз печінки та рівень АЛТ, а гепатопротекторні ефекти інгібіторів SGLT2 привертають увагу.
Діабет та хвороби печінки
Згідно з опитуванням про причину смерті хворих на цукровий діабет у всій країні (2001-1010, n = 45708), 9,3% померли від хвороб печінки (6,0% від раку печінки, 3,3% від цирозу), посівши третє місце після хвороб серця та пневмонії Met. За даними дослідницької групи NASH Міністерства охорони праці, праці та соціального забезпечення, серед діабетиків ризик смерті від гепатоцелюлярної карциноми був найвищим серед злоякісних пухлин [3]. Коли FibroScan було проведено у 1918 хворих на цукровий діабет у Гонконгу, стеатоз печінки був виявлений у 73%, а поширений фіброз печінки (≥9,6 кПа) був виявлений у 18%. Подібним чином, дослідження Роттердама в Нідерландах виявило підвищену ригідність печінки у кожного шостого хворого на діабет. З іншого боку, у дослідженні 1365 випадків НАЖХП, діагностованих за допомогою біопсії печінки Японської дослідницької групи НАЖХП (JSG-NAFLD), наявність діабету була фактором ризику розвитку фіброзу НАСГ [4]. У дослідженні JSG-NAFLD високий індекс HOMA-IR, показник резистентності до інсуліну, був незалежним фактором ризику розвитку фіброзу у хворих без діабету [5]. Таким чином, припускають, що діабет та резистентність до інсуліну не лише спричиняють НАЖХП, а й сприяють прогресуванню фіброзу печінки.
Сучасний стан лікування діабету за допомогою NASH/NAFLD
Ефективність інгібітора SGLT2 при порушенні функції печінки, пов’язаному з діабетом 2 типу
З метою дослідження впливу інгібіторів SGLT2 на функцію печінки у японських хворих на цукровий діабет 2 типу було проведено субаналіз канагліфлозину в японському клінічному дослідженні [8]. У піданалізі дослідження фази 2 рівні АЛТ були значно нижчими у 12-тижневій групі, яка отримувала канагліфлозин (n = 47), ніж у плацебо (n = 59) у пацієнтів з аномальним АЛТ. У піданалізі дослідження фази 3, канагліфлозин через 52 тижні знижував рівень АЛТ у 89% випадків аномального АЛАТ (n = 195), із середнім зниженням 16 МО/л. Зниження АЛТ було зворотно корельовано з Значення АЛТ перед лікуванням та кращі ефекти були отримані у пацієнтів з аномальним АЛТ. Подібним чином, піданаліз фази 2 дослідження канагліфлозину з Канади повідомив, що гепатобіліарні ферменти покращились порівняно з плацебо та інгібіторами DPP-4 і що поліпшення АЛТ корелювало з HbA1c та поліпшенням маси тіла. Згідно з клінічним випробуванням фази 3 люсеогліфлозину, група, яка отримувала люзеогліфлозин (n = 79), значно покращила рівень АСТ, АЛТ та ГГТ порівняно з плацебо [9]. Ці результати свідчать про гепатопротекторну дію інгібіторів SGLT2 у хворих на діабет 2 типу.
Корисність інгібітора SGLT2 для діабету з NASH/NAFLD
Отже, інгібітори SGLT2 також повинні бути ефективними для НАЖХП/НАСГ. Ми провели ретроспективний порівняльний аналіз 24 NAFLD, які отримували інгібітори SGLT2 протягом 24 тижнів, та 21 NAFLD, які отримували інгібітори DPP-4 протягом 24 тижнів, і виявили, що інгібітори SGLT2 впливали на втрату ваги, рівень ALT та зменшення жиру в організмі. За даними гістологічного дослідження печінки Акутою та співавт., У всіх випадках (n = 9) спостерігалося поліпшення стеатозу, а у трьох випадках - поліпшення фіброзу печінки [10]. Нещодавно з Японії було повідомлено про два рандомізованих контрольованих дослідження (РКИ). Порівняння 32 випадків діабету з НАЖХП, розділених на групу МТФ та групу люзеогліфлозину, показало, що люсеогліфлозин через 6 місяців виявляв вищу масу тіла, HbA1c, площу вісцерального жиру та стеатоз печінки значно покращувався [11]. Крім того, у відкритих РКТ іпрагліфлозину 50 мг та ПІО 15-30 мг, введення іпрагліфлозину протягом 24 тижнів покращувало жир і функції печінки, аналогічно ПІО, але значно зменшувало масу тіла та жир у порівнянні з ПІО [12]. Як описано вище, інгібітори SGLT2 можуть перевершувати інші ліки від діабету при лікуванні НАЖХП/НАСГ. Триває фаза 3 клінічного випробування з дапагліфлозином (дослідження DEAN).
Механізм дії інгібітора SGLT2 та поліпшення жирної печінки
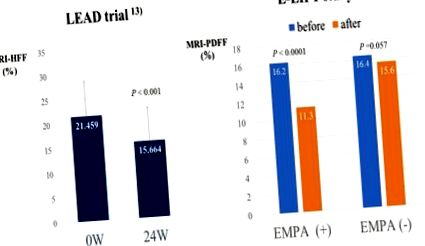
Рис-1: Вплив інгібіторів SGLT2 на вміст жиру в печінці, оцінений за допомогою магнітно-резонансної томографії: два перспективних випробування
Випробування LEAD: Лузепгліфлозин 2,5 мг/добу протягом 24 тижнів суттєво знижує вміст жиру в печінці, оцінений за допомогою MRI-HFF (печінкової жирової фракції) у 39 пацієнтів з НАЖХП з діабетом 2 типу.
E-LIFT: Пацієнти з НАЖХП (n = 22) значно зменшили вміст жиру в печінці за допомогою МРТ-PDFF (частки жирової щільності протонів) порівняно з тими, хто не отримував інгібітори SGLT2.
Рис-2: Імовірні механізми дії інгібітора SGLT2 при гепатопротекції
Хто є найкращими показаннями для інгібіторів SGLT2? (Таблиця-1)
Таблиця-1: Показання інгібіторів SGLT2 для НАЖХП/НАСГ
Проблеми інгібіторів SGLT2 при лікуванні NASH
Найбільше занепокоєння при застосуванні інгібітора SGLT2 викликають побічні ефекти. На додаток до полакіурії, дегідратації та інфекції сечовивідних шляхів, є серйозні повідомлення про діабетичний кетоацидоз та ампутацію нижніх кінцівок. У нашому випадку випадки НАЖХП/НАСГ страждають ожирінням, і є багато випадків раннього діабету до введення препарату СУ або інсуліну, і серйозних побічних ефектів не спостерігається, оскільки секреція інсуліну відносно підтримується. Однак інфекції статевих шляхів та сечовивідних шляхів, такі як свербіж та цистит, часто трапляються, і вони часто використовують протигрибкові мазі та пероральні антибіотики. Крім того, як протидію інгібітору SGLT2 слід розглядати неефективні випадки та випадки з підвищеним апетитом, використання з МТФ, агоністом рецепторів GLP-1 тощо. В Європі та США повідомляється, що він ефективний для пацієнтів, що не страждають ожирінням, та пацієнтів, які не страждають на цукровий діабет, проте необхідно враховувати переваги, засновані на економічних медичних вигодах.
Інгібітор SGLT2 та ефект придушення раку
Майбутня перспектива інгібіторів SGLT
В даний час розробляються подвійні інгібітори SGLT1/2, такі як сотагліфлозин (LX4211, Lexicon) та лікогліфлозин (Novartis). Встановлено, що сотагліфлозин є ефективним у пацієнтів із СД1, які не контролюються інсуліном. Хоча зараз тривають випробування фази 3 та 2 для лікування пацієнтів із діабетом 2 типу та серцевою недостатністю відповідно, дослідження NASH ніколи не розглядались. Лікогліфлозин - це пероральна сполука один раз на день, подвійний інгібітор SGLT1/2. Завершено дослідження фази 2a у 110 пацієнтів із ожирінням з НАСГ 1-3 стадії (NCT03205150). Первинний результат змінюється від вихідного рівня АЛТ на 12 тижні. Зарахованих пацієнтів випадковим чином розподіляли на три групи, включаючи лікогліфлозин 30 мг/добу (n = 44), лікогліфолзин 150 мг/добу (n = 44) та плацебо (n = 22) (NCT03205150 ) (Рис-3). На зустрічі з печінкою 2019 ® Гаррісон та його колеги продемонстрували дозозалежне покращення рівня печінкових ферментів та PDFF, пов’язане зі зниженням ваги. Однак 76,5% пацієнтів у групі вищих доз мали діарею проти
- Резистентність до інсуліну може прогнозувати неалкогольну жирову хворобу печінки при псоріазі, псоріатичному артриті
- Рослинний препарат MIT покращує безалкогольну жирову хворобу печінки, спричинену дієтою -
- Переривчастий вплив холоду покращує жирову хворобу печінки SFEBES2019 Товариство ендокринології BES
- Як 6 навчальних вправ з опору борються з жирною хворобою печінки 1MD
- Дієтична їжа при цирозі печінки, щоб їсти і уникати жирних захворювань печінки