JOP. Журнал підшлункової залози
Стамбульський університет, Стамбульський медичний факультет, кафедра загальної хірургії, Стамбул, Туреччина
* Автор-кореспондент: Гізем Онер
Стамбульський університет
Стамбульський медичний факультет
Кафедра загальної хірургії
Стамбул, Туреччина, 34390
Тел .: +905442094754
Електронна пошта: [електронна пошта захищена]
Отримано 09 лютого 2017 р-Прийнято 04 травня 2017 р
Анотація
Ключові слова
Холецистектомія; Панкреатит; Рецидив
Скорочення
КТ комп’ютерна томографія; ERCP ендоскопічна ретроградна холангіопанкреатографія; MRCP магнітно-резонансна холангіопанкреатикографія
ВСТУП
Лапароскопічна холецистектомія - це золотий стандартний підхід для профілактики гострих нападів жовчного панкреатиту. Автори зазвичай пропонують хірургічне втручання, коли клініка гострого жовчного панкреатиту підгруп і ферменти печінки починають зменшуватися [5].
У цьому дослідженні; ми оцінили пацієнтів із клінікою гострого жовчного панкреатиту, у яких в анамнезі була холецистектомія через жовчнокам'яну хворобу. Пацієнтів, у яких в анамнезі була холецистектомія, слід обстежити більш ретельно порівняно з пацієнтами без холецистектомії.
МАТЕРІАЛ І МЕТОД
Ми провели ретроспективний аналіз хворих на гострий біліарний панкреатит (АТ) на медичному факультеті Стамбула, кафедра загальної хірургії, з січня 2012 року по грудень 2015 року. За цей період було виявлено 246 пацієнтів з гострим жовчним панкреатитом. У дослідження було включено тридцять пацієнтів, яким раніше була проведена холецистектомія від цих пацієнтів. Всі клінічні записи були ретроспективно переглянуті. При гострому жовчному панкреатиті діагностували підвищений рівень амілази в сироватці крові та сечі та біль у жовчі.
Прийом через рот був припинений після постановки діагнозу. Була призначена знеболююча терапія. Інформована згода була отримана від усіх учасників, і дослідження відповідало рекомендаціям Гельсінкської декларації. Протокол дослідження був затверджений інституційним комітетом з етики.
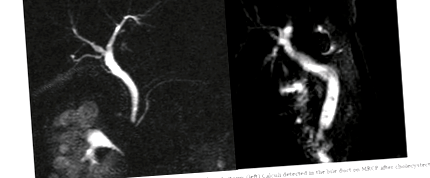
У дослідження були включені пацієнти, які мали камені в жовчовивідних шляхах без анамнезу холецистектомії (холецистохоледохолітіазис), та пацієнти з відомим жовчним конкрементом, які мають дані про напад панкреатиту після холецистектомії. У найбільш оновлених дослідженнях; був зазначений відповідний час для проведення холецистектомії після гострого нападу холециститу, як і в наступні три дні або через шість тижнів. У нашому дослідженні ми обговорили клінічний перебіг пацієнтів, які перенесли холесистектомію з різними інтервалами часу (Фігура 1).
Фігура 1. Нормальна поява холедохової протоки на MRCP після холецистектомії (ліворуч) Камені, виявлені в жовчній протоці на MRCP після холецистектомії (праворуч).
З дослідження злоякісності, травми, інфекції та алкогольний панкреатит, гіперліпопротеїнемія, вроджена підшлункова залоза аномально (відділ підшлункової залози тощо) та гіперліпідемія виключаються з дослідження.
Усі пацієнти були обстежені УСГ під час прийому. Гепатобіліарний УЗД був корисним інструментом для визначення переваги MRCP (магнітно-резонансна холангіопанкреатіографія). Пацієнтів з високим рівнем холестатичних ферментів (ALP, GGT та білірубіни), що перевищує норму, обстежували MRCP, щоб виключити будь-який конкремент або інше обструктивне ураження жовчовивідних шляхів.
Комп’ютеризована ангіографічна томографія черевної порожнини з посиленим оральним контрастом була кращою для пацієнтів із значенням Ренсона вище трьох або зі збільшенням значень білих кров’яних клітин (WBC) та С-реактивного білка (CRP) (Малюнок 2).
Малюнок 2. Тридцятитрирічна жінка з гострим жовчним панкреатитом, яка перенесла екстракцію каменів із загальної жовчної протоки за допомогою ERCP після холецистектомії.
Бали Ренсона та Бальтазара визначаються під час прийому. За переглянутою системою класифікації в Атланті пацієнти класифікуються як легкі, середні або важкі.
Пацієнти у віці, у яких діагностовано некротизуючий панкреатит, первинний склерозуючий холангіт, псевдокісти, небіліарний панкреатит, внутрішньопечінковий літіаз, первинний біліарний цироз, пухлини жовчного міхура та жовчних проток або панкреатит, викликаний лікарськими засобами; а ті, хто не прийняв операцію, були виключені з дослідження.
Пацієнтів оцінювали відповідно до різниці у віці, статі, анамнезі холецистектомії, результатах аналізів крові, захворюваності та смертності, проведених інвазивних процедурах та середній тривалості перебування в лікарні.
РЕЗУЛЬТАТИ
У дослідження було включено 31 пацієнта. Середній вік становив 51,5 (21-73). Було вісім чоловіків (середній вік: 52,5 (43-63)) та 24 жінки (середній вік: 51,2 (21-73)) (Таблиця 1).
Не було патологічних знахідок у УЗД черевної порожнини у 20 пацієнтів. У 11 хворих; непрямі знахідки біліарного панкреатиту були виявлені як холедохолітіаз, розширений холедох, розширений вірсунг та розширення внутрішньо-позапечінкового жовчного дерева. Двадцять три пацієнти пройшли обстеження за допомогою MRCP. У 17 із цих пацієнтів виявлено розширення конкрементів та розширення жовчних шляхів. Жовчні шляхи були нормальними у шести з цих пацієнтів.
Двох пацієнтів, які мали показник Рейнсона вище трьох і зростали значення лейкоцитів та СРБ, під час прийому спостерігали з ангіографічною КТ черевної порожнини з посиленим оральним контрастом. Один пацієнт пройшов обстеження КТ через високий рівень лейкоцитів та СРБ, і було виявлено набряковий панкреатит. КТ було проведено іншому пацієнтові через протипоказання МРТ-скринінгу, а також спостерігали холедохолітіазис і розширення жовчних проток.
Середній розрахований бал Ренсона дорівнював 1. Для переглянутої бальної системи в Атланті 28 пацієнтів оцінювали як легких, одного - як середньотяжких, і два з них були важкими. У двох важких випадках на КТ було виявлено некроз, а в одному з помірних випадків - набряковий панкреатит. Середній бал Бальтазара для легких випадків становив 0, середнього ступеня; 0, а для важких випадків - сім (Таблиця 2).
У десяти пацієнтів один раз в анамнезі був ERCP, у трьох інших - двічі запис ERCP. ERCP проведено 19 пацієнтам (61%), яких рентгенологічно та клінічно вважали механічною обструкцією. Видалення каменю із загальної жовчної протоки проведено 12 пацієнтам під час процедури ЕРХП. У семи пацієнтів каменю не виявлено. Рішення про проведення ЕРХПП було прийнято відповідно до клінічного перебігу (рівні холестатичного ферменту) та рентгенологічних скринінгів пацієнтів (УЗД живота та MRCP).
ЕРХПТ проводили трьом пацієнтам через підвищений рівень холестатичних ферментів та рівня білірубіну, хоча рентгенологічно жовчні шляхи були нормальними. У двох пацієнтів стався важко інфікований некротизуючий панкреатит, який у цих пацієнтів закінчився летально через сепсис та поліорганну недостатність. Процедуру черезшкірного дренування провели одному пацієнту після виявлення збору в ложі жовчного міхура. Середня тривалість перебування в лікарні становила 4-5 днів (1-13 днів). Не виявлено кореляції між рівнями СРБ, некрозом та клінічним ступенем тяжкості. Був підтверджений інтервал часу, який коливається від декількох днів до років між часом холецистектомії та першим рецидивом жовчного панкреатиту.
ОБГОВОРЕННЯ
Точний анамнез пацієнта та необхідний фізичний огляд мають першорядне значення для встановлення діагнозу панкреатиту. Пацієнта необхідно допитати про можливий анамнез жовчних кольок. Пацієнти в основному скаржаться на сильний біль в епігастрії, що іррадіює в спину. Зазвичай це супроводжується здуттям живота (може бути вторинним щодо внутрішньоочеревинного збору) з нудотою та блювотою [6].
Виникнення жовчнокам’яної хвороби залежить від різної етіології: кількості солей жовчі в співвідношенні жовчі та холестерину, балансу між факторами, що стимулюють утворення міцели, та тими, що її запобігають, та інфекційними патологіями [7]. Камені в жовчних протоках як і раніше є основною причиною гострого рецидивуючого панкреатиту у хворих на холецистектомію. Під час холецистектомії; іноді камені, пропущені в жовчовивідних шляхах, викликають культи кістозної протоки або внутрішньопечінкові літіази. Особливо широко поширені камені, які виникають після ЕРХП і сфінктеротомії. У нашому дослідженні; ми оцінили частоту повторних жовчних панкреатитів, які спостерігались у пацієнтів, які раніше мали холецистектомію в анамнезі. Обговорюється, чи є холецистектомія фактором зменшення поширеності рецидивуючого панкреатиту.
Тести функції печінки та рівні білірубіну спостерігаються у нормальних межах для пацієнтів з гострим жовчним панкреатитом. Враховуючи це, цих пацієнтів слід оцінювати більш ретельно. Щоб запобігти залишенню конкрементів в жовчовивідних шляхах, передопераційна холангіографія є кращою під час холецистектомії. Цим можна виявити конкременти в жовчовивідних шляхах, і стає можливим втручання під час операції. Екстракція каменю може бути здійснена шляхом дослідження кістозної протоки та загальної жовчної протоки, а функція сфінктера Одді може бути збережена [8, 9]. Щоб застосувати цю процедуру, має бути достатньо обладнання, а хірургічна команда повинна мати необхідний досвід. У нашому дослідженні; У 13 пацієнтів (42%) діагностовано механічний іктер, виявлення холангіту спостерігали у двох пацієнтів (6%). З іншого боку, у деяких із цих пацієнтів ані рентгенологічно, ані з ЕРХПГ конкременти не спостерігались. Холестатичні показники були виявлені за межі норми за допомогою біохімічних тестів.
Застосування інтраопераційної холангіографії у кожного пацієнта не є економічно ефективним підходом. Крім того, інтраопераційна холангіографія не передбачає виявлення дрібних каменів та вторинних конкрементів, які можуть виникнути після операції. Крім того, може бути непотрібним втручання для тих, хто проходить через сфінктер Одді. Інтраопераційна холангіографія може бути використана в окремих випадках, які сумніваються щодо конкрементів у передопераційному рентгенологічному огляді жовчовивідних шляхів.
Холецистектомія пропонується зменшити ризик гострого жовчного панкреатиту у пацієнтів, у яких відомі конкременти в жовчному міхурі та є клінічно симптоматичними. У дослідженнях, проведених з великою популяцією пацієнтів, було виявлено, що холецистектомії на ранніх термінах (через три дні після початку клініки або через шість тижнів) після місцевих або системних ускладнень залишків жовчного панкреатиту рецидиви спостерігались набагато рідше. Таким чином, зменшується частота ускладнень (жовчна коліка, холедохолітіазис, холангіт та рецидивуючий панкреатит), які виникають через конкременти в жовчних шляхах [10].
Сфінктеротомія з процедурою вилучення каменів, виконаною за допомогою ERCP, є золотим стандартним підходом для калькуля в загальній жовчній протоці. Він не є кращим у випадках гострого жовчного панкреатиту з легкою клінікою, але може бути корисним для тих, хто має асоційовану клініку холангіту і не підходить для холецистектомії [11].
При порівнянні цих двох різних підходів; ERCP не перевершує холецистектомію в довгостроковій перспективі для зменшення частоти рецидивів жовчовивідних шляхів, крім того, їй не слід віддавати перевагу, якщо це не потрібно [12]. Деякі пацієнти, які перенесли холецистектомію з гострим жовчним панкреатитом, переносять панкреатит після холецистектомії, і важливо, щоб пацієнти такої групи ризику могли бути визначені заздалегідь. У нашому дослідженні, хоча кількість пацієнтів була низькою, показано, що пацієнти з попередньою історією ЕРХПГ або пацієнти з високим загостренням холестазу при першому нападі панкреатиту були в групі ризику. Однієї холецистектомії недостатньо для профілактики панкреатиту у пацієнтів такої ризикованої групи.
ВИСНОВОК
У нашому дослідженні було зазначено, що лише холецистектомія не запобігає повністю ризику виникнення панкреатиту. Через це його слід оцінювати у всіх різних аспектах, таких як; клінічний перебіг (вік, будь-які інші відомі захворювання, попередні напади), УЗД жовчовивідних шляхів та MRCP, якщо це необхідно, і повинні діяти відповідно. Враховуючи різні періоди часу між кожною атакою, необхідні перспективні рандомізовані дослідження, що мають більший час спостереження з більшою популяцією пацієнтів.
Конфлікт інтересів
Автори заявили, що не існує конкуруючих інтересів.
- Як запобігти обмороженню та переохолодженню Медична енциклопедія MedlinePlus
- Аналіз ринку дитячого ожиріння 2020 Insight Medical Publishing
- Статистика споживання харчових волокон та профілактика ожиріння Insight Medical Publishing
- Як найкраще оговтатися від гострого панкреатиту Панкреатит - надихайте
- Як музиканти можуть запобігти ортопедії артриту