Акромегалія
На цій сторінці:
Що таке акромегалія?
Акромегалія - це розлад, який виникає, коли ваше тіло виробляє занадто багато гормону росту (ГР). Виробляється переважно в гіпофізі, GH контролює фізичний ріст тіла. У дорослих надмірна кількість цього гормону призводить до збільшення кісток, хрящів, органів тіла та інших тканин. Загальні зміни зовнішнього вигляду включають збільшений або набряклий ніс, вуха, руки та ноги.
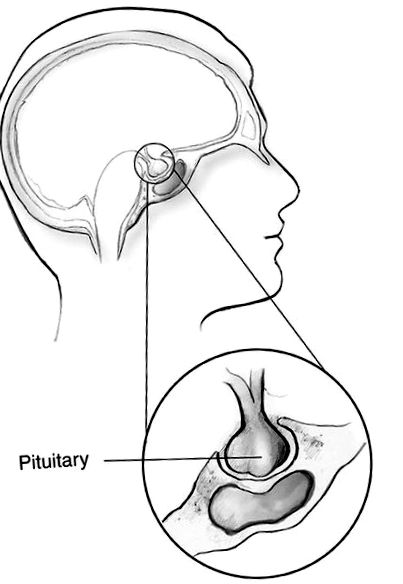
Наскільки поширеною є акромегалія?
Акромегалія зустрічається рідко. За підрахунками вчених, приблизно у 3-14 з кожних 100 000 людей діагностовано наявність акромегалії. 1
Хто частіше розвиває акромегалію?
Акромегалія найчастіше діагностується у дорослих середнього віку, але симптоми можуть проявлятися в будь-якому віці. У дітей занадто велика кількість гормону росту викликає стан, який називається гігантизм, а не акромегалія. Гігантизм виникає, коли надлишок GH починається до кінця статевого дозрівання, коли пластинки для росту дітей зливаються або закриваються. Наявність занадто великої кількості гормону росту до закриття пластин росту змушує дітей рости високими.
Які ускладнення акромегалії?
Акромегалія піддається лікуванню у більшості людей. Але оскільки симптоми з’являються повільно, проблеми зі здоров’ям можуть розвинутися до того, як розлад буде діагностовано та вилікувано.
Проблеми зі здоров’ям можуть включати
- діабет 2 типу
- гіпертонія
- хвороба серця
- апное сну
- артрит
- зап’ястково-тунельний синдром
- інші стани, що впливають на кістки та м’язи
Люди з акромегалією також мають підвищений ризик розвитку поліпів товстої кишки, які, якщо їх не видалити, можуть перерости в рак товстої кишки.
Деякі люди з акромегалією можуть мати генетичний стан, який може призвести до розвитку пухлин у різних частинах їх тіла. Збільшення GH може спричинити ріст цих інших пухлин.
Нелікована, акромегалія може призвести до серйозних проблем зі здоров’ям та ранньої смерті. Але при успішному лікуванні симптоми, як правило, покращуються і можуть взагалі зникнути. Тривалість життя може нормалізуватися. 2
Які симптоми акромегалії?
Симптоми акромегалії можуть відрізнятися від людини до людини. Загальні зміни у зовнішньому вигляді включають
- руки та ноги стають більшими та набряклими - ви можете помітити зміну розміру кільця або взуття, особливо ширини взуття
- губи, ніс і язик збільшуються
- зміни кісток: виступають чоло і нижня щелепа, міст носа збільшується, а простір між зубами збільшується
- шкіра стає товстою, грубою і жирною
- посилюється потовиділення та запах шкіри
- голос стає глибшим
- мітки на шкірі - невеликі, як правило, тілесні нарости шкіри, які мають підняту поверхню, - можуть стати більшими або темнішими
Інші загальні симптоми включають
- головний біль
- болі в суглобах
- проблеми із зором
Що викликає акромегалію?
Акромегалія розвивається, коли гіпофіз виділяє занадто багато гормону росту в організм протягом тривалого періоду часу. Коли GH потрапляє в кров, це сигналізує про те, що печінка виробляє інший гормон, який називається інсуліноподібним фактором росту I (IGF-I). IGF-I - гормон, який насправді призводить до зростання кісток і тканин тіла. Високий рівень цього гормону також спричиняє зміни в тому, як організм переробляє глюкозу (цукор у крові) та ліпіди (жири), що може призвести до діабету 2 типу, високого кров’яного тиску та серцевих захворювань.
Більше ніж у 9 із 10 випадків акромегалію викликає пухлина в гіпофізі, яка називається аденомою гіпофіза. 3 Рідше причиною може бути пухлина в іншій частині тіла.
Хоча вчені не знають, що викликає розвиток цих пухлин, генетичні фактори можуть зіграти свою роль. У дорослих молодих людей акромегалія пов’язана з дефектами певних генів.
Пухлини гіпофіза
Пухлини гіпофіза майже завжди доброякісні або неракові. Деякі пухлини ростуть повільно, і симптоми занадто великої кількості гормону росту можуть не помічатися протягом багатьох років. Інші пухлини можуть швидко рости.
Залежно від своїх розмірів та локалізації пухлина може тиснути на інші тканини гіпофіза. Можливі ефекти включають
- зміни менструації у жінок
- еректильна дисфункція у чоловіків
- зміни гормону щитовидної залози, що може вплинути на вагу, рівень енергії, волосся та шкіру
- зниження рівня кортизолу, що може спричинити втрату ваги, запаморочення, втому, зниження артеріального тиску та нудоту
Пухлина, яка збільшується в великих розмірах, може також тиснути на сусідні ділянки мозку. Це може призвести до інших симптомів, таких як головний біль та проблеми із зором.
Деякі пухлини гіпофіза, які створюють гормон росту, можуть також підвищувати рівень інших гормонів в організмі. Наприклад, пухлина може виробляти пролактин, гормон, який спонукає молочні залози виробляти молоко. Це може призвести до виділення грудного молока у жінок.
Негіпофізарні пухлини
Рідко акромегалію викликають пухлини, розташовані в гіпоталамусі - невеликій ділянці мозку поблизу гіпофіза, підшлункової залози, легенів або інших частин грудної клітки або живота. Деякі з цих пухлин самі виробляють гормон росту. Але частіше пухлини виробляють гормон, що вивільняє гормон росту (GHRH), гормон, який сигналізує гіпофізу про вироблення гормону росту.
Як лікарі діагностують акромегалію?
Аналізи крові
Лікарі найчастіше діагностують акромегалію, призначаючи два аналізи крові, які допомагають визначити, чи надмірно багато в організмі виробляється гормону.
- Тест IGF. Рівні GH в крові можуть змінюватися протягом дня. Надійним способом відстеження гормону росту в організмі є вимірювання рівня IGF-I в крові. У більшості випадків високий рівень IGF-I свідчить про наявність у вас акромегалії.
- Пероральний тест на толерантність до глюкози. Для підтвердження діагнозу лікар призначить пероральний тест на толерантність до глюкози. Для цього тесту ви будете пити цукристу рідину. Потім медичний працівник перевірятиме вашу кров кожні півгодини протягом 2 годин для вимірювання рівня гормону росту. Цукор у напої, як правило, спричиняє зниження рівня ГР. Але якщо ваше тіло виробляє занадто багато гормону, ці рівні не знизяться в достатній мірі - тим самим підтверджуючи діагноз акромегалія.
Тести зображень
Якщо аналізи крові підтвердять, що ваш організм виробляє занадто багато GH, ваш лікар проведе візуалізаційні тести для виявлення та вимірювання пухлини, яка може спричинити проблему. Два загальновживані тести:
- Магнітно-резонансна томографія. Переважним тестом для перегляду пухлини гіпофіза є магнітно-резонансна томографія (МРТ). МРТ використовує радіохвилі та магніти для створення детальних зображень внутрішніх органів та м’яких тканин без рентгенівських променів.
- Комп’ютерна томографія. Якщо МРТ не є хорошим варіантом для вас (наприклад, якщо у вас є кардіостимулятор або інший імплантат, який містить метал), ваш лікар може замість цього призначити комп’ютерну томографію (КТ). КТ використовує комбінацію рентгенівських променів та комп’ютерних технологій для створення зображень ваших органів та інших внутрішніх частин тіла.
МРТ може показати розташування та розміри пухлини гіпофіза.
Якщо візуалізаційний тест не виявляє пухлини гіпофіза, ваш лікар буде шукати негіпофізарні пухлини як причину високого рівня GH.
Як лікують лікарі акромегалію?
Варіанти лікування включають хірургічне втручання, ліки та променеву терапію. Цілями лікування є контроль розміру пухлини, повернення рівнів GH та IGF-I до норми, поліпшення симптомів та лікування пов'язаних з цим проблем зі здоров'ям. Жодне окреме лікування не підходить кожному. Ваш лікар порекомендує схему лікування, яка вам підходить, залежно від таких факторів, як ваш вік, розмір пухлини, вираженість симптомів, рівні GH та IGF-I та стан здоров'я.
Хірургія
Лікарі можуть видалити більшість пухлин гіпофіза за допомогою методу, який називається транссфеноїдна хірургія. Операція проводиться через ніс і клиноподібну пазуху, порожнистий простір в черепі за носовими проходами і нижче мозку. Є два підходи до цієї хірургії
- з мікроскопом — збільшувальний інструмент
- з ендоскопом - тонка, освітлена трубка з крихітною камерою
В обох підходах хірург використовує вдосконалену МРТ для сканування області навколо пухлини перед операцією. Потім він робить невеликий надріз у вашій ніздрі, щоб оглянути область та видалити пухлину за допомогою крихітних спеціальних інструментів. У мікроскопічній хірургії хірург використовує мікроскоп для збільшення області. В ендоскопічній хірургії камера ендоскопа замість цього надсилає зображення на телевізійний монітор. Ризики та результати однакові для обох підходів. 3
Коли пухлина, яка створює занадто багато GH, не знаходиться в гіпофізі, для видалення пухлини застосовуються інші типи хірургічних втручань. Видалення цих негіпофізарних пухлин також знижує рівень ГР та покращує симптоми акромегалії.
Ризики. Ускладненнями від хірургічного втручання можуть бути кровотечі, витікання ліквору, менінгіт, дисбаланс натрію (солі) та води та низький рівень гормонів гіпофіза. 3
Результати. Операція вважається успішною, якщо рівень GH та IGF-I в крові нормалізується через 12 тижнів. Відсоток лікування після операції становить близько 85 відсотків для невеликих пухлин і від 40 до 50 відсотків для великих пухлин. 3
Успішно, хірургічне втручання знімає тиск на сусідні ділянки мозку і спричиняє негайне зниження рівня GH. Набряк м’яких тканин може покращитися протягом декількох днів, але зміни обличчя можуть зайняти більше часу, щоб покращитися.
Хірургія є найбільш успішною у людей з меншими пухлинами гіпофіза. Успіх багато в чому залежить від майстерності та досвіду хірурга, а також місця розташування пухлини. Навіть досвідчені хірурги не можуть видалити пухлину, якщо вона знаходиться занадто близько до частин мозку, де хірургічне втручання буде ризикованим. Однак хірурги можуть видалити частину пухлини.
Постхірургічне лікування. У більшості випадків рівні GH та IGF-I покращуються, але не повертаються до норми. Якщо рівень цих гормонів все ще занадто високий або починає знову зростати, можливо, вам знадобиться подальше лікування. Найчастіше це передбачає прийом ліків. У деяких випадках лікар може рекомендувати повторну операцію.
Препарати
В даний час для лікування акромегалії використовують три типи ліків, але вони не є ліками. Ліки можна використовувати окремо або в поєднанні один з одним.
Аналоги соматостатину. Ліки, які найчастіше використовуються для лікування акромегалії, називаються аналогами соматостатину (ССА). Ці препарати стримують вивільнення ГР, а також можуть зменшити розмір пухлини гіпофіза. Кілька досліджень показали, що ці препарати безпечні та ефективні для тривалого лікування. Ліки доставляються ін’єкціями, але в даний час вчені вивчають інші варіанти, наприклад, таблетки. 4 Найпоширенішими побічними ефектами ССА є судоми, гази та діарея. Ці ефекти, як правило, слабкі і з часом проходять. У деяких людей можуть розвиватися камені в жовчному міхурі, які зазвичай не викликають симптомів. Випадання волосся можливе і, у рідкісних випадках, постійне. Контроль рівня цукру в крові зазвичай покращується, але рідко може погіршуватися.
Агоністи дофаміну. Ці ліки пригнічують вироблення GH та ріст пухлини, але не так добре, як SSA. Агоністи дофаміну найімовірніше працюють у людей з легким надлишком ГР, а також у тих, хто має як акромегалію, так і гіперпролактинемію (занадто багато гормону пролактину). Ліки приймають всередину. Побічні ефекти можуть включати нудоту, закладеність носа, втома, головний біль, запаморочення при стоянні, кошмари та зміни настрою.
Антагоністи рецепторів гормону росту. На відміну від інших двох ліків, антагоністи GH-рецепторів не заважають організму виробляти занадто багато GH. Натомість вони блокують GH подавати сигнал організму, щоб він зробив більше IGF-I. Препарат приймають у формі щоденної ін’єкції під шкіру, яку пацієнти можуть вводити самостійно. Побічні ефекти можуть включати проблеми з печінкою.
Радіотерапія
Третім варіантом лікування є променева терапія, яка використовує високоенергетичні рентгенівські промені або хвилі частинок для знищення пухлинних клітин. Цей тип лікування може бути рекомендований, якщо хірургічне втручання неможливе або не вдається видалити всю пухлинну тканину, а ліки не є варіантом або працюють для вас.
Стереотаксична. Кращим видом променевої терапії є стереотаксична променева терапія, яка використовує 3-D візуалізацію для точного спрямування високих доз опромінення на пухлину з різних кутів. 3 Іноді лікування можна проводити за один сеанс, зменшуючи ризик пошкодження сусідніх тканин. Однак разова доза може не спрацювати при дуже великих пухлинах і пухлинах, розташованих близько до нервів, які впливають на зір.
Звичайні. Другий варіант - звичайна променева терапія, яка також спрямована на пухлину зовнішніми пучками. Цей тип променевої терапії забезпечує невеликі дози опромінення в серії лікування протягом 4-6 тижнів.
Променева терапія використовує промені високої енергії для руйнування пухлинних клітин гіпофіза.
Оскільки променеве лікування з часом знижує рівні GH та IGF-I, це може зайняти роки, щоб це лікування помітно покращило симптоми акромегалії. Ваш лікар, швидше за все, призначить ліки, поки ви чекаєте, коли рівні GH та IGF-I повернуться до норми та покращать симптоми.
Всі форми променевої терапії змушують інші гормони гіпофіза з часом повільно зменшуватися. Близько половини людей, які отримують променеву терапію, потребуватимуть заміни гормону після закінчення лікування. Радіація також може погіршити фертильність пацієнта.
Втрата зору та травма головного мозку - рідкісні ускладнення. Рідко інші типи пухлин можуть розвиватися через багато років в районах, які знаходились на шляху променевого пучка.
Клінічні випробування на акромегалію
NIDDK проводить та підтримує клінічні випробування багатьох захворювань та станів, включаючи ендокринні. Випробування спрямовані на пошук нових способів запобігання, виявлення або лікування захворювань та покращення якості життя.
Які клінічні випробування для акромегалії?
Клінічні випробування - та інші види клінічних досліджень - є частиною медичних досліджень та включають таких людей, як ви. Коли ви зголосилися взяти участь у клінічному дослідженні, ви допомагаєте лікарям та дослідникам дізнатися більше про хвороби та покращити охорону здоров'я людей у майбутньому.
Дослідники вивчають багато аспектів акромегалії та гігантизму, такі як
- використання ліків для лікування гігантизму у дітей та підлітків
- генетичні фактори, які можуть спричинити розвиток пухлин гіпофіза, та способи лікування пухлин та пов'язаних з ними ускладнень у дітей та дорослих
Які клінічні дослідження щодо акромегалії шукають учасників?
Ви можете переглянути відфільтрований перелік клінічних досліджень з акромегалії, які відкриті та проводяться набором у
www.ClinicalTrials.gov. Ви можете розширити або звузити список, включивши клінічні дослідження з промисловості, університетів та приватних осіб; однак NIH не проводить огляд цих досліджень і не може гарантувати їх безпеку. Завжди розмовляйте зі своїм медичним працівником перед тим, як брати участь у клінічному дослідженні.
Список літератури
[1] Лаврентакі А, Палуцці А, Васс Дж. А., Каравітакі Н. Епідеміологія акромегалії: огляд популяційних досліджень. Гіпофіз. 2017; 20 (1): 4–9.
[2] Chanson P, Salenave S, Kamenicky P. Acromegaly. У: Fliers E, Korbonits M, Romijn JA, eds. Довідник з клінічної неврології. Т. 124. 1-е вид. Уолтем, Массачусетс: Elsevier B.V .; 2014: 197–219.
[3] Katznelson L, Laws ER Jr, Melmed S, et al. Акромегалія: керівництво клінічною практикою ендокринного суспільства. Журнал клінічної ендокринології та метаболізму. 2014; 99 (11): 3933–3951.
[4] Парагліола Р.М., Сальваторі Р. Нові ліганди рецепторів соматостатинових рецепторів при акромегалії. Межі в ендокринології. 2018; 9: 78.
Цей вміст надається як послуга Національного інституту діабету та хвороб органів травлення та нирок (NIDDK), що входить до складу Національного інституту охорони здоров’я. NIDDK перекладає та розповсюджує результати досліджень, щоб збільшити знання та розуміння здоров’я та хвороб серед пацієнтів, медичних працівників та громадськості. Вміст, вироблений NIDDK, ретельно перевіряється вченими NIDDK та іншими експертами.
NIDDK висловлює подяку:
Ліза Нахтігал, доктор медичних наук, Гарвардська медична школа та Центр нейроендокринних та гіпофізарних пухлин загальної лікарні Массачусетса
Зв'яжіться з нами
Національний інститут діабету та хвороб органів травлення та нирок
Інформаційний центр охорони здоров’я
- Акромегалія Причини, симптоми; Діагностика
- Діагностика, симптоми та лікування акромегалії
- Акромегалія 101 Діагностика та лікування захворювань (частина 1 із 2) Інститут неврології Тихого океану
- Квітень 2012 Основні моменти - Історія пацієнта Боротьба з акромегалією Неактивний архів
- 5 повсякденних продуктів харчування, які можуть бути пов’язані з раком - і як їх замінити - Національний