Вісцероптоз та синдром Елерса-Данлоса
Стівен Кучера
Стівен Н Салліван
2 Медична програма/острівна медична програма, Університет Вікторії, Британська Колумбія, Канада
Анотація
Тут повідомляється про випадок пацієнта з вісцероптозом та синдромом Елерса-Данлоса типу гіпермобільності (RDS-HT). Переглядається література щодо цього незвичного, але, мабуть, недостатньо визнаного ускладнення.
Вступ
Синдроми Елерса-Данлоса (ЕДС) - це гетерогенна група спадкових розладів колагену. Вони проявляються у вигляді гіпермобільності суглобів, гіперрозтяжності шкіри, ламкості тканин і безлічі потенційних симптомів, а іноді і дуже серйозних ускладнень, багато з яких шлунково-кишкові. Ми розповідаємо історію пацієнта з типом гіпермобільності ЕРС (EDS-HT), ускладненим сильним запором, гастропарезом, нудотою, невідступними болями в животі та вісцероптозом - що визначається як зміщення різних органів черевної порожнини з їх нормальних положень. Оглядається мізерна література цього незвичного, але, мабуть, недостатньо визнаного ускладнення EDS-HT.
Презентація справи
Розповідь пацієнта
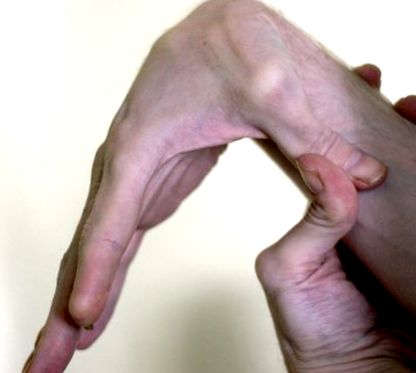
Я народився в 1971 році. Моє дитинство було дуже активним. Я кожного літа з батьком грав у футбол і в рюкзаках. Ніколи не було жодного натяку на проблему. Я завжди мав певний ступінь гіпергибкості, маючи можливість зігнути пальці далеко назад (Рисунки (Рисунки 1 1 - -2). 2). Моя шкіра, яка на вигляд не відрізнялася від чужої, була дуже еластичною (малюнок 3).
До 2008 року я був дуже активним, вага тіла відповідала моєму зросту. Я катався на гірських велосипедах і пішов по крутій місцевості в глибині. Я легко долав великі відстані, несучи важкий рюкзак. У мене був здоровий апетит без проблем. Життя було нормальним і активним.
У 2008 році я здійснив двотижневу подорож по Сполучених Штатах. Я сидів по кілька годин щодня. У мене запор. Я не надто думав про це, бо вважав, що це пов’язано з відсутністю фізичних вправ. Однак після поїздки запор продовжувався і ставав дедалі важчим. Я мав можливість випорожнення кишечника лише раз на 10 днів. Біль, пов’язаний з прийомом їжі, розпочався і поступово посилювався. Я почав уникати їсти цілими днями лише для того, щоб утримати біль. Однак я настільки зголодніла, що переїла б, сильно нудила і рвала. Іноді я зригував їжу, з’їдену напередодні.
Живіт у мене був сильно роздутим, коли стояв (Рисунок (Рис. 4) 4), і я відчував біль внизу живота, а також вгорі за печінкою, що я можу описати лише як відчуття сльозотечі, пульсації, защемлення. Мій стілець, коли я мав дефекацію, мав дивну вузьку форму, і це було дуже боляче відразу після дефекації.
Важко точно визначити, коли почалася справді сильна нудота. Це міг бути 2009 або 2010 рік, але біль у поєднанні з нудотою продовжував наростати. Раніше я важив 180 фунтів. Під час цієї хвороби я впав до 117 фунтів.
Після мого першого хірургічного втручання з метою повільного спорожнення шлунка (деталі пізніше) біль і нудота посилилися. Коли я намагався їсти, іноді нудота та біль у животі ставали дуже сильними. Після моєї другої операції (деталі пізніше), у мене більше не було запорів, оскільки зараз у мене була ілеостомія, але.
Сьогодні у мене постійно болить, особливо якщо я намагаюся їсти. Навіть випити чашку прозорої рідини було боляче. Мені важко спати, і це відчуває, як щипання, сльозотеча, пульсація та інтенсивний тиск переважно внизу живота. Буду вдячний за будь-які думки про щось, що може призвести до кращої якості життя.
Розповідь лікаря
Вперше я зустрів пацієнта у 2013 році, коли йому було 41 рік. Блювота стала серйозною, і його госпіталізували з гіпокаліємічним, гіпохлоремічним, метаболічним алкалозом (К + 2,0 мЕкв/л, Cl - 75 мЕкв/л, - HCO3 43 мЕкв/л, рН 7,50). В анамнезі виявлено блювоту одноденною їжею та таблетками. Під час огляду його зіниці нормально реагували на світло, і постуральної гіпотензії та тахікардії не було. Живіт був рівним, коли лежав, і випирав, коли стояв (рисунок (рисунок 4). 4). Почувся гучний сплеск шлунка. Я не визнав, що у нього EDS-HT. Кілька місяців по тому, після довгих пошуків та озадачень літератури з мого боку, я попросив його показати мені, що він може робити пальцями (Рисунки (Рисунки 1 1 - -2). 2). Як то кажуть, копійка впала. Через два роки я зустрів його сестру, яка мала такий же ступінь гіпермобільності суглобів, але, на щастя, жодних шлунково-кишкових симптомів. Жоден інший член родини не має ЕЦП.
Дослідження барієм його верхніх відділів шлунково-кишкового тракту (ШКТ) показало виражений гастроптоз (рисунок 5). Рівень напіввиведення радіоізотопного шлунку становив 190 хвилин (норма = 90 - 120 хвилин). Під час цілого дослідження рентгеноконтрастного маркера кишечника 13 з 19 ідентифікованих маркерів все ще знаходились у його шлунку протягом 23 годин, а всі 19 маркерів все ще знаходились у його прямій кишці та низхідній кишці через сім днів. Комп’ютеризована томографічна (КТ) ангіографія показала дуже тугий кут аорти/верхньої брижової артерії 9 - 10 градусів (норма 25 - 60 градусів). Розглядався синдром верхньої брижової артерії (SMA), але спеціальне дослідження барію його верхнього відділу шлунково-кишкового тракту показало лише враження SMA у третій частині дванадцятипалої кишки без проксимальної дилатації дванадцятипалої кишки. Пізніше дослідження вертикальної плівки, після того, як він з'їв бутерброд з деяким вмістом барію, показало багато матеріалу в його шлунку, а також барію в товстій кишці і дуже "птотичну" поперечну товсту кишку (рисунок 6). ). Дефекаційна проктограма показала нормальне спорожнення, але з помітними ректальними складками та деякими петлями тонкої кишки ззаду від прямої кишки. Дослідження КТ, барію та транзиту тонкої кишки були нормальними, за винятком того, що більшість петель знаходились глибоко в малому тазу разом із сліпою кишкою (рисунки (рис.7 7 - -8 8).
Стрілка = більша кривизна шлунка в малому тазу; біла зірка = антральний відділ шлунка; чорна зірка = очне дно шлунка
Стрілка = поперечна ободова кишка в малому тазу; зірки = залишки їжі та барій у шлунку
Колоноскопія та верхня ендоскопія були нормальними, але при біоптатах дванадцятипалої кишки були виявлені внутрішньоепітеліальні лімфоцити, сумісні з целіакією. Однак антитіла до трансглютаміназної тканини та антигени лейкоцитів людини (HLA) - DQ2 та DQ8 були негативними, і безглютенова дієта не допомогла його симптомам.
Хоча між його функцією сечовиділення та симптомами живота не було явної залежності, він часто мав сечовиділення та ніктурію. Під час госпіталізації у нього колись був епізод грубої гематурії. Цистоскопія показала лише легку гіпертрофію передміхурової залози та легку трабекуляцію сечового міхура. Само собою зрозуміло, що було проведено безліч інших негативних розслідувань, що шукали пояснення його симптомів.
На додаток до запорів, втрати ваги та блювоти, у нього були три болі в животі: праворуч внизу живота, праворуч внизу бічна грудна клітка і верхня частина живота, а також глибокий тазовий біль, а також біль глибоко в крижі. Усі вони описувались такими словами, як "заклинювання, прилипання, різкість, розривання, голка, зачеплення, тикання, різке та глибоке". Їжа, як правило, погіршувала їх усі. Блювота і дефекація, як правило, допомагали, як лежачи в положенні Тренделенбурга або використовуючи інверсійний стіл. Одяг для підтримки живота не допоміг. Блоки целіакії, спланхнічного та нижнього підшлункового сплетення не допомогли, як і інфільтрація тригерних точок у черевній та грудній стінках. Каудальна епідуральна ін’єкція тріамцинолону, фізіологічного розчину та лідокаїну допомогла деякому болю в крижах. Пізніше місцеві ін’єкції 2% лідокаїну, розведеного 1:10 фізіологічним розчином, допомогли декільком дуже болючим болям у черевній стінці, які розвинулися після його другої операції.
Обговорення
До структурних шлунково-кишкових ускладнень, пов’язаних із «класичною» формою ЕДС, належать грижі, кишковий дивертикульоз та випадання прямої кишки. Іноді катастрофічні ускладнення «судинної» форми ЕДС включають крововиливи та перфорації кишечника [1]. Однак найпоширенішою формою ЕДС є тип гіпермобільності (EDS-HT), який також називають синдромом гіпермобільності суглобів (JHS). Він успадковується аутосомно-домінантно, а діагностика повністю ґрунтується на клінічних даних та сімейному анамнезі. Він надзвичайно міцно пов’язаний з так званими «функціональними» симптомами диспепсії, рефлюксу, здуття живота, нудоти, блювоти, діареї, запору та хронічного болю в животі [2]. При подальшому дослідженні можуть бути виявлені гастропарез, порушення моторики стравоходу, аномальна рухливість тонкої кишки, повільний транзитний запор, дефектаційна функція прямої кишки, розширення тонкої кишки і навіть целіакія [3-5]. У медичній літературі ми можемо знайти лише два повних повідомлення про випадки [6-7] та кілька коротких згадок із ілюстративними зображеннями вісцероптозу, пов’язаного з ЕДС [5, 8-9].
На додаток до функціональних та структурних патологій шлунково-кишкового тракту, пацієнтів з EDS-HT/JHS можуть страждати хронічні незрозумілі болі, поганий сон, глибока втома та симптоми дисавтономії. Нещодавнє дослідження показало, що багато хто має нейропатію невеликих волокон, що свідчить про те, що їх симптоми можуть мати невропатичне, а не "структурне" походження [10]. Можливо, біль не пов'язаний з вісцероптозом.
Висновки
Незважаючи на те, що EDS-HT/JHS вважається "доброякісним", це може бути руйнівним розладом, що спричиняє серйозні фізичні та психологічні розлади та помітну функціональну недостатність.
Жоден з протизапальних засобів та прокінетиків, які ми намагалися допомогти. З усіх проносних працював лише поліетиленгліколь (ПЕГ), але ціною посилення болю в животі та нудоти. Наркотики допомагали підтримувати біль терпимим, але погіршували запор та втому.
Чи має роль хірургія? Мізерна література не дає відповіді і припускає, що будь-яка користь може бути лише тимчасовою. Доктор Марко Касторі писав нам, що у його великій клініці ЕДС серед небагатьох пацієнтів, які перенесли операцію на шлунково-кишковому тракті, "жоден з них не зазнав довготривалих корисних ефектів, а багато з них погіршили загальний стан здоров'я". У випадку, про який ми повідомляємо, шлунковий мішок та гастроеюностомія зупинили блювоту, а ілеостомія видалила запор із рівняння, але пацієнт все ще відчуває постійний біль, який посилюється при спробі їсти.
Що ж тепер робити? Запропоновано трансплантацію тонкої кишки.
Подяка
Ми вдячні професору Касіму Азізу та доктору Майклу Камільєрі та доктору Марко Касторі за їхні поради щодо ведення справи.
Примітки
Вміст, опублікований у Cureus, є результатом клінічного досвіду та/або досліджень незалежних осіб або організацій. Cureus не несе відповідальності за наукову точність або надійність даних або висновків, опублікованих тут. Весь вміст, опублікований у Cureus, призначений лише для навчальних, дослідницьких та довідкових цілей. Крім того, статті, опубліковані в Cureus, не слід вважати підходящою заміною поради кваліфікованого медичного працівника. Не ігноруйте та не уникайте професійних медичних порад через вміст, опублікований у Cureus.
Автори заявили, що не існує конкуруючих інтересів.
Етика людини
Згоду отримали всі учасники цього дослідження
- Вплив ожиріння та метаболічного синдрому на успіх вакцинації - Анотація - Вакцини для літніх людей
- Взаємодія між алкогольною хворобою печінки, ожирінням та метаболічним синдромом - Анотація -
- Що таке здорове харчування Даун; s Синдром асоціації
- Асоціація режимів харчування та дотримання здорової дієти ВООЗ з метаболічним синдромом у Росії
- Що таке синдром гіповентиляції ожиріння (діагностика та лікування)