Виробництво кислоти
Оригінальні автори: Деніел Бейкер
Останнє оновлення: 9 листопада 2020 р
Поправки: 23
Оригінальні автори: Деніел Бейкер
Останнє оновлення: 9 листопада 2020 р
Поправки: 23
- 1 Виробництво соляної кислоти
- 2 Контроль виробництва кислоти
- 2.1 Збільшення виробництва кислоти
- 2.2 Зменшення виробництва кислоти
- 3 Клінічне значення - Гіперсекреція
- 4 Клінічна значимість - ахлоргідрія
Шлунок - це шлунково-кишковий орган, який відповідає за попереднє травлення і знищення будь-яких потенційних патогенних мікроорганізмів, які могли потрапити в організм. Це кисле середовище з рН, яке може коливатися в межах 1,5-3,5.
У цій статті буде описано виробництво шлункової кислоти, регулювання цього та деякі клінічні умови, які виникають внаслідок помилки цього процесу.
Виробництво соляної кислоти
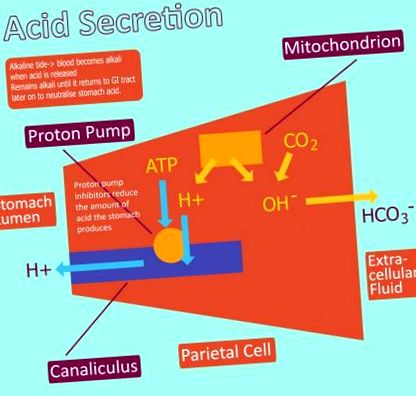
HCl виробляється тім’яні клітини шлунку. Для початку вода (H2O) та вуглекислий газ (CO2) поєднуються в цитоплазмі парієтальної клітини з утворенням вуглекислоти (H2CO3), яка каталізується карбоангідраза. Потім вуглекислота спонтанно дисоціює на іон водню (H +) та іон бікарбонату (HCO3 -).
Іон водню, який утворюється, транспортується в просвіт шлунка за допомогою іонного насоса H + - K + ATPase. Цей насос використовує АТФ як джерело енергії для обміну іонами калію в тім’яні клітини шлунку з іонами Н +.
Іон бікарбонату транспортується з клітини в кров за допомогою транспортного білка, який називається аніоніт який транспортує бікарбонат-іон з клітини в обмін на хлорид-іон (Cl -). Потім цей хлорид-іон транспортується в просвіт шлунка по хлоридному каналу.
Це призводить до того, що іони водню та хлориду знаходяться в просвіті шлунка. Їхні протилежні звинувачення призводять до того, що вони об’єднуються між собою, щоб утворитись хлористого-воднева кислота (HCl).
Рисунок 1 - Діаграма, що показує вироблення соляної кислоти в шлунку.
Контроль вироблення кислоти
У стані спокою кількість Н + - К + АТФаз, присутніх у мембрані тім'яної клітини, мінімальна. Решта секвеструються всередині тубуловезикули в тім'яній клітині. Після стимуляції везикули зливаються з клітинною мембраною, що призводить до збільшення введення H + - K + ATP-ази в мембрану, отже, забезпечуючи посилений рух іонів водню в шлунок, збільшуючи, таким чином, вироблення кислоти.
Збільшення виробництва кислоти
Існує три шляхи, якими збільшується вироблення кислоти. Перший з них - через ACh, який звільняється від блукаючого нерва. Це виділяється спочатку під час головної фази травлення, яка активується при побаченні або пережовуванні їжі, що призводить до безпосередньої стимуляції тім'яних клітин через блукаючий нерв. Він також виробляється під час шлункової фази травлення, коли внутрішні нерви виявляють розтягнення шлунка, стимулюючи вироблення ACh блукаючим нервом.
Основний шлях регуляції включає гормон гастрин який виділяється з G-клітин у шлунку. G-клітини активуються блукаючим нервом, пептидом, пов’язаним з гастрином, та пептидами в просвіті шлунка, що утворюються в результаті перетравлення білка. Активація G-клітин призводить до вироблення гастрину, який виділяється в кров і рухається по крові, поки не досягає тім'яних клітин. Гастрин зв’язується з рецепторами CCK на тім’яних клітинах, що також підвищує рівень кальцію, спричинюючи посилений везикулярний злиття.
Нарешті, ентерохромаффінові клітини шлунку виділяють гістамін, який зв’язується Н2 рецептори на тім'яних клітинах. Ці клітини вивільняють гістамін у відповідь на присутність гастрину та ACh. Це призводить до посиленого синтезу, однак це відбувається через вторинний месенджер cAMP, на відміну від кальцію в інших методах.
Зменшення виробництва кислоти
Існує ряд способів зменшення виробництва кислоти.
Перший з них - через накопичення кислоти в порожній шлунок між прийомами їжі. Це збільшення кислоти призводить до зниження рН у шлунку, що пригнічує секрецію гастрину через вироблення соматостатин від D-клітини. Як тільки їжа була розбита хімус, він переходить у дванадцятипалу кишку, запускаючи ентерогастральний рефлекс. Цей рефлекс може стимулюватися розтягуванням тонкої кишки, якщо у верхній частині кишечника є надлишок кислоти, наявність продуктів розпаду білка, а також надмірне подразнення слизової. Інгібуючі сигнали надходять у шлунок через кишкову нервову систему, а також сигнали до мозкового мозку - зменшуючи блукаючу стимуляцію шлунка. Ентерогастральний рефлекс важливим є уповільнення спорожнення шлунка, коли кишечник вже наповнений.
Присутність хімусу в дванадцятипалій кишці також стимулює ентеро-ендокринні клітини звільнити холецистокінін і секретин, обидва вони відіграють різноманітну важливу роль у завершенні травлення, але також пригнічують секрецію шлункової кислоти. Секретин виділяється S-клітинами дванадцятипалої кишки при надмірному утворенні кислоти в шлунку.
Інші гормони, включаючи глюкозозалежний інсулінотропний пептид (GIP) та вазоактивний кишковий поліпептид, також працюють для зменшення вироблення кислоти в шлунку.
Клінічна значимість - Гіперсекреція
Надмірна секреція шлункової кислоти може призвести до утворення виразкові хвороби. Потенційні ускладнення виразкової хвороби включають надмірну кровотечу через ерозію через кровоносну судину. Існує два основних препарати, що застосовуються для запобігання надмірному утворенню кислоти. Антагоністи Н2, такі як ранітидин, зв’язуються з рецепторами Н2, перешкоджаючи зв’язуванню гістаміну і, таким чином, зменшують секрецію кислоти.
Важливо зазначити, що інші два шляхи секреції шлункової кислоти все ще функціонують, тому секреція кислоти лише зменшується і не повністю гальмується. Інгібітори протонної помпи (ІПП), такі як омепразол, зв'язуються з Н + - К + АТФазою, отже, перешкоджаючи транспортуванню іонів водню в просвіт шлунка. ІПП повністю запобігають утворенню шлункової кислоти через те, що іони водню не можуть реагувати з хлоридними іонами в шлунку.
Клінічна значимість - ахлоргідрія
Це стан, коли спостерігається зменшення обсягу шлункова кислота виробляється. Ахлоргідрія може спричинити підвищений ризик розвитку сальмонели та холери. Причин існує безліч, і для встановлення причини необхідно провести подальші тести, щоб забезпечити цілеспрямований режим лікування.
Спробуйте ще раз, щоб набрати 100%. Використовуйте інформацію в цій статті, щоб допомогти вам із відповідями.
Шлунок - це шлунково-кишковий орган, який відповідає за попереднє травлення і знищення будь-яких потенційних патогенних мікроорганізмів, які могли потрапити в організм. Це кисле середовище з рН, яке може коливатися в межах 1,5-3,5.
У цій статті буде описано вироблення шлункової кислоти, регулювання цього та деякі клінічні умови, які виникають в результаті неправильного процесу.
Виробництво соляної кислоти
HCl виробляється тім’яні клітини шлунку. Для початку вода (H2O) і вуглекислий газ (CO2) поєднуються в цитоплазмі парієтальної клітини з утворенням вуглекислоти (H2CO3), яка каталізується карбоангідраза. Потім вуглекислота спонтанно дисоціює на іон водню (H +) та іон бікарбонату (HCO3 -).
Іон водню, який утворюється, транспортується в просвіт шлунка за допомогою іонного насоса H + - K + ATPase. Цей насос використовує АТФ як джерело енергії для обміну іонами калію в тім’яні клітини шлунку з іонами Н +.
Іон бікарбонату транспортується з клітини в кров за допомогою транспортного білка, який називається аніоніт який транспортує бікарбонат-іон з клітини в обмін на хлорид-іон (Cl -). Потім цей хлорид-іон транспортується в просвіт шлунка по хлоридному каналу.
Це призводить до того, що іони водню та хлориду знаходяться в просвіті шлунка. Їхні протилежні звинувачення призводять до того, що вони об’єднуються між собою, щоб утворитись хлористого-воднева кислота (HCl).
Контроль вироблення кислоти
У стані спокою кількість Н + - К + АТФаз, присутніх у мембрані тім'яної клітини, мінімальна. Решта секвеструються всередині тубуловезикули в тім'яній клітині. Після стимуляції везикули зливаються з клітинною мембраною, що призводить до збільшення введення H + - K + ATP-ази в мембрану, отже, забезпечуючи посилений рух іонів водню в шлунок, збільшуючи, таким чином, вироблення кислоти.
Збільшення виробництва кислоти
Існує три шляхи, якими збільшується вироблення кислоти. Перший з них - через ACh, який звільняється від блукаючого нерва. Це виділяється спочатку під час головного етапу травлення, який активується при побаченні або пережовуванні їжі, що призводить до безпосередньої стимуляції тім'яних клітин через блукаючий нерв. Він також виробляється під час шлункової фази травлення, коли внутрішні нерви виявляють розтягнення шлунка, стимулюючи вироблення ACh блукаючим нервом.
Основний шлях регуляції включає гормон гастрин який виділяється з G-клітин у шлунку. G-клітини активуються блукаючим нервом, пептидом, пов’язаним з гастрином, та пептидами у просвіті шлунку, що утворюються в результаті перетравлення білка. Активація G-клітин призводить до вироблення гастрину, який виділяється в кров і рухається по крові, поки не досягає тім'яних клітин. Гастрин зв’язується з рецепторами CCK на тім’яних клітинах, що також підвищує рівень кальцію, спричинюючи посилений везикулярний злиття.
Нарешті, ентерохромаффінові клітини шлунку виділяють гістамін, який зв’язується Н2 рецептори на тім'яних клітинах. Ці клітини вивільняють гістамін у відповідь на присутність гастрину та ACh. Це призводить до посиленого синтезу, однак це відбувається через вторинний месенджер cAMP, на відміну від кальцію в інших методах.
Зменшення виробництва кислоти
Існує низка способів зменшення виробництва кислоти.
Перший з них - через накопичення кислоти в порожній шлунок між прийомами їжі. Це збільшення кислоти призводить до зниження рН у шлунку, що пригнічує секрецію гастрину через вироблення соматостатин від D-клітини. Як тільки їжа була розбита хімус, він переходить у дванадцятипалу кишку, запускаючи ентерогастральний рефлекс. Цей рефлекс може стимулюватися розтягуванням тонкої кишки, якщо у верхній частині кишечника є надлишок кислоти, наявність продуктів розпаду білка, а також надмірне подразнення слизової. Інгібуючі сигнали надходять у шлунок через кишкову нервову систему, а також сигнали до мозкового мозку - зменшуючи блукаючу стимуляцію шлунка. Ентерогастральний рефлекс важливим є уповільнення спорожнення шлунка, коли кишечник вже наповнений.
Присутність хімусу в дванадцятипалій кишці також стимулює ентеро-ендокринні клітини звільнити холецистокінін і секретин, обидва вони відіграють різноманітну важливу роль у завершенні травлення, але також пригнічують секрецію шлункової кислоти. Секретин виділяється S-клітинами дванадцятипалої кишки при надмірному утворенні кислоти в шлунку.
Інші гормони, включаючи глюкозозалежний інсулінотропний пептид (GIP) та вазоактивний кишковий поліпептид, також працюють для зменшення вироблення кислоти в шлунку.
Клінічна значимість - Гіперсекреція
Надмірна секреція шлункової кислоти може призвести до утворення виразкові хвороби. Потенційні ускладнення виразкової хвороби включають надмірну кровотечу через ерозію через кровоносну судину. Існує два основних препарати, що застосовуються для запобігання надмірному утворенню кислоти. Антагоністи Н2, такі як ранітидин, зв’язуються з рецепторами Н2, перешкоджаючи зв’язуванню гістаміну і, таким чином, зменшують секрецію кислоти.
Важливо зазначити, що інші два шляхи секреції шлункової кислоти все ще функціонують, тому секреція кислоти лише зменшується і не повністю гальмується. Інгібітори протонної помпи (ІПП), такі як омепразол, зв'язуються з Н + - К + АТФазою, отже, перешкоджаючи транспортуванню іонів водню в просвіт шлунка. ІПП повністю запобігають утворенню шлункової кислоти через те, що іони водню не можуть реагувати з хлоридними іонами в шлунку.
Клінічна значимість - ахлоргідрія
Це стан, коли спостерігається зменшення обсягу шлункова кислота виробляється. Ахлоргідрія може спричинити підвищений ризик розвитку сальмонели та холери. Причин існує безліч, і для встановлення причини необхідно провести подальші тести, щоб забезпечити цілеспрямований режим лікування.
- Застосування світлодіодів у виробництві продуктів харчування, консервації після збору врожаю та
- Оцтова кислота - ацетон, жир, ацетонурія, вуглеводи, дієта, кількість, тонурія та альбумін
- Чи можуть холодні напої привести до порушення травлення або кислотного рефлюксу
- Кислотний рефлюкс у собак Симптоми, причини та лікування; DogTime
- Отруєння потоком кислотних паянь Інформація Гора Синай - Нью-Йорк