Синкопа ковтання: звіт про випадок та огляд літератури
Анотація
Передумови
Синкопа ковтання або дегелюції - це незвичний тип нервово-опосередкованої синкопи, пов’язаний із брадиаритмією, що загрожує життю, та гіпотонією. Діагностувати це важкий стан із часто затримуваною діагностикою та лікуванням. Не вистачає оглядових статей, які висвітлюють основні демографічні показники, клінічні характеристики та лікування цього рідкісного стану. Ця публікація систематично переглядає 101 звіт про випадки, опублікований з 1793 р. Про синкопе.
Презентація справи
59-річний чоловік подав скаргу на періодичне запаморочення, пов’язане з прийомом їжі. 24-годинний запис амбулаторної ЕКГ підтвердив епізод асистолії зубця р під час прийому їжі. Езофагогастродуоденоскопія з балонною інфляцією в середині і внизу стравоходу призвела до паузи синуса 5,6 с. Симптоми пацієнта повністю зникли після введення постійного двокамерного кардіостимулятора.
Висновки
Синкопа ковтання надзвичайно рідкісна, але все одно її слід враховувати під час діагностичної обробки. Це зазвичай асоціюється із шлунково-кишковими захворюваннями. Постійне імплантація кардіостимулятора - це перша лінія лікування.
Передумови
Синкопа ковтання - рідкісна причина нервово-опосередкованої непритомності, яка часто асоціюється із брадиаритмією, що загрожує життю [1]. Вважається, що основним механізмом є перебільшена вагусна стимуляція під час ковтання, що призводить до пригнічення серцевої провідної системи. Повідомляється про синкопею ковтання у всіх вікових групах, яка виникає з або без основної патології стравоходу або серця. Діагноз синкопе ластівки часто пропускається лікарями, що часто призводить до затримки діагностики та лікування. Перший випадок синкопи ластівки був повідомлений Спенсом у 1793 р. [2]. З тих пір у літературі було зареєстровано ще 117 випадків.
Ми представляємо випадок повторної синкопе ковтання з оглядом та коротким описом усієї доступної літератури щодо цього рідкісного стану.
Презентація справи
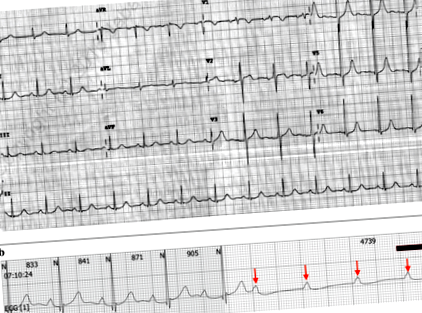
59-річний китайський чоловік представив 6-місячну історію періодичного запаморочення. Запаморочення виникало виключно під час їжі і було найгіршим при ковтанні великої кількості твердої їжі, наприклад рису або хліба. Спочатку він не мав симптомів при вживанні меншої кількості твердих речовин або рідини, але його стан поступово погіршувався з пресинкопальними подіями, що відбувалися навіть під час вживання меншої кількості твердої їжі. Пацієнт описав відчуття посилення труднощів при ковтанні, незважаючи на зменшення обсягу їжі. Він заперечував будь-яку пов'язану синкопею або судоми. Його минула історія хвороби та фізичний огляд були нічим не примітними, а дослідження крові були в межах норми. Ехокардіографія виявила структурно нормальне серце з нормальною систолічною та діастолічною функцією. 24-годинний моніторинг електрокардіограми (ЕКГ) фіксував синусову паузу 4,5 с під час прийому їжі пацієнтом (рис. 1). Був проведений попередній діагноз синкопе ластівки та призначена імплантація постійного кардіостимулятора (PPM).
a Електрокардіограма на 12 відведень із нормальним синусовим ритмом під час прийому їжі. b Епізод 4,5 с непроведених зубців р під час сніданку на 24-годинній ЕКГ. Стрілка позначає р-хвилі
Тестування нахиленого столу перед введенням кардіостимулятора призвело до гіпотензивної відповіді через 5 хв після провокації з використанням 400 мікрограмів сублінгвального тринітрату гліцерину, введеного сублінгвально, із відтворенням симптомів синкопе. Мінімальний артеріальний тиск становив 32,9/29,2 мм рт.ст., а частота серцевих скорочень - 75,3 ударів на хвилину. Під час тестування нахилу столу асистолії не спостерігалося (рис. 2).
Тест таблиці нахилу
Симптоми пацієнта повністю зникли після імплантації двокамерного РРМ. Проведено діагностичну обробку для виключення шлунково-кишкових захворювань. Тест на проковтування барію був нормальним явищем і фактично виключав ахалазію. Стравохід здавався здоровим без структурних захворювань при езофагогастродуоденоскопії (ОГД). Під час ОГД постійно допитували кардіостимулятор. Підвищені вимоги до стимуляції були відзначені при просуванні ендоскопа в стравохід (рис. 3b). Згодом балон TTS діаметром 20 мм (наскрізний), CRE ™ (контрольоване радіальне розширення) (Бостонський науковий) послідовно надували в проксимальному, середньому та дистальному відділах стравоходу, тоді як кардіостимулятор запрограмували “ВИМК” для оцінки фізіологічних показників. відповідь. Інфляція як у дистальному, так і в середньому відділах стравоходу призвела до значних пазух синуса до 5,6 с (рис. 3в), що підтверджує кардіоінгібіторну реакцію на розтягнення стравоходу як основний патофізіологічний механізм синкопальних подій цього пацієнта.
a Запис кардіостимулятора пацієнта в синусовому ритмі до процедури OGDS, внутрішній пульс 65 ударів/хв. b Запис кардіостимулятора під час просування ендоскопа в дистальний відділ стравоходу (кардіостимулятор увімкнений), збільшення стимуляції шлуночків. c Запис кардіостимулятора при надуванні повітряної кулі в дистальному відділі стравоходу (кардіостимулятор вимкнений), пауза 5,6 с
Обговорення
Синкопа ковтання частіше зустрічається у чоловіків (59,4%, n = 60), а у старшій віковій групі (55,4%, n = 56, старше 60 років). Середній вік при презентації становив 57,5 років, наймолодший пацієнт, описаний у літературі, мав 5 років [3], а старший 89 років [4]. Усім пацієнтам надавали або пресинкоп, або синкопе. Випадково діагностували лише одного пацієнта, коли під час діагностичної карциноми легенів було виявлено високий ступінь атріовентрикулярного (АВ) блоку, пов’язаний із часом прийому їжі [5]. Синкопа ковтання сильно пов'язана із захворюваннями шлунково-кишкового тракту (32,7%, n = 33). Грижа діафрагми (18,8%), n = 19), стриктура стравоходу (3%, n = 3), ахалазія (3%, n = 3) та карцинома стравоходу є найпоширенішими асоційованими шлунково-кишковими розладами. Тридцять три пацієнти (32,7%) мали основні серцеві захворювання, включаючи ішемічну хворобу (13,9%), n = 14), фібриляція передсердь (5%, n = 5), синдром хворого синуса (3%, n = 3), аневризма аорти, ревматична хвороба серця та токсичність наперстянки. Двадцять вісім пацієнтів (27,7%) мали метаболічні захворювання, такі як гіпертонія, цукровий діабет, дисліпідемія або ожиріння.
У більшості пацієнтів (54,5%, n = 55), будь-який тип їжі - будь то рідина або тверда речовина - спричинена синкопе. Блоки атріовентрикулярної провідності (34,7%, n = 35), включаючи АВ-блоки першого, другого та третього ступеня, є найпоширенішими електрофізіологічними проблемами, за якими слідують дисфункції синусових вузлів (33,7%, n = 34), включаючи синусову брадикардію, зупинку пазухи та асистолію. АВ-блокада другого ступеня, повна серцева блокада (= АВ-блок 3-го ступеня) та асистолія були найбільш часто повідомляваними про брадиаритмію в літературі. Однак є кілька випадків, коли синусова і атріовентрикулярна дисфункції збігалися. Пароксизмальна фібриляція передсердь та тахікардія передсердь були рідкісними причинами непритомності. Таблиця 1.
Постульовано різні механізми щодо патогенезу синкопе ластівки.
Найпоширенішим постульованим механізмом є посилення та надмірна активація блукаючого рефлексу під час ковтання, що спричинює кардіоінгібування [86]. Під час ковтання аферентні імпульси від стравохідного сплетення рухаються через блукаючий нерв до солітарного тракту ядра в довгастому мозку. Згодом відповідний сигнал, що регулює мимовільну перистальтику, буде рухатися по парасимпатичних еферентних волокнах через стравохідну гілку блукаючого нерва [87]. Наявність рефлекторних дуг між аферентними чутливими волокнами та еферентними парасимпатичними волокнами серцевої гілки призводить до неадекватної вагусної активації з брадикардією, порушенням провідної системи та гіпотонією, вторинною внаслідок вазодилатації [27, 88]. Поточний механізм ще слід з’ясувати, однак надмірна парасимпатична стимуляція серця є центральним механізмом. Той факт, що атропін, потужний антихолінергічний засіб, ефективно запобігає брадиаритмії у випадках синкопе ковтання, підтверджує теорію надмірної вагусної стимуляції [5, 29, 66, 79].
Аномальні стравохідні механорецептори вважаються основною причиною синкопе ковтання у осіб з основними структурними та функціональними розладами шлунково-кишкової системи. У нашого пацієнта ми продемонстрували відтворюване кардіоінгібування з надуттям балонів в середині та нижньому відділі стравоходу [48, 89]. Брадиаритмія припинилася після спуску повітряної кулі, що припускає, що механорецептори в середині нижнього відділу стравоходу можуть відігравати роль у патогенезі синкопе ластівки.
Дослідження нервово-опосередкованої синкопи повинні бути адаптовані на основі фактичних осаджувачів. Хоча тест нахилу таблиці підтвердив наявність вазовагальної реакції при відтворенні синкопи, він не продемонстрував жодних періодів асистолії. Діагноз у цьому випадку був підтверджений під час ОГД із моніторингом серця, а отже, слід розглянути питання про ОГД із гемодинамічним моніторингом для осіб із підозрою на ковтальний синкопе. Діаграма, що відображає запропонований підхід до діагностичної роботи та ведення пацієнтів із симптомами, що свідчать про синкопе ковтання, зображена на (рис. 4).
Підхід до діагностичної обробки та ведення пацієнтів із симптомами, що свідчать про непритомність ковтання
- Роль гомоцистеїну у розвитку серцево-судинних захворювань Журнал харчування Повний текст
- Якість життя при системному синдромі алергії на нікель - Повний текст
- Нутригенетична реакція ожиріння та астми на жирні кислоти Омега-3 - Повний текст
- Ожиріння та цільова інтраопераційна рідинна терапія - Повний текст
- Харчування продуктивності для жителів та стипендіатів - Повний текст