Масивний набряк мошонки: незвичне прояв обструктивного апное сну та синдрому гіповентиляції ожиріння
1 Школа медицини, Пітсбурзький університет, S532 Scaife Hall, 3550 Terrace Street, Пітсбург, PA 15213, США
2 Кафедра пластичної та реконструктивної хірургії, Університет Пітсбурга, медичний центр, Пітсбург, Пенсільванія, США
Анотація
Обструктивне апное сну (OSA) може виникати у поєднанні із синдромом ожиріння-гіповентиляції (Піквіккіана), порушенням вентиляційного контролю, що зачіпає осіб із патологічним ожирінням. Через пресорні ефекти хронічної гіперкапнії та гіпоксемії цей синдром може призвести до легеневої гіпертензії, правої серцевої недостатності та масивного периферичного набряку. Ми представляємо випадок сильного набряку мошонки у 36-річного чоловіка з ОСА та синдромом гіповентиляції ожиріння. Для зняття гіпоксемії була проведена трахеостомія, яка призвела до різкого поліпшення набряку мошонки. Ніякої операції на мошонці не було необхідності. Протягом двох місяців спостереження показало повне зникнення набряку мошонки, поліпшення психічного стану та нормалізацію вимірювання газів в артеріальній крові. Цей випадок демонструє, що OSA та синдром гіповентиляції ожиріння можуть мати масовий набряк мошонки. Крім того, якщо OSA визнано причиною серцево-судинної недостатності, і якщо апное виправлено, результативне поліпшення серцевої діяльності може призвести до зміни масивного периферичного, включаючи мошонку, набряку.
1. Передумови
Обструктивне апное сну (ОПА) - це синдром, що характеризується найчастіше симптомами гучного хропіння, перебоїв у диханні або пробудження під час сну та надмірної денної сонливості [1]. Крім того, пацієнти з ОСА можуть скаржитися на ранкові головні болі, зниження лібідо, інтелектуальне погіршення або дефіцит пам’яті та депресію [2]. До незвичних ознак та симптомів, пов’язаних із OSA, належать марення, енурез, дизартрія та судомні розлади [3, 4]. Пацієнти з OSA демонструють повторюваний прикус глотки під час сну, що призводить до апное (зупинка дихання принаймні на десять секунд) або гіпопное (зниження вентиляції). Наслідки цих типів порушеного сну дихання включають нічну гіпоксемію, серцеві аритмії та фрагментацію сну, що призводить до денної гіперсомнолентності.
Більшість випадків OSA є ідіопатичними, проте визнані певні схильні до захворювання умови. Деякі з цих розладів включають ожиріння, макроглосію, непрохідність носа, гіпертрофію аденоїдів та мигдаликів, ретрогнатію, мікрогнатію, акромегалію та гіпотиреоз. Інші фактори ризику включають застійну серцеву недостатність, легеневу гіпертензію, діабет II типу та лікування рефрактерної гіпертензії [1, 5]. Для лікування ОСА запропоновано багато різних методів медичного та хірургічного лікування, починаючи від простих програм схуднення і закінчуючи реконструктивними та відволікаючими хірургічними процедурами дихальних шляхів. Кожен із цих методів був досягнутий з різним ступенем успіху. Носовий постійний позитивний тиск у дихальних шляхах (назальний CPAP), як правило, ефективний і зараз є вибором лікування у всіх, крім важких випадках [1, 6].
Синдром ожиріння-гіповентиляції (ОГС), який іноді називають синдромом Піквіккі, - це порушення вентиляційного контролю, яке виникає у підгрупи осіб із патологічним ожирінням. Характеризується хронічною гіперкапнією та гіпоксемією внаслідок притупленого приводу ШВЛ та обмеження дихання, обумовленого ожирінням. Зазвичай спостерігаються еритроцитоз, ціаноз та cor pulmonale. Більшість пацієнтів із СГЗ також страждають на ОСА. Ця комбінація розладів може призвести до глибокої гіпоксемії з наслідком легеневої гіпертензії та правої серцевої недостатності, що є вторинним до пресорних ефектів гіпоксемії та ацидемії. У деяких випадках легенева гіпертензія може також виникати внаслідок серцево-судинної недостатності, що часто зустрічається при важкому ожирінні [7].
2. Презентація справи
B.P. був 36-річним чоловіком на момент звернення до служби пластичної хірургії для лікування масивного набряку мошонки тривалістю три роки. Цей хворий із ожирінням джентльмен описав хронічний перебіг повільного збільшення мошонки, живота та нижніх кінцівок. Його розмір у мошонку ускладнював ходьбу і вимагав спеціально підібраних штанів. За цей період він був тричі госпіталізований з діагнозами, включаючи кардіомегалію, штам правого шлуночка, поліцитемію, обструктивне апное сну, можливу хронічну обструктивну хворобу легень, целюліт нижніх кінцівок та слоновість.
Під час прийому пацієнт продемонстрував тьмяний колір, душевну тупість та схильність до засинання, але заперечував задишку, біль у грудях, ортопное, нападоподібну нічну задишку або серцебиття. Відповідаючи на запитання щодо сну, він розповів, що йому сказали, що він хропів дуже голосно, але не мав інформації про нічну зупинку дихання. Він стверджував, що спав чотири-дванадцять годин на ніч і заперечував будь-яке ранкове сонливість чи головний біль.
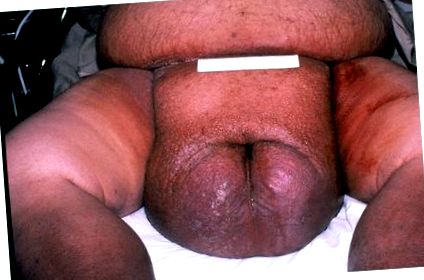
Під час фізикального обстеження його артеріальний тиск становив 130/90, пульс - 95, частота дихання - 24, він був афебрильним. Його вага становила 198 кг, а зріст - 178 см. Він продемонстрував важке ожиріння, і інтертріго виявилося у великих нижніх черевних складках та в паху. Прямий огляд ротоглотки показав великий язик, мигдалини, язичок і м’яке піднебіння. Прямий огляд та ендоскопічне дослідження носа виявили значно знижений калібр ротоглотки. Зовнішніх чи внутрішніх мас, ексудатів та виразок не було. Шия була надзвичайно потовщена. Аускультація легенів виявила хрипи на кінцях видиху по всіх легеневих полях. Трескіт не було. Він продемонстрував сильний набряк гомілок та масив мошонки (рис. 1). Шкіра над нижньою частиною живота, мошонкою та нижніми кінцівками демонструвала червоний вигляд. Статевого члена не було видно, оскільки збільшена мошонка поширювалася настільки далеко вперед, що залишалася лише щілина, через яку сеча виділялася під час пустоти. Розміри мошонки складали приблизно 30 см на 60 см. Яєчка не пальпуються. Глибокий піттинговий набряк був присутній від верхньої частини стегон вниз і відзначалися хронічні зміни венозного застою нижньої кінцівки.
Лабораторні дані включали гемоглобін 19,5 г/дл з гематокритом 59,8%. Гази артеріальної крові в кімнатному повітрі були рН 7,31, рСО2 63,2 мм рт.ст., рО2 34 мм рт.ст. і бікарбонату 31,9 мекв/л. Гемоглобін був насиченим на 53%, а градієнт напруги альвеолярно-артеріального кисню становив 50 мм рт. Тестування легеневої функції виявило змішаний характер дисфункції з серйозними обмеженнями та легкою обструкцією. Вимушена життєва ємність (FVC) становила 2,10 л (37% від прогнозованого значення), обсяг форсованого видиху за одну секунду (FEV1) 1,44 L (34% від прогнозованого значення), а співвідношення FEV1/FVC становило 68%.
Негайно звернулися до консультацій з питань легеневої медицини та кардіології. Пацієнта помістили на постійний моніторинг за допомогою ЕКГ та пульсоксиметрії. Рентген грудної клітки виявив дифузні двобічні альвеолярні інфільтрати та збільшене серце. ЕКГ продемонструвала синусовий ритм 100 ударів на хвилину, гіпертрофію правого шлуночка та блок гілок правого пучка. Розпочато лікувальну терапію діуретиками та інотропними препаратами. Спочатку додатковий кисень утримували, оскільки навіть дуже низькі витрати призвели до помітного прогресування його гіперкапнії та респіраторної ацидемії.
Протягом перших кількох днів госпіталізації наш пацієнт продемонстрував денну гіперсомнолентність, розгубленість та надзвичайну дратівливість - зміни психічного стану, пов’язані з його тривалою гіпоксією. Під час сну вночі він відзначав, що голосно хропе і відчуває легкий колапс грудної клітки під час натхнення. Епізоди апное різної тривалості відзначалися біля ліжка, коли пацієнт демонстрував зусилля на вдиху та відсутність руху повітря. Через кілька днів нічний кисень вводили за допомогою 24% кисневої маски Вентурі. Незважаючи на таку терапію, пульсоксиметрія кінчиків пальців виявила насиченість у діапазоні 49–72%.
Після цієї різкої десатурації попередня діагностична полісомнографія була проведена під час денного сну в лабораторії сну і виявила важке обструктивне апное сну із середнім показником 120 ненормальних обструкцій дихання (апное плюс гіпопное) на годину сну, кожна тривала більше 10 секунд. Ці події були пов'язані з глибоким знежиренням оксигемоглобіну до 50% та частими збудженнями та пробудженням від сну. Хоча це дослідження дозволяє оперативно діагностувати OSA з високою чутливістю, специфічністю та точністю, воно не дозволяє спостерігати достатній швидкий сон для вимірювання епізодів невпорядкованого дихання на цій стадії [8]. Однак у випадку цього пацієнта спостерігалося достатньо епізодів апное, щоб поставити діагноз OSA на основі цього попереднього тестування. Пізніше була проведена нічна полісомнографія, яка підтвердила, що пацієнт страждає на ОСА.
Проведена трахеостомія. Серійні гази артеріальної крові згодом продемонстрували покращену оксигенацію. Пацієнт підтримував 24% зволожений O2 вночі за допомогою трахеостомічного коміра, і він почав різко клінічно покращувати.
Протягом наступних двох тижнів у лікарні цей джентльмен схуд приблизно 70 фунтів. (31,8 кг). Його психічний статус та настрій покращились, толерантність до фізичних вправ зросла, а лімфедематозна мошонка помітно зменшилася в розмірах (рис. 2). Він виписував фуросемід 40 мг перорально щодня, добавки калію та порошок ністатину для лікування інтертріго. Пацієнт міг комфортно ходити і відновити носіння штанів без змін.
Спостереження через два місяці продемонструвало помітне поліпшення психічного стану. Гази артеріальної крові виявили нормальний рівень рН та рСО2 та лише незначну гіпоксемію (рО2 66 мм рт. Ст.). Подальші подальші амбулаторні візити задокументували додаткове поліпшення стану та продовження втрати ваги.
3. Обговорення
У цій роботі ми представляємо випадок масивного набряку мошонки, при якому діагноз залишався невизнаним протягом тривалого періоду часу через незвичну природу, в якій він був представлений. Цей пацієнт продемонстрував важкий набряк мошонки як прояв серцево-судинної недостатності, спричиненої ОСА та ОГС.
Деякі незвичайні презентації OSA успішно лікували за допомогою назального CPAP [1]. Однак трахеостомія виявилася життєздатною альтернативою для лікування хворих із ожирінням пацієнтів із комбінованими OSA та OHS [1, 6, 9]. Фактично, Guilleminault et al. визначено п’ять критеріїв трахеостомії у пацієнтів з ОСА: (1) відключення сонливості з серйозним соціально-економічним впливом; (2) важкі порушення серцевого ритму з апное сну; (3) високий індекс апное (> 60); (4) насиченість киснем менше 40% під час сну; та (5) відсутність поліпшення клінічних симптомів та наслідків після медичних випробувань [10]. Згідно Won et al., Трахеостомія вважається довготривалим лікувальним лікуванням OSA у хворих із ожирінням пацієнтів із синдромом гіповентиляції ожиріння [11]. Дійсно, успіх трахеостомії в лікуванні OSA був наочно продемонстрований у наведеному тут випадку.
Масовий набряк мошонки, який демонструє наш пацієнт, часто стикається з урологічним хірургом. Цей стан пояснюється кількома різними етіологіями, включаючи медичні причини (серцева недостатність, захворювання нирок, дискразії крові та асцит), обструктивні стани (новоутворення черевної порожнини, пахові грижі та тромбоз сім'яної вени), інфекційні захворювання (філаріальний елефантіаз), ятрогенні втручання (променева терапія, розтин вузлів) та травми [12, 13]. Важливі діагностичні підказки для визначення етіології набряку мошонки включають вік пацієнта, гостроту передлежання та наявність болю [14].
Оскільки реакція на медичну терапію погана, хірургічне втручання вважається найкращим варіантом лікування набряку мошонки. З багатьох детальних оперативних процедур ексцизійна терапія продовжує залишатися найвидатнішою [15]. Ця техніка, спочатку приписувана Дельпечу, передбачає розтин на рівні фасції Бака на пенісі та повне відділення яєчок та сім’яного канатика від мошонки. Цей метод є одночасно оперативним і має успішні відтворювані довгострокові результати [15, 16]. Вторинне покриття після розтину можна отримати із затриманої дорсальної шкіри мошонки, розщепленої товщини шкіри або фасціокутанних клаптів стегна [15].
Викладений тут випадок примітний тим, що дає два уроки. По-перше, обструктивний апное сну та синдром гіповентиляції ожиріння можуть проявлятися масивним набряком мошонки. Ця вражаюча фізична знахідка є наслідком недостатності правої серця, яка, як вважають, обумовлена легеневою артеріальною гіпоксемією та гіперкапнією, що спричиняє легеневу артеріальну ацидемію та звуження судин. Легенева гіпертензія, що виникає внаслідок цих хімічних подразників, призводить до серцево-судинної недостатності [4]. По-друге, якщо обструктивне апное сну та/або синдром гіповентиляції ожиріння визнано причиною серцево-судинної недостатності, і якщо апное виправлено, результативне поліпшення серцевої функції може дозволити змінити масивний периферичний набряк, включаючи набряк мошонки. Проникливі лікарі та хірурги повинні визнати, що набряк мошонки, що виникає у пацієнтів з важким обструктивним апное сну, швидше за все, зміниться після успішного лікування апное сну. Дійсно, жодне оперативне втручання не повинно розважатися, принаймні спочатку.
Ми припускаємо, що масивний набряк мошонки без очевидної причини повинен підказувати лікареві чи хірургу запитати, чи не страждає пацієнт на недіагностоване та неліковане апное сну та синдром гіповентиляції ожиріння.
4. Висновок
Масивний набряк мошонки може виникнути внаслідок серцево-судинної недостатності як наслідок важкого обструктивного апное сну та синдрому гіповентиляції ожиріння. У представленого тут пацієнта трахеостомія для корекції основного обструктивного апное сну призвела до поліпшення стану оксигенації, покращення серцевої діяльності та різкого подальшого зменшення розміру мошонки. Корекційна операція на мошонці не виявилася необхідною. Інакше незрозумілий масивний набряк мошонки у хворого на ожиріння пацієнта може викликати підозру на наявність важкого обструктивного апное сну з правою серцевою недостатністю.
Список літератури
- Л. Дж. Епштейн, Д. Крісто, П. Дж. Стролло та ін., “Клінічні рекомендації щодо оцінки, лікування та тривалого догляду за обструктивним апное сну у дорослих” Журнал клінічної медицини сну, вип. 5, № 3, с. 263–276, 2009. Перегляд за адресою: Google Scholar
- Р. Д. Червін, "Сонливість, втома, втома та брак енергії при обструктивному апное сну", Грудна клітка, вип. 118, ні. 2, с. 372–379, 2000. Перегляд за адресою: Google Scholar
- Т. Д. Бредлі та К. М. Шапіро, “Несподівані презентації апное сну: використання CPAP у лікуванні”, Британський медичний журнал, вип. 306, ні. 6887, с. 1260–1262, 1993. Переглянути за адресою: Google Scholar
- Т. Д. Бредлі та Дж. С. Флорас, "Апное сну та серцева недостатність - частина I: обструктивне апное сну" Тираж, вип. 107, ні. 12, с. 1671–1678, 2003. Переглянути на: Сайт видавця | Google Scholar
- К. Ломбарді, Р. Роккі, П. Монтанья, В. Сілані та Г. Параті, “Синдром обструктивного апное сну: причина гострого делірію”, Журнал клінічної медицини сну, вип. 5, № 6, с. 569–570, 2009. Перегляд за адресою: Google Scholar
- Р. Н. Аврора, К. Р. Кейсі, Д. Крісто та ін., "Практичні параметри хірургічних модифікацій верхніх дихальних шляхів при обструктивному апное сну у дорослих" Спати, вип. 33, ні. 10, с. 1408–1413, 2010. Перегляд за адресою: Google Scholar
- Р. Кесслер, А. Чауат, П. Шінкевич та співавт., "Синдром ожиріння-гіповентиляція, переглянутий: проспективне дослідження 34 послідовних випадків" Грудна клітка, вип. 120, ні. 2, с. 369–376, 2001. Переглянути на: Сайт видавця | Google Scholar
- С. Міята, А. Нода, С. Наката та ін., “Денна полісомнографія для ранньої діагностики та лікування пацієнтів із підозрою на порушення дихання уві сні” Сон і дихання, вип. 11, No 2, с. 109–115, 2007. Переглянути на: Сайт видавця | Google Scholar
- W. J. Randerath, J. Verbraecken, S. Andreas et al., «Не-CPAP-терапія при обструктивному апное сну», Європейський респіраторний журнал, вип. 37, ні. 5, с. 1000–1028, 2011. Переглянути на: Сайт видавця | Google Scholar
- C. Guilleminault, F. B. Simmons, J. Motta et al., “Синдром обструктивного апное сну та трахеостомія. Багаторічний досвід подальшого спостереження " Архіви внутрішніх хвороб, вип. 141, ні. 8, с. 985–988, 1981 р. Переглянути на: Сайт видавця | Google Scholar
- C. H. J. Won, K. K. Li та C. Guilleminault, "Хірургічне лікування обструктивного апное сну: хірургія верхніх дихальних шляхів та нижньощелепної щелепи", Праці Американського торакального товариства, вип. 5, № 2, с. 193–199, 2008. Переглянути на: Сайт видавця | Google Scholar
- Дж. Ф. Гленн і Дж. Л. Вайнерт, "Чоловіча статева система", в Підручник з хірургії, D. C. Johnston Jr., Ed., Pp. 1776–1777, WB Saunders, Філадельфія, Пенсільванія, США, 1981 р. Перегляд: Google Scholar
- "Набряк мошонки", ст Практичний посібник з догляду за медичним пацієнтом, Ф. Ф. Феррі, вид., С. 129, Мосбі, Сент-Луїс, Міссурі, США, 2011. Перегляд за адресою: Google Scholar
- L. N. Weinberger, M. J. Zirwas та J. C. English, “Діагностичний алгоритм набряку чоловічих статевих органів”, Журнал Європейської академії дерматології та венерології, вип. 21, No 2, с. 156–162, 2007. Переглянути на: Сайт видавця | Google Scholar
- M. Modolin, A. I. Mitre, J. C. F. da Silva et al., “Хірургічне лікування лімфедеми статевого члена та мошонки”, Клініки, вип. 61, ні. 4, с. 289–294, 2006. Перегляд за адресою: Google Scholar
- Т. Гібсон, “Дельпех: його внесок у пластичну хірургію та дивовижний випадок мошонкового елефантіазу”, Британський журнал пластичної хірургії, вип. 9, № 1, с. 4–10, 1956. Перегляд за адресою: Google Scholar
- Величезна втрата ваги для супер-товстого поні Дейва
- Велике збільшення ваги на амітриптиліні - турбота про біль
- Як дієта з високим вмістом вуглеводів впливає на ваш сон
- Менше сну призводить до більше їжі та збільшення ваги, згідно з новим дослідженням CU-Boulder
- Мелатонін для сну, дозування, побічні ефекти; Більше