Ти та твої гормони
Альтернативні назви синдрому Кушинга
Гіперкортицизм; Синдром Кушинга
Що таке синдром Кушинга?
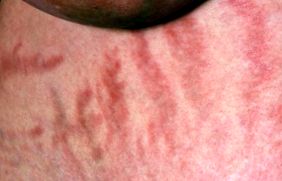
Фото розтяжок на жінці, яка страждає на синдром Кушинга.
Синдром Кушинга - це назва розладу, який виникає, коли організм зазнає надлишку стероїдів, таких як гормон кортизол або подібні синтетичні версії. Це може статися або через те, що:
- організм виробляє занадто багато гормону кортизолу (відомий як „ендогенний“ синдром Кушинга) або
- людина приймає велику кількість стероїдних препаратів для лікування таких станів, як астма, ревматоїдний артрит або екзема. Це відоме як „екзогенний” синдром Кушинга.
Що викликає синдром Кушинга?
Кортизол - це стероїдний гормон, що виробляється наднирковими залозами, які сидять над нирками. Надниркові залози стимулюються гормоном гіпофіза, який називається адренокортикотропним гормоном, для вивільнення кортизолу в кров.
Існує ряд причин синдрому Кушинга:
- Найбільш поширеною причиною є стероїдні ліки, що приймаються для лікування таких станів, як екзема, астма або ревматоїдний артрит.
- Пухлина гіпофіза, яка виробляє занадто багато адренокортикотропного гормону. Надлишок адренокортикотропного гормону внаслідок пухлини гіпофіза називається хворобою Кушинга, і хоча це досить рідко, це найпоширеніша причина ендогенного синдрому Кушинга.
- Надмірна активність надниркових залоз (наднирників Кушинга), що спричиняє надмірну продукцію кортизолу. Це трапляється дуже рідко.
- Нехіпофізарні пухлини, які виробляють надлишок адренокортикотропного гормону (АКТГ). Це дуже рідко. Вони можуть виявлятися в легенях і можуть бути карциноїдними пухлинами. Надмірне вироблення АКТГ з пухлини, не пов’язаної з гіпофізом, часто називають „ектопічною продукцією АКТГ” (ектопічне значення „з неправильного місця”, тобто не з гіпофіза). Джерело надлишку АКТГ може бути не одразу ясним.
Які ознаки та симптоми синдрому Кушинга?
Синдром Кушинга характеризується наступними ознаками та симптомами:
- центральне ожиріння (але тонкі руки і ноги)
- кругле місяцеподібне обличчя
- відкладення жиру над ключицею і за шиєю
- тонка шкіра, яка легко синці
- м’язова слабкість, особливо плеча та стегон
- гіпертонія
- високий рівень цукру в крові (непереносимість глюкози або цукровий діабет)
- виразка шлунка
- тонкі кістки (остеопороз) та підвищений ризик переломів
- підвищений рівень зараження та погане загоєння ран
- депресія та інші психіатричні проблеми
- надлишковий ріст волосся і нерегулярні місячні у жінок
- зниження лібідо та еректильної дисфункції у чоловіків.
Наскільки поширений синдром Кушинга?
Найбільш поширеною формою синдрому Кушинга є екзогенна форма, тобто через те, що пацієнт приймає надлишок стероїдних препаратів. Ендогенний синдром Кушинга зустрічається рідше і, за оцінками, вражає 1 з 500 000 дорослих на рік. З них 85% мають синдром Кушинга, залежний від гіпофіза, 10% мають наднирники Кушинга і 5% мають ектопічну продукцію адренокортикотропного гормону (з пухлини, що не є гіпофізом).
Синдром Кушинга успадковується?
Синдром Кушинга зазвичай не передається у спадок, але у дуже рідкісних випадках може протікати в сім'ях.
Як діагностується синдром Кушинга?
Першим кроком у діагностиці синдрому Кушинга є розгляд сучасних ліків, які пацієнт приймає, щоб виключити екзогенний синдром Кушинга. Стероїди можна знайти в рецептурних ліках, таких як таблетки, креми, мазі, інгалятори, краплі або спреї. Іноді стероїди можуть виявлятись як забруднювач у деяких рослинних препаратах.
Для діагностики ендогенного синдрому Кушинга можна виміряти надмірний рівень кортизолу в пробах крові та сечі, взятих протягом 24 годин. Зазвичай рівень кортизолу падає вночі, але у пацієнтів із синдромом Кушинга рівень кортизолу залишається високим.
Тест на придушення дексаметазону протягом ночі зазвичай використовується для скринінгу на синдром Кушинга. У цьому тесті пацієнт приймає 1 мг синтетичного стероїду, який називається дексаметазон, опівночі, а потім здає аналіз крові на кортизол о 9 ранку наступного ранку. У пацієнтів без синдрому Кушинга рівень кортизолу знижується, але у пацієнтів із синдромом Кушинга рівень кортизолу залишатиметься підвищеним. Потім за цим скринінговим тестом проводиться тест на придушення низьких доз дексаметазону для підтвердження діагнозу.
Після підтвердження синдрому Кушинга можуть бути проведені подальші аналізи крові, можливо, в стаціонарі, а також спеціалізована комп’ютерна томографія (КТ) надниркових залоз або магнітно-резонансна томографія (МРТ) гіпофіза (залежно від результатів аналізів крові). Це встановить, чи надлишок кортизолу обумовлений проблемою з наднирковими залозами, чи надлишок адренокортикотропного гормону спонукає наднирники виробляти занадто багато кортизолу.
Забір нижньої петрозальної пазухи може бути проведений, щоб визначити, чи знаходиться джерело вироблення адренокортикотропного гормону в гіпофізі. Це передбачає розміщення тонких пластикових трубок під місцевим анестетиком у вену в паховій області. Вони вводяться в кровоносні судини поруч з гіпофізом за допомогою рентгенівського апарату і використовуються для взяття проб крові. Зразки крові допоможуть відрізнити хворобу Кушинга від ектопічної адренокортикотропної продукції.
Тест на мінеральну щільність кісткової тканини також може бути проведений для дослідження на остеопороз.
Може пройти деякий час, перш ніж розслідування завершаться і діагностується синдром Кушинга.
Як лікується синдром Кушинга?
Екзогенний синдром Кушинга лікується шляхом поступового зменшення дози стероїдного препарату під наглядом лікаря, якщо це можливо. Це потрібно робити спільно з фахівцем, який призначив стероїдний препарат. У деяких серйозних станах стероїди неможливо зупинити. Для деяких станів існують альтернативні ліки до стероїдів, але вони можуть мати свої побічні ефекти. Дуже важливо, щоб пацієнт не припиняв приймати будь-які стероїдні ліки, не обговоривши це зі своїм лікарем.
Залежно від причини, ендогенний синдром Кушинга лікується хірургічним шляхом, ліками або променевою терапією. Пацієнти повинні отримувати лікування в спеціалізованому центрі із спеціалізованими ендокринологами та хірургами, які працюють у мультидисциплінарній групі. Основні цілі лікування - привести рівень кортизолу в норму, змінити ознаки та симптоми та зберегти контроль у довгостроковій перспективі.
- Пухлини гіпофіза можна видалити хірургічним шляхом через ніс, не залишаючи видимих рубців. Операція буде виконана у спеціалізованій нейрохірургічній лікарні, і її результат досягає 60–80% успіху залежно від ряду факторів. Дивіться статтю про хворобу Кушинга для отримання додаткової інформації.
- Надниркові залози можна видалити лапароскопічно (через невеликі порізи на шкірі) у спеціалізованій лікарні. Для хвороби Кушинга це зазвичай проводять лише у тому випадку, якщо хірургічне втручання на гіпофізі неможливо виконати (або воно не має успіху) і призводить до гіпоадреналізму, який вимагає довічної заміни стероїдних гормонів. Це лікування також є варіантом постійного підвищення рівня кортизолу при ектопічному синдромі АКТГ. Синдром Нельсона Нельсона - це термін, що використовується для опису збільшення адренокортикотропної гормоноутворюючої пухлини в гіпофізі, яке може виникнути після хірургічного видалення обох надниркових залоз.
Операція з видалення наднирника зазвичай є найкращим варіантом лікування синдрому Кушинга надниркових залоз, коли уражена лише одна надниркова залоза; в цьому випадку зазвичай немає необхідності у довічній залежності від стероїдів.
Чи є побічні ефекти у лікування?
Після лікування пацієнтові часто потрібно приймати таблетки гідрокортизону> гідрокортизону для заміщення гормону кортизолу, оскільки звичайне вироблення кортизолу часто пригнічується після успішного лікування. Пацієнтам стане дуже погано, якщо припинити лікування, не переконавшись, що виробництво кортизолу повернулось. Таблетки гідрокортизону приймають два-три рази на день, поки не відновиться нормальна робота гіпофіза та надниркових залоз. Це може тривати кілька місяців, або пацієнтам може знадобитися продовжувати приймати гідрокортизон довічно.
Якщо проводиться хірургічна операція на гіпофізі або променева терапія, у пацієнта може розвинутися дефіцит інших гормонів, які можуть потребувати заміни (гіпопітуїтаризм). Можливо, пацієнту доведеться приймати таблетки довічно, щоб замінити ці необхідні гормони гіпофіза.
Таблетки, прийняті для зниження рівня кортизолу, можуть мати побічні ефекти на печінку та нирки, тому регулярно проводяться аналізи крові, щоб переконатись, що пацієнт перебуває у правильній дозі та чи немає серйозних проблем.
Які довгострокові наслідки синдрому Кушинга?
Після успішного лікування синдрому Кушинга може знадобитися від декількох тижнів до декількох років, щоб зміни через надмірне вироблення кортизолу прийшли в норму і симптоми зникли. Міцність м’язів і кісток покращиться, але деяким пацієнтам, особливо жінкам у постменопаузі, може знадобитися лікування остеопорозу. Слід ретельно контролювати артеріальний тиск і рівень цукру в крові.
Можливо, пацієнтам доведеться приймати замінники гідрокортизону довічно. У разі невідкладної медичної допомоги необхідно надходити вищі дози гідрокортизону, оскільки організм не в змозі виробляти власний кортизол у відповідь на стресові ситуації. Пацієнтам також слід мати внутрішньом’язову ін’єкцію гідрокортизону у разі блювоти та стероїдну карту, а також носити прикраси Medic-Alert.
Чи існують групи підтримки пацієнтів для людей з Синдром Кушинга?
Фонд гіпофіза може надавати поради та підтримку пацієнтам та їхнім сім'ям, які страждають на синдром Кушинга.
- Холецистокінін Ви та ваші гормони від Товариства ендокринології
- Керівництво з клінічної практики Європейського товариства ендокринології Ендокринна робота при ожирінні Читає
- Чи є у вашого коня синдром негерметичного кишечника потрійний коронний корм
- Синдром Кушинга - Фізіопедія
- Хвороба Кушинга Синдром Кушинга - Клінічний центр нейроендокринної та пухлини гіпофіза MGH -