Діагностика туберкульозу черевної порожнини: уроки, отримані за 30 років: грудне дослідження
- Ця стаття оновлена
- Виправлення до цієї статті опубліковано у World Journal of Emergency Surgery 2019 14: 42
Анотація
Вступ
Чарльз Діккенс (1812–1870) описав туберкульоз (туберкульоз) як «страшну хворобу, при якій боротьба між душею і тілом відбувається поступово тихо і урочисто, що день у день, і зерно за зерном, смертна частина марнує і в’яне». Це може бути правдою дотепер. Туберкульоз є однією з 10 найбільших причин смерті у всьому світі. У 2017 році десять мільйонів людей захворіли на туберкульоз, за оцінками 1,3 мільйона смертей [1]. Крім того, приблизно чверть світового населення має приховану туберкульозну інфекцію [2]. В даний час управління є ще більш складним із появою мультирезистентних бактерій.
Діагностика туберкульозу черевної порожнини залишається одним із найскладніших завдань у клінічній практиці. Зі збільшенням імміграції та збільшенням ВІЛ, лікарі у всьому світі все частіше стикаються з такими незнайомими випадками. Ми спостерігали, що поширені помилки щодо туберкульозу черевної порожнини не змінювались протягом останніх 30 років. Ці помилкові уявлення: (1) туберкульоз черевної порожнини рідкісний, (2) туберкульоз черевної порожнини завжди пов’язаний з активним туберкульозом легенів, і (3) туберкульоз черевної порожнини є хворобою бідних [7]. Ці помилкові уявлення зазвичай відволікають досвідчених клініцистів від встановлення правильного діагнозу.
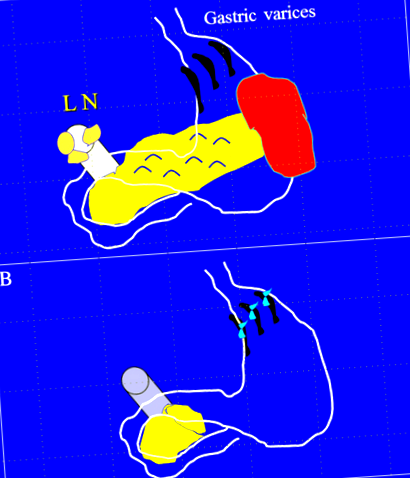
Перший автор цього рукопису (FAZ) повідомив про незвичайний випадок туберкульозу живота в 1990 р. [8]. У 23-річного чоловіка спостерігався важкий гематемез, спричинений варикозним розширенням шлунка через стискання лімфатичних вузлів у ворітній вені (рис. 1а). Пацієнту зробили лапаротомію. У ділянці підшлункової залози матується маса, що імітує пухлину підшлункової залози. Інтраопераційний заморожений розділ не мав рішучих результатів. Пацієнту зробили серйозні оперативні втручання, включаючи дистальну панкреатектомію, спленектомію, видалення лімфатичних вузлів на порталі гепатису та перев’язку швів варикозним розширенням (рис. 1b). Несподіваним сюрпризом було виявлення того, що гістопатологія лімфатичних вузлів є діагностикою туберкульозу живота. Пацієнт проходив протитуберкульозне лікування. Через 18 місяців контрольна комп’ютерна томографія (КТ) та ендоскопія були нормальними. Цей пацієнт міг би лікуватися медично, якби діагноз був встановлений до операції. Туберкульоз живота по суті є медичним захворюванням, і хірургічні втручання повинні бути зарезервовані для ускладнень, включаючи обструкцію, перфорацію, свищ або кровотечу [4, 5, 9].
У 23-річного чоловіка важкий гематемез через варикоз шлунку. Пацієнту зробили лапаротомію. У області підшлункової залози та лімфатичних вузлів, що стискаються у ворітній вені, імітується рак підшлункової залози (a). Хворому зробили серйозну операцію, включаючи дистальну панкреатектомію, спленектомію, видалення лімфатичних вузлів на порталі гепатису та перев’язку швів варикозного розширення швів (b). Гістопатологія підтвердила діагноз туберкульозу черевної порожнини. (Ілюструє професор Фікрі Абу-Зідан, кафедра хірургії, Медичний коледж, Університет ОАЕ). Повні клінічні дані цього пацієнта були опубліковані раніше [8]
Ця незвичайна драматична презентація викликала великий інтерес до цього складного діагнозу. У цьому спілкуванні ми спробуємо висвітлити важливі уроки, які ми засвоїли за останні 30 років. Через збільшення імміграції ми вважаємо, що ці уроки є важливими і будуть корисними для молодих хірургів, які раніше не стикалися з туберкульозом живота, особливо в розвинених країнах. Ми спробуємо виділити кожен урок наочним клінічним випадком на підтвердження наших тверджень. Нарешті, ми опишемо алгоритм діагностики туберкульозу черевної порожнини, який був розроблений протягом багатьох років і який може бути корисним у всьому світі, включаючи країни з низьким та середнім рівнем доходу.
Урок 1: Туберкульоз живота є чудовим імітатором
Урок, отриманий з першого випадку (рис. 1), полягає в тому, що туберкульоз черевної порожнини є чудовим імітатором [5, 9]. Це пов’язано з тим, що він може вражати окремі органи черевної порожнини без участі грудної клітки. Інші органи, як правило, не задіяні. Для цього діагнозу необхідний високий показник підозри [5, 9, 10]. Ми особисто стикалися з випадками, коли ізольований одноорганний туберкульоз черевної порожнини імітував пухлини підшлункової залози, рак товстої кишки, рак шлунка та лімфоми. Він також може імітувати інфекційні захворювання, включаючи апендицит, гострий холецистит, черевний тиф та некротизуючий фасцит [11,12,13,14]. Навіть у районах, де поширена хвороба, правильний клінічний діагноз ставиться лише половині пацієнтів [15]. Злоякісність була передопераційним діагнозом у 25% у нашій власній серії [16].
Урок 2: Рентгенологічне виявлення черевного туберкульозу є неспецифічним
УЗД та комп’ютерна томографія КТ можуть показати генералізований або локалізований асцит з тонкими рухливими перегородками, товстим сальником та очеревиною, лімфаденопатією або потовщеною кишкою [4, 17,18,19]. КТ - це спосіб вибору при оцінці ступеня та типу туберкульозу черевної порожнини [4, 5, 10, 20, 21]. Тим не менше, рентгенологічні дані неспецифічні [22], і мікробіологічне або гістопатологічне підтвердження слід отримувати через черезшкірну аспірацію або безпосередню біопсію [18].
Урок 3: КТ може пропустити туберкульоз печінки
Нормальна КТ черевної порожнини не виключає туберкульозу печінки. Невеликі гранульоми військового туберкульозу печінки можна пропустити за допомогою КТ [20, 22, 23], і це може бути виявлено лише під час біопсії (рис. 2). Якщо є підозра на туберкульоз печінки з підвищеним білірубіном, особливо при незрозумілому важкому сепсисі, що не реагує на емпіричні антибіотики в ендемічній зоні туберкульозу, рекомендується біопсія печінки, навіть якщо УЗД та КТ печінки є нормальними.
39-річному африканцю пересадили нирку за 3 місяці до того, як він потрапив до лікарні з незрозумілою високою температурою. Функції його органів швидко погіршувались, і він потрапив до відділення інтенсивної терапії з важким сепсисом. Йому потрібна допоміжна вентиляція, ниркова функція швидко погіршувалась, а білірубін і печінкові ферменти стали дуже високими. Пацієнт не реагував на емпіричні антибіотики. КТ черевної порожнини показало нормальний стан печінки та селезінки з посиленим посиленням без вогнищевих уражень. Туберкульоз підозрювали через попередній вплив туберкульозу в анамнезі, незважаючи на негативні результати КТ. Проведена біопсія печінки, яка була діагностикою туберкульозу. a Гематоксилін та еозин (× 4) показали чітко обмежену гранулему (стрілки) в тканині печінки, без ознак казеозного некрозу або гігантських клітин. b Пляма Зіль-Нельсена ((× 40) при мікобактеріях туберкульозу виявило численні червоні палички або палички (чорні стрілки). Крім того, ідентифіковані епітеліоїдні макрофаги (червона стрілка) та лімфоцити) Аль-Айн, ОАЕ)
Урок 4: Алгоритм діагностики туберкульозу черевної порожнини
Клінічні та рентгенологічні дані щодо туберкульозу черевної порожнини є непатогномонічними. Повідомлення про результати культури може зайняти до 6 тижнів. Тому ми повинні прагнути отримати ранній гістологічний діагноз для початку лікування [9]. Наша діагностична робота залежить від класифікації клінічних та рентгенологічних результатів туберкульозу живота на п’ять різних категорій, включаючи (1) шлунково-кишковий тракт, (2) ураження твердих органів, (3) лімфаденопатія, (4) вологий перитоніт та (5) сухий/фіксований перитоніт [4, 5] (рис. 3). Діагноз туберкульозу шлунково-кишкового тракту та сухого перитоніту можна досягти за допомогою ендоскопії та біопсії. Точність діагностики збільшиться із збільшенням кількості біопсій [4, 10, 24]. Біопсії, взяті за допомогою колоноскопії у 50 хворих на туберкульоз товстої кишки, були діагностичними у 40 (80%) [24]. Діагноз ураження твердих органів можна було отримати за допомогою аспірації, проведеної ультразвуком [25,26,27]. Діагноз при вологому перитоніті та лімфаденопатії може бути встановлений за допомогою аспірації під контролем УЗД з подальшою лапароскопією, якщо це необхідно [28,29,30]. Діагностичну лапаротомію слід зберігати як останній варіант досягнення гістологічного діагнозу.
Алгоритм діагностики туберкульозу черевної порожнини залежить від класифікації клінічних та рентгенологічних результатів за п’ятьма різними категоріями, включаючи (1) шлунково-кишковий тракт, (2) ураження твердих органів, (3) лімфаденопатія, (4) вологий перитоніт або (5) сухий/пластичний перитоніт
Ми не включили капсульну ендоскопію та ентероскопію в діагностичний алгоритм через обмежені дані використання цих методів при туберкульозі черевної порожнини [4]. Ми не застосовували цей спосіб лікування туберкульозу живота в наших умовах. Крім того, він дорогий, потребує спеціальних знань і рідко використовується в країнах з низьким та середнім рівнем доходу. Крім того, капсульна ендоскопія може призвести до повної кишкової непрохідності при стриктурах тонкої кишки.
Урок 5: Остерігайтеся лапароскопії при фіброзно-фіксованому перитоніті
В основному існує три типи туберкульозного перитоніту: (1) мокрого типу що є найпоширенішим і зустрічається у 90% випадків (вільний асцит або локалізована рідина), (2) сухого типу (пластик), що має перитонеальні вузлики і щільні спайки, і (3) фіброзно-фіксований тип який показує злипання матованих петель кишечника з потовщеною брижею та сальником [4, 19, 31]. В даний час лапароскопію частіше використовують для діагностики туберкульозного перитоніту [9]. Тим не менше, ми вважаємо, що це протипоказано при фіброзно фіксованому типі через високий ризик ятрогенної травми кишечника та утворення фістули, оскільки місця для вставки лапароскопа може не бути. Лапаротомія може бути показана при такому стані, якщо потрібна біопсія (рис. 4). Цей момент є більш важливим у випадках туберкульозного черевного кокона, який в основному діагностується внутрішньо оперативно. При цьому стані потрібна відкрита хірургічна операція з відшарування фіброзної тканини, що обшиває кишечник [32]. Проте остаточне рішення щодо лапароскопії буде залежати від лапароскопічного досвіду хірурга та його/її знайомства з туберкульозом живота.
У 50-річного чоловіка спостерігався біль у животі тривалістю 1 рік та втрата ваги. При огляді живота виявлено черевну масу в лівому нижньому квадранті. У пацієнта була анемія (гемоглобін 87 г/л) та гіпоальбумінемія (28 г/л). УЗД черевної порожнини (a) показав сплетені петлі кишечника, потовщену брижу та наявність внутрішньочеревної рідини. КТ живота показала потовщений кишечник з локалізованим асцитом та заочеревинними дрібними лімфатичними вузлами. Діагностичну лапароскопію спробували взяти з біопсії (b). Це було важко, і підозрювали перфорацію тонкої кишки. Проведена лапаротомія, яка показала, що тонкий кишечник матовий. Інтраопераційний заморожений розріз підтвердив діагноз туберкульозу черевної порожнини. Дві ятрогенні перфорації тонкої кишки були закриті розсмоктуючими швами. У пацієнта розвинувся післяопераційний свищ тонкої кишки (жовта стрілка)
Урок 6: Значення терапевтичної діагностики
Терапевтичний діагноз у різних серіях коливався від 16 до 29% [16, 24, 33, 34]. Фіг.5 ілюструє приклад терапевтичного діагнозу. Незважаючи на те, що лабораторні результати були необов’язковими, а рентгенологічні дані були неспецифічними у цього пацієнта, підозрювали діагноз туберкульозу та досягали терапевтичного діагнозу. Точний діагноз можна досягти лише у 80% пацієнтів. Терапевтичний діагноз слід випробувати у решті 20%. Більшість з них матимуть швидку реакцію на протитуберкульозне лікування, як правило, протягом 2 тижнів [4].
У 44-річної жінки болі в животі тривалий день тривали. Живіт був роздутим, ніжним, але м’яким. Пацієнти мали лихоманку, лейкоцитоз та підвищений С-реактивний білок. КТ черевної порожнини (a) показав багаторазовий збір внутрішньочеревної рідини (жовта стрілка). Зелений гній аспірували під контролем УЗД. Культура гною була негативною, а квантиферон-туберкульозний тест не визначений. Підозрювали туберкульоз живота. Терапевтичний діагноз був успішним, і розмір абсцесу різко зменшився через 2 місяці (b). (Люб'язно надано доктором Хуссам Мусою, генеральним консультантом хірурга лікарні Аль-Айн, Аль-Айн, ОАЕ)
Урок 7: Остерігайтеся помилкової діагностики туберкульозу як хвороби Крона
Початок лікування хворих на туберкульоз черевної порожнини на стероїдах, припускаючи, що це хвороба Крона, може мати значні наслідки і навіть призвести до смерті [4, 9]. Диференціальний діагноз між ними важкий, і слід докласти максимум зусиль для встановлення правильного діагнозу, отримавши мікробіологічні або гістопатологічні дані. Слід враховувати поширеність захворювання в умовах, і слід бути обережними перед початком прийому стероїдів. Якщо є сумніви, можливо, розумніше розпочати терапевтичне випробування протитуберкульозного лікування як діагностичного методу перед стероїдами.
Значення нового лабораторного дослідження при туберкульозі черевної порожнини
Останнім часом з’явилися нові імунологічні та молекулярно-діагностичні методи лікування туберкульозу. Тим не менше, простого глобального та економічно вигідного діагностичного лабораторного дослідження, яке можна регулярно використовувати для діагностики позалегеневого туберкульозу на глобальному рівні, все ще чекають. Одним з основних обмежень використання цих нових методів є їх вартість [35]. Ми повинні бути обережними при інтерпретації опублікованих даних. Хоча чутливість та специфічність певних тестів дуже високі, позитивні та негативні прогнозні значення є важливими клінічно корисними значеннями і змінюватимуться із попередньою поширеністю захворювання. Крім того, вони не замінюють необхідність рутинних мазків АФБ та посівів [36]. Відповідно, в політичній рекомендації ВООЗ зазначено, що "ні аналізи вивільнення інтерферону-гамми (IGRA), ні шкірний тест на туберкулін (TST) не повинні використовуватися для діагностики активного захворювання на туберкульоз у країнах з низьким та середнім рівнем доходу" [37]. Насправді, IGRA дорожчі та складніші у порівнянні з TST, хоча вони дають порівнянні результати.
Якщо звичайні лабораторні та мікробіологічні тести не є остаточними, результати молекулярної біології та полімеразної ланцюгової реакції (ПЛР) можуть підтримати клінічний діагноз, очікуючи результатів культури та чутливості до лікарських засобів [36]. Тим не менше, ПЛР не може розрізнити живого та мертвого M. tuberculosis [36, 38]. Вони залишаються позитивними протягом тривалих періодів після завершення протитуберкульозного лікування та загибелі бактерій. Їх слід використовувати лише для початкової діагностики, а не для подальшого спостереження [36]. Крім того, відмінні результати, про які повідомляють дослідницькі лабораторії, можуть не бути відтворені службовими клінічними лабораторіями. У клінічних лабораторіях існують помилки забруднення, технічні помилки та вибірки, які можуть дати помилково позитивні результати та зменшити узагальнення цих тестів [36].
В даний час ВООЗ рекомендує лише аналіз Xpert® MTB/RIF для діагностики туберкульозу. Це може дати результати протягом 2 годин [39]. Недавній мета-аналіз показав, що Xpert має високу специфічність, але обмежену чутливість для виявлення позалегеневого туберкульозу. Позитивний результат Xpert може швидко виявити випадки туберкульозу. Тим не менше, негативні результати не можуть виключити захворювання [40].
Висновки
Туберкульоз - глобальна проблема здоров’я. Хірурги гострої допомоги повинні бути обізнані з проблемами, з якими стикається діагностика туберкульозу черевної порожнини, і намагатись у всі сили уникати хірургічного втручання, якщо це не вказано [41]. Насправді хірурги невідкладної допомоги можуть опинитися в пастці в ситуаціях, коли перитоніт, невирішена обструкція кишечника або підозра на ішемію кишечника асоціюються з ознаками системного сепсису, що неможливо пояснити неспецифічними результатами КТ. Досвідчені хірурги можуть зважитися на екстрену лапароскопію або лапаротомію та здивуватися оперативним та патологічним висновкам, що підтверджують туберкульоз живота. Простий економічно ефективний діагностичний лабораторний тест, який можна регулярно застосовувати при туберкульозі черевної порожнини, поки що недоступний. В даний час діагноз туберкульозу черевної порожнини повинен бути досягнутий за допомогою поєднання клінічних, лабораторних, рентгенологічних та патологічних результатів. Високий показник підозри необхідний для досягнення цього діагнозу. Ми поділилися своїми помилками та запропонували наш алгоритм діагностики туберкульозу черевної порожнини, який розроблявся протягом багатьох років, сподіваючись, що він буде корисним для хірургів гострої допомоги.
- Клінічні особливості та результати туберкульозу живота на південному сході Кореї 12 років
- Дієта при туберкульозі живота
- Чи обмежує ожиріння сонографічний діагноз апендициту у дітей Yiğiter - 2011 - Journal
- Розробка моделі прогнозування для диференціальної діагностики туберкульозу кишечника та
- Годування овочів для акваріумних риб Інформація про водний світ