Чому лікування ожиріння так складно? Обґрунтування ролі баріатричної хірургії
Теми
Анотація
Існує мало доказів того, що прийняті на сьогодні заходи охорони здоров’я мали якийсь вплив на зростання поширеності ожиріння.
Програми для схуднення мають дуже високий рівень довгострокових відмов.
Є нові докази того, що вага регулюється гіпоталамусом і захищається фізіологічно.
Існує також сильна генетична схильність до розвитку ожиріння.
Наявність та просування високоенергетичної їжі та відсутність будь-якої обов’язкової потреби у фізичній активності ускладнюють проблему, однак ці соціальні зміни важко повернути.
Один із шляхів вперед - зосередити заходи охорони здоров’я на запобіганні ожирінню у дітей, одночасно надаючи ресурси для лікування людей, які вже страждають ожирінням, включаючи фінансування баріатричної хірургії в державних лікарнях.
Поширеність ожиріння зростає у багатьох країнах. 1, 2 На перший погляд, здавалося б цілком доцільним прийняти заходи охорони здоров’я для боротьби з широко розповсюдженим та широко розповсюдженим розладом. Цей підхід дав змогу контролювати епідемії інфекційних хвороб та зменшити частоту куріння. Чому ж тоді ожиріння набагато складніше контролювати? На це питання неможливо відповісти без попереднього розуміння регулювання маси тіла та етіології ожиріння.
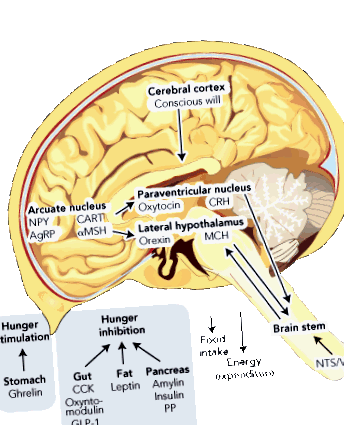
Вага регулюється гіпоталамусом (Графа 1). У дугоподібному ядрі є нейрони, які виробляють нейропептид Y та пов'язаний з готі пептид, обидва з яких потужно викликають голод. У цій же області інші нейрони продукують кокаїн та амфетамінову регульовану транскрипцію (CART) та про-опіомеланокортин (який розщеплюється з утворенням меланоцитостимулюючого гормону [MSH]). І КАРТИНА, і МСГ пригнічують бажання їсти. Отже, відчуває хтось потребу в їжі чи ні, залежить від балансу активності нейронів першого порядку. Вони, в свою чергу, проектуються на інші ділянки гіпоталамуса, які також отримують вхід від стовбура мозку через ядро тракту солітаріус, який передає сигнали, отримані від блукаючого нерва.
Цей центральний механізм модулюється циркулюючими гормонами, які можуть впливати на бажання їсти. Вони надходять із шлунково-кишкового тракту, підшлункової залози та жирової тканини. Їх можна розділити на стимулятори та інгібітори голоду. Наразі виявлено лише один стимулятор голоду - грелін, який виробляється в шлунку. На відміну від них, існує багато інгібіторів голоду, включаючи: холецистокінін, оксинтомодулін, глюкагоноподібний пептид-1 та пептид YY, усі з кишечника; інсулін, амілін і поліпептид підшлункової залози з підшлункової залози; і лептин з жирової тканини.
Епігенетична модифікація - це постійна зміна експресії генів, спричинена чинниками навколишнього середовища, що викликають хімічні модифікації, такі як метилювання промотору та/або зміни способу упаковки ДНК.11, 12 Існує давня думка, що епігенетичні модифікації відбуваються головним чином у внутрішньоутробно. Однак є деякі нові докази того, що ранній постнатальний харчовий статус може також впливати на епігенетичну регуляцію генів.13 Сприйнятливі щури, що страждають ожирінням шляхом годування, енергетично багата дієта протягом 12 тижнів після відлучення, захищають свою підвищену вагу після індукованої дієтою втрати ваги, навіть коли згодом вони піддаються дії лише щурячого чау з низьким вмістом жиру ad libitum .14
Після схуднення зміни як витрат енергії, так і гормонів, що контролюють голод, сприяють відновленню ваги. Наприклад, після схуднення рівень греліну підвищується15, тоді як рівень лептину, холецистокініну та інсуліну падає.16 Крім того, тиреоїдний гормон Т4 перетворюється в неактивний зворотний Т3 замість Т3,17, що сприяє зменшенню енергетичних витрат. Цілком імовірно, що саме ці фізіологічні адаптації ускладнюють підтримку втрати ваги. Важливо, що якщо цей механізм регулювання діє у тих, хто вже страждає ожирінням, повідомлення про громадське здоров’я, що заохочують людей їсти здорову їжу та займатися спортом, навряд чи матимуть довгостроковий вплив на їх вагу.
Кілька досліджень показали, що, хоча багато людей з ожирінням, які докладають зусиль, можуть досягти і зберегти значну втрату ваги протягом 1-2 років, вага зазвичай відновлюється протягом тривалого періоду. У графі 2 перелічено деякі дослідження, що спостерігались за пацієнтами більше 3 років, і все це показує, що втрата ваги в основному не підтримується.
На противагу цьому, вставка 3 показує довгострокові результати втрати ваги в результаті баріатричної хірургії, коливаючись від 13% до 31% навіть після 10 років спостереження. 21 - 24
Баріатрична хірургія повинна бути доступною в рамках комплексної служби зниження ваги в державних лікарнях. Модель, прийнята Клінікою контролю ваги в Остіні Охороні, полягає в тому, що пацієнти спочатку проходять інтенсивну медичну програму, і їх направляють на хірургічне втручання, лише якщо такий підхід не дає результатів. Втрата ваги змінює або покращує багато супутніх захворювань, пов’язаних із ожирінням, включаючи діабет 2 типу, метаболічний синдром, обструктивне апное сну та безпліддя. Кілька досліджень показали, що баріатрична хірургія у пацієнтів із ожирінням з діабетом 2 типу є економічно вигідною. Справді, австралійське дослідження дійшло висновку, що баріатрична хірургія приносить як економію витрат, так і користь для здоров'я
Яке рішення для вдосконалення управління ожирінням? По-перше, ми більше не повинні ігнорувати наукові докази. Здається, що коли хтось ожиріє, цей стан захищається фізіологічно. Ця нещодавно відкрита біологія пояснює високий рівень невдач при лікуванні ожиріння. Якщо вторинна профілактика є складною внаслідок цього, ми повинні зосередити свою увагу на первинній профілактиці та не допустити ожиріння дітей. Нарешті, ми повинні допомогти страждаючим ожирінням у боротьбі за збереження зниженої ваги. За відсутності безпечних, ефективних фармакологічних засобів, які можна застосовувати тривалий час, баріатрична хірургія є найбільш вдалим втручанням для стійкого схуднення. Чому це не частіше проводиться в державних лікарнях?
1 Регулювання ваги та вплив на бажання їсти
AgRP = пов'язаний з гуті пептид. КОШИК = кокаїн та регульована амфетаміном стенограма. CCK = холецистокінін. CRH = кортикотропін-рилізинг гормон. GLP-1 = глюкагоноподібний пептид. MCH = концентрація меланіну, що концентрує. α MSH = альфа-меланоцитостимулюючий гормон. NPY = нейропептид Y. NTS = ядро tractus solitarius. РР = поліпептид підшлункової залози. PYY = пептид YY.
2 Дослідження дієтичних підходів до довгострокової втрати ваги у осіб із надмірною вагою або ожирінням, яких спостерігали не менше 3 років
Вадден та ін. 18
Вивчав 76 жінок, яких випадковим чином розподіляли на дієту з дуже низьким енергоспоживанням (VLED), лише модифікацію поведінки або обидва. Група комбінованої терапії втратила найбільше ваги (16,8 кг; 15,8%). Однак через 5 років після лікування більшість людей у всіх трьох групах повернулися до ваги перед лікуванням.
Вивчено 145 пацієнтів із зайвою вагою, які отримували лікування за допомогою VLED. Початкові втрати ваги становили 27,2 кг (22,0%) для чоловіків та 19,3 кг (18,8%) для жінок. Через 54 місяці після вступу в програму середня збережена втрата становила 5,1 кг (5,5%).
Андерсон та ін. 20
Мета-аналіз 29 досліджень, які мали на меті вивчити довгострокове підтримання втрати ваги людей, які завершили структуровану програму схуднення. Зроблено висновок, що за 4-5 років середнє підтримання втрати ваги становило 7,1 кг (6,6%) для досліджень VLED та 2,0 кг (2,1%) для досліджень дієти.
3 Дослідження баріатричної хірургії для зниження ваги у осіб із надмірною вагою або ожирінням, яких спостерігали протягом 3–10 років
- Терміни проведення баріатричної хірургії у людей із ожирінням та діабетом
- Освіта студента-медика з урахуванням ожиріння Баріатричні часи
- Веб-сайт IFSO () Інтернет-шлюз ожиріння та метаболічних розладів для баріатричної хірургії
- Чому медицина від ожиріння є найбільш швидкозростаючою медичною спеціальністю в Інтернет-службі допомоги пацієнтам США
- Недокументування ожиріння медичними мешканцями висвітлює проблеми ефективної допомоги при ожирінні