Ожиріння, серцево-судинні захворювання та грип: як вони пов’язані?
Анотація
Мета огляду
Щоб краще зрозуміти вплив ожиріння та серцево-судинних захворювань на інфекцію грипу А.
Недавні висновки
Ця інфекція може мати згубні наслідки для пацієнтів із ожирінням із серцево-судинними захворюваннями, такими як підвищений ризик, тривалість госпіталізації, тяжкість захворювання, захворюваність та смертність. Тим не менше, також можуть бути деякі кардіопротекторні переваги, пов'язані з вакцинацією проти грипу, такі як зниження смертності, госпіталізація та гострі коронарні синдроми у пацієнтів з ішемічною хворобою серця та/або серцевою недостатністю.
Резюме
Ожиріння негативно впливає на імунну функцію та захист господаря. Недавні дослідження повідомляють, що ожиріння є незалежним фактором ризику збільшення захворюваності та смертності після зараження. Пацієнти з ожирінням можуть потребувати особливих міркувань при лікуванні; однак недостатньо доказів для повного розуміння механізмів зниження імунокомпетентності при виникненні інфекції грипу А. Подальші дослідження повинні бути зосереджені на спеціальному розгляді методів лікування, коли пацієнти не щеплені та мають серцево-судинні захворювання.
Вступ
Цей огляд зосереджується на тому, як ожиріння та серцево-судинні захворювання впливають на відповідь на грип. Ретроспективні дослідження демонструють, що під час пандемії H1N1 2009 року ожиріння було визначено як фактор ризику для госпіталізації, ШВЛ та смертності від інфекції. Ці дані необхідно виділити, оскільки, за прогнозами, майже 50% населення у всьому світі збирається страждати ожирінням до 2050 року. Кілька тематичних досліджень виявили можливі наслідки ожиріння на реплікацію вірусу в глибоких легенях, прогресування вірусної пневмонії та тривалу вірусну пневмонію. линяння [1]. Отже, лікування грипозної інфекції у цієї групи ризику повинно мати особливу увагу, враховуючи те, що вони можуть не реагувати оптимально на вакцинацію [2].
Ожиріння та його вплив на інфекцію грипу
Надмірне накопичення жиру, що призводить до ожиріння, погіршує здоров’я дорослих [3]. Його низькоякісний хронічний запальний стан негативно впливає на імунну функцію та захист хазяїна [2], як було показано під час пандемії вірусу грипу A H1N1 2009 року, де ожиріння стало незалежним фактором ризику важких захворювань, госпіталізації, ШВЛ та смертність від зараження [1].
Загальновідомо, що для вірусної інфекції грипу А характерні лихоманка, міалгія, ринорея, біль у горлі та чхання. Ці симптоми досягають максимуму через 3–5 днів після зараження, а вірусне випадання досягає максимуму на 2–3 дні. Зазвичай воно обмежується верхніми дихальними шляхами; однак у важких випадках можуть бути уражені нижні дихальні шляхи, включаючи легені, і часто потрібна госпіталізація. Це прогресування частіше спостерігається у пацієнтів із ожирінням, що призводить до зменшення розрідження інфекції у порівнянні з пацієнтами, що не страждають ожирінням [1]. Ожиріння також відіграє важливу роль у результаті критичних ускладнень від грипу A/pdmH1N1 і пов'язане з більш тривалою механічною вентиляцією при важкому гострому респіраторному дистрес-синдромі та шоці [4].
Більш високий індекс маси тіла (ІМТ) та метаболічний синдром у хворих на грип показали підвищений ризик та тривалість госпіталізації [4,5,6], збільшення тяжкості захворювання, захворюваності та смертності під час інфекцій нижніх дихальних шляхів. Це може бути пояснено частково підвищеною проникністю легенів під час зараження, виявленим у дослідженнях на мишах. Повні миші мають підвищений витік білка з легенів у бронхоальвеолярну промивну рідину порівняно з худими мишами. Крім того, набряк легенів та окислювальний стрес також посилюються, що підкреслює різноманітну етіологію посиленої патології легенів у ожирілого господаря та порушення репарації рани [1, 4].
Обезогенний стан може також впливати на розвиток вірусу грипу А. Загальновідомо, що люди з ожирінням недоїдають, крім надлишку жиру; вони також можуть спричиняти дефіцит поживних речовин, таких як вітаміни [7], мінерали та мікроелементи [8]. Існує безліч механізмів, за допомогою яких харчовий дисбаланс може змінити еволюцію вірусу в організмі господаря [8]. Дослідження показали, що такий дисбаланс продовжує інфекції, затримує кліренс і збільшує пролиття (на 42% довше, ніж у людей, що не страждають ожирінням) [9], і все це потенційно може збільшити вірусну передачу [1].
На додаток до знижених імунокомпетентних механізмів, інші потенційні фактори можуть сприяти підвищенню сприйнятливості до інфекції в лікарні. Деякі приклади, які є основними захворюваннями, що впливають на рухливість, також можуть збільшити ризик виникнення проблем зі шкірою, тривалих відвідувань лікарень та внутрішньолікарняних інфекцій, зміни фармакокінетики деяких препаратів та підвищеної сприйнятливості до післяопераційних інфекцій [2]. Таким чином, це складна проблема, яка потребує додаткових доказів для розробки кращих методів лікування цієї зростаючої популяції.
Значення вакцинації проти грипу
Ожиріння викликає хронічний стан запалення узагальнено і постійно, негативно впливаючи на імунітет. Люди, що страждають ожирінням, затримують імунну реакцію на зараження вірусом грипу і повільніше одужують від цієї хвороби. Крім того, ефективність лікування та вакцини знижується у цієї популяції, що спричиняє зміну життєвого циклу вірусу та, у поєднанні з уже ослабленою та уповільненою імунною реакцією, що призводить до більш серйозного стану. Погана початкова та адаптивна реакція на інфекцію та вакцинацію створюють порушення здатності належним чином реагувати на інфекцію. Ефективність вакцини може зменшитися у людей із ожирінням; однак необхідні додаткові дослідження, щоб краще зрозуміти, як стан ожиріння впливає на контроль за інфекцією [1].
Попередні дослідження свідчать про те, що тяжкість зараження вірусом грипу є багатофакторною і може бути пов’язана з поширенням та відновленням легенів, утворенням позаклітинних концентратів нейтрофілів на рівні легенів; однак цей механізм у осіб невідомий [10].
Ефективність вакцини в групах людей показала, що початкові показники сероконверсії високі у популяції ожиріння, але з часом спостерігається більше зниження ефективності, ніж те, що спостерігається в групах людей, що не страждають ожирінням [11]. Вакцина проти грипу як метод профілактики формується щороку, як правило, містить як грип А, так і В. Дослідження, проведене в 2013–2015 рр., Спрямоване на оцінку того, чи пов’язане ожиріння з підвищеним ризиком грипу на грип та грипоподібні захворювання серед вакцинованих страждаючих ожирінням та дорослих, які не страждають ожирінням, виявивши, що серед людей, що страждають ожирінням, 9,8% підтвердили наявність грипу або грипоподібної хвороби порівняно з 5,1% учасників здорової ваги. Порівняно з вакцинованою здоровою вагою, учасники ожиріння мали подвійний ризик розвитку грипу або грипоподібної хвороби (відносний ризик = 2,01, 95% ДІ 1,12, 3,60, стор = 0,020); тому в цій групі ризику таким же чином вакцинація є дуже важливою [12]. Хоча, як видається, у групах високого ризику, таких як населення із ожирінням та надмірною вагою, вакцинація може не забезпечити оптимальний захист, і через зростаючу тенденцію до ожиріння у всьому світі ефективність вакцини повинна бути покращена [10].
Серед пацієнтів із серцево-судинними захворюваннями є переконливі докази, які свідчать про менший ризик серйозних несприятливих серцево-судинних подій, зниження кількості госпіталізацій та смертність [13,14,15], оскільки найбільший ефект лікування спостерігався серед пацієнтів з найвищим ризиком із більш активною ІХС [15].
Недавня рекомендація відстоює пріоритет вакцинації проти грипу у пацієнтів із ожирінням; програма вакцинації повинна бути повністю оцінена у дорослих із ожирінням. Високодозовані вакцини, призначені для вакцинації людей старше 65 років, також можуть застосовуватися серед населення з ожирінням [9, 10].
Серцево-судинний ризик та зараження грипом
У ХХ столітті під час епідемій грипу спостерігається надлишок смертності від серцево-судинних захворювань [16]. Недавнє дослідження, яке включало 364 госпіталізації з приводу гострого інфаркту міокарда, продемонструвало підвищений ризик розвитку гострого інфаркту міокарда протягом одного тижня після зараження вірусом грипу до ризику, який був у шість разів вищим, ніж ризик протягом року до або після початку інфекції [17] . Серцево-судинні ускладнення, пов’язані з грипозною інфекцією, включають міокардит, випіт перикарда, міоперикардит, дисфункцію правого та лівого шлуночків, інфаркт міокарда, серцеву недостатність, інсульт та недостатність кровообігу через септичний шок [13, 18,19,20]. Ризик інфаркту міокарда після легкої респіраторної інфекції повертається до вихідного рівня приблизно через 5 тижнів, але у випадку пневмонії, ускладненої сепсисом, ризик зберігається до 10 років після зараження [16] [21].
Інфекційні агенти (включаючи вірус грипу) залучені до етіології атеросклерозу [22]. Описано кілька механізмів, за допомогою яких грип збільшує ризик серцево-судинних подій; вони можуть бути пов’язані з прозапальними медіаторами, симпатичною стимуляцією та активацією каскаду згортання [19].
Інфаркт міокарда
Згідно з четвертим універсальним визначенням інфаркту міокарда, існує 5 типів інфаркту міокарда на основі клінічної, електрокардіографічної та лабораторної оцінки [23]. Грипозна інфекція може спровокувати інфаркти міокарда 1 та 2 типу [16].
Інфаркт міокарда 1 типу визначають як ішемію міокарда, спричинену атеротромботичною хворобою ішемічної артерії, і, як правило, прискорюється порушенням атеросклеротичного нальоту, що може бути розривом або ерозією [23]. Важливо пам’ятати, що атеросклеротичні бляшки також містять запальні клітини, а прозапальні цитокіни, такі як інтерлейкіни 1, 6 та 8, та фактор некрозу пухлини α генеруються як відповідь на інфекцію. Ці запальні цитокіни можуть активувати клітини запалення в атеросклеротичних бляшках [16] [24].
Гостра грипозна інфекція пов’язана із станом прокоагуляції, що збільшує ризик тромбозу коронарних артерій у місцях руйнування нальоту [16] [25, 26]. Інфікування вірусом грипу асоціюється з експресією генів, які були пов'язані з активацією тромбоцитів: вплив H1N1 збільшує ознаку експресії генів тромбоцитів, що пов'язано з інфарктом міокарда [25].
Інфаркт міокарда типу 2 можна розглядати з підвищенням та/або падінням значень серцевого тропоніну та свідченням дисбалансу між постачанням кисню та потребою міокарда, не пов'язаних із коронарним тромбозом. [23]. Грипозна інфекція викликає системну запальну реакцію, що призводить до збільшення частоти серцевих скорочень і скорочує час заповнення під час діастоли, порушуючи таким чином коронарне кровопостачання. Якщо виникає септичний шок, це може мати значний несприятливий вплив на коронарну перфузію. У літніх пацієнтів із хронічними коронарними бляшками системне запалення спричиняє невідповідність метаболізму серця, збільшуючи ризик інфаркту міокарда [16, 18].
Серцева недостатність
Грипозна інфекція також пов'язана зі збільшенням смертності у хворих із серцевою недостатністю [27] і вразлива до ускладнень, пов'язаних з грипом [28] [29]. Цей тип пацієнтів має обмежені серцеві та дихальні резерви і може не переносити метаболічний попит та гіпоксемію, посилюючи основне серцеве захворювання, ймовірно, через посилену активність симпатичної нервової системи, гіпоксемію та порушення функції нирок, що може призвести до перевантаження обсягу [28].
У здоровому серці важка гостра грипозна інфекція викликає підвищений рівень запалення цитокінів, що може спричинити гострий міокардит [28] [18], що характеризується широким спектром симптомів, що переходять від безсимптомних перебігів до ознак інфаркту міокарда до руйнівних захворювань із кардіогенним шок [30] [31]. Міокардит часто є наслідком поширених вірусних інфекцій та пост-вірусних імунно-опосередкованих реакцій [30]. При гострому міокардиті спостерігається висока частота порушень руху стінки. Під час епідемій грипу у 15% пацієнтів, які потрапили до військового госпіталю з грипозною інфекцією, були відхилення від руху стінки на ехокардіограмі [18]. Це стає важливим через те, що запальне захворювання міокарда розглядається як попередник розширеної кардіоміопатії [30] [32]. Результати електрокардіографії у пацієнтів з міокардитом варіюються від неспецифічних змін зубця Т та сегмента ST до підйому сегмента ST, що нагадує гострий інфаркт міокарда; також можуть бути присутніми надшлуночкові та шлуночкові аритмії. Електрокардіографічні дані, пов’язані з поганим клінічним результатом, включають подовження інтервалу QTc при 440 мс, аномальну вісь QRS та ектопічні удари шлуночків [30].
Недавнє дослідження, розроблене для оцінки частоти та гемодинамічних наслідків дисфункції правого шлуночка та лівого шлуночка у пацієнтів з інфекцією H1N1, продемонструвало, що при надходженні 72% мали аномальну функцію шлуночка (46% мали випадки аномалії лівого шлуночка та 39% - мали дисфункцію правого шлуночка) і 14% мали дисфункцію шлуночків. Під час подальшого спостереження функція правого шлуночка мала тенденцію до погіршення під час госпіталізації, але функція лівого шлуночка мала тенденцію до нормалізації. Однак пацієнтам із шлуночковою дисфункцією потрібна була більш агресивна терапія та рятувальні вентиляційні стратегії, такі як інгаляційний оксид азоту, позиціонування схильних та екстракорпоральна оксигенація мембрани [18].
Інсульт
Під час епідемій грипу збільшуються госпіталізації з приводу цереброваскулярних захворювань [33]. Запропоновано збільшення частоти ішемічного інсульту протягом 2 тижнів після грипозної інфекції [34, 35]. Шлях білка С та ендогенний фібриноліз є механізмами, пов’язаними з цереброваскулярною ішемією та грипозною інфекцією [19]. Грипозна інфекція розвиває протромботичний стан за рахунок збільшення експресії тканинного фактора та зменшення фібринолітичної здатності за рахунок збільшення експресії інгібітора плазміноген-активатора-1 (PAI-1). Це призводить до дисбалансу між коагуляційним та антикоагулянтним шляхами [36].
Як і при інфаркті міокарда, взаємозв'язок між системним запаленням та патофізіологією інсульту показав, що інсульт часто виникає у вже існуючому стані запалення внаслідок атеросклерозу, ожиріння або інфекції [37].
Можливі кардіопротекторні ефекти вакцинації проти грипу
Шоста спільна робоча група Європейського товариства кардіологів та інших товариств з питань профілактики серцево-судинних захворювань у клінічній практиці рекомендує розглядати щорічну вакцинацію проти грипу у пацієнтів із встановленими серцево-судинними захворюваннями (клас IIb, рівень С) [38], виходячи з факту що ризик серцево-судинної події (інфаркту міокарда або інсульту) перевищує в чотири рази після зараження дихальних шляхів, причому найвищий ризик спостерігається в перші 3 дні після зараження [39]. Було розроблено кілька досліджень, які демонструють, що вакцинація проти грипу зменшує смертність, госпіталізацію та гострі коронарні синдроми у пацієнтів з ішемічною хворобою серця та/або серцевою недостатністю [13].
Механізми, за допомогою яких гостре запалення впливає на ризик судинних подій, включають такі: дисфункція ендотелію, стан прокоагулянта та запальні зміни в атеросклеротичних бляшках [39, 40]. Також відомо, що стійка системна запальна активність є ризиком фактору серцево-судинних захворювань, і більш високий рівень інтерлейкіну-6 в крові збільшує серцево-судинну смертність через рік після зараження пневмонією [41]. Цю системну запальну реакцію можна зменшити за допомогою вакцинації [13]. При оцінці вартості та вигоди втручань для запобігання пневмонії слід також враховувати зв'язок пневмонії з ризиком серцево-судинних захворювань [40].
Пацієнти з хронічною серцевою недостатністю вразливі до ускладнень, пов’язаних з грипом (включаючи вторинні інфекції, такі як пневмонія та загострення гострої серцевої недостатності). Нещодавно у дослідженні PARADIGM-HF оцінювали асоціації між прийомом вакцини проти грипу та серцево-судинною смертю або госпіталізацією серцевої недостатності, госпіталізаціями з усіх причин та госпіталізацією серцево-легеневої або грипозної інфекції, роблячи висновок, що вакцинація пов’язана зі зниженим ризиком смерті [42].
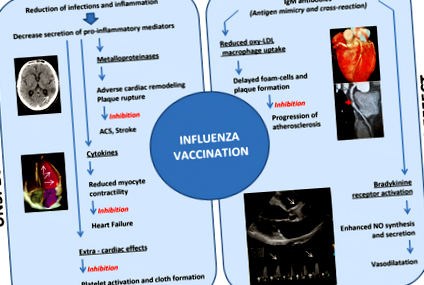
Описано два можливі механізми, за допомогою яких вакцинація проти грипу може зменшити серцево-судинні події: неспецифічні та специфічні ефекти [13]. неспецифічний механізм базується на тому, що грипозна інфекція викликає системну запальну реакцію, дисфункцію ендотелію та стан прокоагулянта. Ці фактори негативно впливають на пацієнтів із попередніми серцево-судинними захворюваннями, такими як ішемічна хвороба серця та серцева недостатність, що викликає гостру серцеву недостатність, набряк легенів або дестабілізацію хронічної ішемічної хвороби серця, що призводить до інфаркту міокарда або раптової серцевої смерті [13] [15]. ]. Вакцинація проти грипу зменшує ризик зараження та запалення за рахунок зменшення секреції прозапальних медіаторів, таких як цитокіни (які спричиняють зниження скоротливості міокарда) та металопротеїнази (які спричиняють несприятливе серцеве ремоделювання та розрив нальоту); щеплення проти грипу також спричиняє гальмування активації тромбоцитів та утворення тканини [13] [43].
специфічний механізм враховує імунологічні властивості вакцини. Захисна дія вакцини проти грипу була продемонстрована в багатьох дослідженнях. Для пояснення плейотропного ефекту протигрипозної вакцини було запропоновано «імітацію антигену» між атеротромботичним нальотом та вірусом грипу [22]. Також передбачається, що існує аутоімунна "перехресна реакція" між грипом та атеросклерозом [13] [44].
На рисунку 1 узагальнено можливий кардіопротекторний механізм вакцинації проти грипу [13].
Можливі кардіопротекторні механізми вакцинації проти грипу
- Ожиріння, гіпертонія та судинні захворювання SpringerLink
- Дослідження показують, що ожиріння та надмірна вага ведуть до передчасної смертності від серцево-судинних захворювань
- Перспективна асоціація середземноморської дієти з частотою серцево-судинних захворювань та
- Ожиріння та серцево-судинний ризик після відмови від куріння Останні дані
- Ожиріння та Крона; s хвороба, що перше - яйце або курка