NMIE eNews - Бонусний вміст
БОНУСНИЙ ЗМІСТ ВИКОРИСТАННЯ ЗДОРОВЖЕННЯ ЗРОБЛЕНО НЕВЕРОЯТО ЛЕГКО!
Холецистектомія: Погляньте на два варіанти
Бернадетт Р. Томас, RN, CNOR, BSN
Щороку пацієнтам, у яких діагностовано захворювання жовчного міхура, роблять близько 700 000 холецистектомій, що робить це однією з найпоширеніших операцій. Мінімально інвазивна лапароскопічна холецистектомія - стандарт лікування більшості пацієнтів, які потребують холецистектомії. Відкрита хірургія - це варіант для пацієнтів, які не можуть робити лапароскопічну операцію.
У цій статті я розгляну патофізіологію жовчного міхура та вашу роль у догляді за пацієнтом, який потребує холецистектомії. Докладніше про анатомію жовчного міхура дивіться на зображенні праворуч.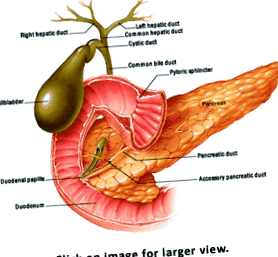
Порушення функції жовчного міхура
Як правило, холецистит викликається жовчнокам’яною хворобою і називається калькульозним холециститом. У важкохворих пацієнтів може спостерігатися безрозбірний холецистит або запалення жовчного міхура без каменів у жовчному міхурі. У цій статті я зупинюсь на калькульозному холециститі.
Камені в жовчному міхурі спричинені зміною складу жовчі, особливо солей жовчі, фосфоліпідів, білірубіну та холестерину. Коли ці тверді речовини перенасичені в жовчному міхурі, можуть утворюватися камені в жовчному міхурі. Жовчний міхур виділяє слиз і білки, що сприяють утворенню кристалів холестерину, який є попередником утворення каменів у перенасиченій жовчі. Порушення моторики жовчного міхура, застій жовчі та зміна вмісту жовчі можуть призвести до утворення каменів. Детальніше див. У розділі Не качаються камені.
Ризик жовчнокам’яної хвороби зростає з віком, і жінки стикаються з більшим ризиком, ніж чоловіки. Інші фактори ризику включають білу расу, ожиріння, малорухливий спосіб життя, алкоголізм, вагітність, швидке зниження ваги, вживання оральних контрацептивів, дієту з високим вмістом жиру, захворювання клубової кишки, кінцеву резекцію клубової кишки, парентеральне харчування, дисліпідемію, вживання препаратів, що знижують рівень холестерину, цироз, спадковий сфероцитоз та гемолітична анемія.
Діагностування проблем з жовчним міхуром
Ознаки та симптоми холециститу включають стійкий біль у правому верхньому відділі черевного квадранта або епігастрії, який може іррадіювати в праву лопаткову область або спину, болючість епігастрального або правого верхнього відділу живота, охорона живота, нудота, блювота та лихоманка. Біль у животі схожий на жовчну коліку, але триває і триває години або дні. (Біліарна коліка зазвичай зникає поступово протягом 2-6 годин.) Приблизно у половини пацієнтів з гострим холециститом біль може виникати приблизно через годину після прийому їжі з високим вмістом жиру; інші пацієнти можуть прокинутися від сну раптовим болем. Ще однією ознакою холециститу є позитивний знак Мерфі: пауза на вдиху при пальпації правої верхньої частини живота.
Щоб оцінити пацієнта на можливий холецистит, отримайте зразки для лабораторних досліджень, включаючи повний підрахунок клітин крові (CBC), тести функції печінки, рівні амілази та ліпази в сироватці крові та тест на вагітність. У пацієнта з холециститом кількість CBC зазвичай показує підвищений рівень лейкоцитів, пов’язаний із запаленням; рівні аспартатамінотрансферази, аланінамінотрансферази та лужного фосфату також можуть бути підвищені при загальних обструкціях жовчних проток.
Постачальник медичних послуг замовить візуалізаційні дослідження, такі як УЗД правого верхнього квадранта (стандартний візуалізаційний тест). Це може виявити камені в жовчному міхурі, здуття стінок жовчного міхура та перихолецистичну рідину.
У випадках, коли ультразвук не дає чітких зображень (наприклад, якщо пацієнт страждає ожирінням), лікар може замовити сканування на гідроксиімінодіоцтову кислоту (HIDA). Це дослідження може допомогти підтвердити холецистит, продемонструвавши порушення функції жовчного міхура.
Грушоподібний резервуар для зберігання
Розтяжний мішок у формі груші, розташований на нижній стороні правої сторони печінки, жовчний міхур концентрує та зберігає жовч, яка сприяє емульгуванню жиру та допомагає організму засвоювати розчинні у ліпідах вітаміни. Коли їжа потрапляє в шлунок, дванадцятипала кишка вивільняє холецистокінін, гормон, який змушує жовчний міхур скорочуватися, а сфінктер Одді розслаблятися, дозволяючи жовчі, що зберігається в жовчному міхурі, надходити в дванадцятипалу кишку.
Варіанти лікування
Більшість пацієнтів, які потребують видалення жовчного міхура, є кандидатами на лапароскопічну холецистектомію. Відносними протипоказаннями до лапароскопічної холецистектомії є попередні хірургічні втручання у верхній частині живота та деякі попередні захворювання. Лапароскопічна та відкрита холецистектомія проводяться пацієнту під загальним наркозом. Абсолютними протипоказаннями до обох хірургічних процедур є нездатність переносити загальну анестезію та некорегована коагулопатія.
Лапароскопічна холецистектомія має багато переваг для пацієнтів, включаючи коротший термін перебування в лікарні, менше болю та рубців, менше травмування тканин, коротший час загоєння та відновлення та швидке повернення до звичної діяльності (зазвичай протягом 3 - 5 днів). Замість того, щоб зробити розріз живота на 5-7 дюймів (довжиною від 12,5 до 17,5 см), хірург робить лише чотири невеликі ножові рани (див. «Одне велике або чотири маленькі?»). Він вставляє троакари в усі місця порізів, щоб забезпечити порти в'їзду. Ця мінімально інвазивна хірургія вимагає спеціального розташування обладнання для забезпечення максимальної візуалізації. Хірург вдуває вуглекислий газ у черевну порожнину через голку Верреса, щоб встановити пневмоперитонеум. Пневмоперитонеум полегшує візуалізацію черевних структур та маніпуляції з інструментами.
Хірург визначає кістозну протоку та артерію та за допомогою лапароскопічних інструментів шукає камені в жовчному дереві. Після поділу кістозної протоки та артерії він розтинає жовчний міхур від печінки за допомогою лапароскопічного інструменту, підключеного до припікання для гемостазу. Звільнивши жовчний міхур, він видаляє його через пупковий розріз. Потім він перевіряє печінкове русло на наявність кровотеч, а на животі - жовчі та каменів. Порожнина очеревини декомпресується вуглекислим газом і всі розрізи закриваються. Жовчний міхур та його вміст направляються на патологію для аналізу.
У будь-який час під час лапароскопічної процедури хірург може перейти на відкриту процедуру, якщо виникають ускладнення, які загрожують безпеці пацієнта. Можливі проблеми, що вимагають відкритої хірургічної операції, включають спайки, які погіршують здатність хірурга візуалізувати черевні структури, травму жовчної протоки або суміжних органів, набряк жовчного міхура та кровотеча.
Відкрита хірургія жовчного міхура дуже схожа на лапароскопічну версію. Хірург оглядає жовчне дерево та кістозну протоку та обробляє їх однаково хірургічно. Але у відкритій процедурі хірург може пальпувати пальпи на наявність каменів і може безпосередньо дослідити жовчний міхур перед видаленням.
Оскільки у пацієнта, якому потрібна відкрита операція, можуть бути серйозні медичні проблеми, тендітні тканини запаленого жовчного міхура піддають йому більший ризик кровотечі або розливу жовчі. (Під час лапароскопічної процедури також може статися розтікання жовчі через запалення жовчного міхура або перфорацію лапароскопічним інструментом.) Якщо проливається жовч, хірург зрошує живіт 0,9% розчином хлориду натрію для запобігання перитоніту. Він також може розмістити дренаж у підпечінковому просторі.
Після відділення жовчного міхура від печінкового русла і направлення його на патологію, хірург закриває м’язові шари розрізу міцними швами, які витримають тиск у животі. Він може наблизити лінію розрізу шкіри швами або скобами, залежно від його уподобань.
Перед процедурою
Загалом, доопераційна допомога однакова незалежно від типу операції. Доопераційне медичне обстеження пацієнта може включати аналіз крові, рентген грудної клітки та електрокардіограму. Вона повинна дотримуватися вказівок свого медичного працівника щодо прийому певних ліків, таких як ліки для серця та інсулін, перед операцією. Вона повинна бути Н.П.О. принаймні за 4 години до операції, але зазвичай можна приймати ліки, ковтаючи воду.
Підготуйте пацієнта, який проходить лапароскопічну операцію до післяопераційного болю в плечі та шиї, спричиненого подразненням діафрагмального нерва вуглекислим газом, який використовується для інсуфляції очеревини. Цей незначний дискомфорт може тривати кілька днів, але його можна полегшити, змінивши положення.
Для пацієнтів з відкритою холецистектомією перегляньте важливість стимулюючої спірометрії, глибокого дихання та кашлю після операції, щоб зменшити ризик ателектазів та пневмонії. Також перегляньте важливість ранньої та агресивної амбулації для зменшення ризику венозної тромбоемболії (ВТЕ).
У день хірургічного втручання перевірте ідентифікацію пацієнта та перегляньте історію хвороби та фізичну, хірургічну історію (включаючи особисту чи сімейну історію проблем з анестезією), результати лабораторних досліджень, обмеження розташування пацієнта на АБО-столі та алергію. Виконайте примирення ліків, підтвердьте її Н.П.О. статус, підтвердити докази процесу усвідомленої згоди та обговорити післяопераційний догляд та лікування болю, включаючи те, як використовувати насос для знеболення під контролем пацієнта (PCA), якщо це застосовно.
Профілактичні антибіотики будуть вводитись за 1 годину до хірургічного розрізу, а назогастральний зонд буде введений для декомпресії шлунка, як тільки пацієнт перебуває під загальним наркозом.
Після процедури
Більшість пацієнтів, які перенесли лапароскопічну холецистектомію, виписуються через 4-8 годин спостереження. Вона повинна бути гемодинамічно стабільною, настороженою та орієнтованою, переносити пероральну рідину, і вона повинна була скасувати. Слід контролювати її біль і нудоту; її хірургічні пов’язки, чисті, сухі та цілі. Пацієнт, якому зробили відкриту операцію, залишатиметься в лікарні від 2 до 3 днів.
Післяопераційна допомога пацієнтам однакова для обох видів хірургічного втручання. Регулярно оцінюйте рівень свідомості та життєво важливі показники вашої пацієнтки та уважно стежте за нею на наявність ознак та симптомів кровотечі. Використовуйте дійсну та надійну шкалу оцінки інтенсивності болю, щоб оцінити її біль та забезпечити оптимальне управління болем. Якщо у неї є насос PCA, перегляньте, як ним користуватися.
Перевірте пов'язки на місця дренажу та надрізу на наявність ознак інфекції. Постійний біль, що не знімається знеболюючими засобами, стійка лихоманка понад 38 ° C, озноб, розтягнення живота, анорексія, стійка нудота та блювота та жовтяниця можуть свідчити про травму жовчних проток, про що слід негайно повідомити хірурга.
Помістіть пацієнта, у якого була відкрита холецистектомія, у низьке положення Фаулера. Коли вона буде насторожена, заохочуйте її використовувати стимулюючий спірометр. Покажіть їй, як зашивати розріз, коли це необхідно.
Після лапароскопічної операції розташуйте пацієнта в положенні Сімса, що лежить збоку, щоб відсунути затримані кишені вуглекислого газу від діафрагми та зменшити дискомфорт.
Заохочуйте ранню та агресивну амбулацію після операції, щоб запобігти ВТЕ. Оцініть рівень гемоглобіну та гематокриту пацієнта та повідомте медичного працівника, якщо вони ненормальні. Дотримуйтесь рекомендацій Американського коледжу грудних лікарів щодо клінічної практики щодо профілактики ВТЕ, залежно від рівня ризику тромбоемболії.
Пацієнт повинен починати з прозорих рідин і поступово прогресувати свій раціон, як це допускається. Їй слід харчуватися з високим вмістом клітковини і пити багато рідини, якщо це не протипоказано. Якщо у неї судоми в правому верхньому відділі живота, порекомендуйте їй зменшити споживання жиру.
Поясніть, що кал швидше пройде через товсту кишку після холецистектомії. Їй може знадобитися сполучна речовина жовчних кислот (наприклад, холестирамін або колестипол), якщо у неї розвивається хронічна діарея.
Перед випискою навчіть пацієнта телефонувати до свого медичного працівника, якщо у неї надмірна або аномальна кровотеча, лихоманка вище 101 ° F, жовтяниця, розтягнення живота або біль, постійний кашель або задишка. Навчіть її про призначені їй знеболюючі ліки та про те, як контролювати загоєння ран. Також навчіть її стежити за своїми звичками в роботі кишечника, особливо якщо їй призначили зв’язувач жовчних кислот. Скажіть їй, що в’яжучі речовини жовчних кислот можуть спричинити запор та печію та можуть взаємодіяти з іншими препаратами, включаючи бета-адреноблокатори, тіазидні діуретики та варфарин. Вона повинна приймати ліки принаймні за 1 годину до або через 4 - 6 годин після прийому в'яжучого жовчних кислот і негайно зателефонувати своєму лікарю, якщо у неї є помітні фізичні зміни.
Залишатися добре
Розуміючи типи холецистектомії, ви можете допомогти своєму пацієнту до, під час і після видалення жовчного міхура.
Не котяться камені
Камені в жовчному міхурі можуть бути трьох типів:
Один великий або чотири маленькі?
При проведенні лапароскопічної холецистектомії хірург робить чотири розрізи довжиною в 1,25 см, як показано нижче:
- один біля пупка для розміщення голки Верреса для інсуфляції вуглекислого газу в черевну порожнину. Цей сайт в основному використовується для камери та лапароскопа. Лапароскоп збільшує поле зору та проектує його на відеоекрани, розташовані вгорі таблиці АБО. (Нова техніка полягає у виконанні однопортової лапароскопічної холецистектомії через пупковий розріз.)
- один у середній лінії епігастральної області для розсікаючого лапароскопічного інструменту.
- два у верхньому правому квадранті для втягування жовчного міхура - один у середньо-ключичній лінії і один у передній пахвовій лінії.
Для відкритої холецистектомії хірург робить один великий розріз (так званий розріз Кохера) в правому підребер’ї. Цей розріз може поширюватися на мечоподібний відросток, щоб краще оголити жовчний міхур для хірурга.
Список літератури
Арендт С, Пітт Х. Жовчний тракт. У Townsend C та ін. (ред.), Підручник з хірургії Сабістон: Біологічні основи сучасної хірургічної практики, 17-е видання. В.Б. Saunders Co., 2004.
Гірш Дж., Гайят Г., Альберс Г.В., Гаррінгтон Р., Шунеманн Дж. Антитромботична та тромболітична терапія, 8-е видання. Керівні принципи ACCP. Скриня, 2008; 133 (6 додатків): 1S-968S.
Kelley WE Jr. Однопортова лапароскопічна хірургія. http://www.laparoscopytoday.com/2008/09/single-port-lap.html.
Oddsdottir M, Hunter J. Жовчний міхур і позапечінкова жовчна система. У Brunicardi F, et al. (ред.), Принципи хірургії Шварца, 8-е видання. McGraw-Hill Co., Inc., 2005.
Petty R. Хірургія печінки, жовчовивідних шляхів, підшлункової залози та селезінки. У роботі Rothrock J та ін. (ред.), Догляд Олександра за пацієнтом у хірургії, 12-е видання. Mosby, Inc., 2003.
Піски Дж. Жовчний міхур та проблеми з екзокринною підшлунковою залозою. У роботі Phipps W та ін. (ред.), Медико-хірургічна медсестра: перспективи здоров’я та хвороби, 7-е видання. Mosby, Inc., 2003.
Джерело: Nursing2009. Лютий 2009 р.
- Надія Аня Fashion Blogger, Influencer та YouTube Content Creator дозволила; s познайомитися з Надею;
- Вміст солі в датській їжі - Копенгагенський форум - Tripadvisor
- Вміст пурину у вибраних канадських харчових продуктах - ScienceDirect
- Вивчіть вміст кофеїну в содах
- Зменшення вмісту калію в стручках зеленої квасолі та мангольду шляхом кулінарної обробки