Недостатність яєчників
Недостатність яєчників
1. Що повинен знати кожен клініцист
Ви впевнені в діагнозі?
Недостатність яєчників розвивається у жінок, які, швидше за все, пережили нормальне статеве дозрівання та переживали регулярні періоди перед розвитком недостатності яєчників. Жінки з цим захворюванням, як правило, припиняють менструацію або пропускають менструації на кілька місяців.
Недостатність яєчників свідчить про припинення функції яєчників у віці до 40 років. У жінок часто спостерігаються такі характеристики ранньої менопаузи, як непереносимість тепла, припливи, нічне потовиділення, дратівливість, тривога, серцебиття, депресія, порушення сну, зниження лібідо, огрубіння волосся, сухість піхви, і втома. Хоча жінки з недостатністю яєчників сильно різняться між собою за симптомами, близько 75% з них при ретельному опитуванні мають деякі ознаки дефіциту естрогену.
Передчасна недостатність яєчників супроводжується втратою ооцитів, відсутністю фолікулогенезу, втратою продукції яєчників естрогеном та безпліддям. Жінки, які пережили чотири місяці без регулярних менструацій і мали два рівні ФСГ в менопаузі (з інтервалом у тридцять днів), відповідають діагностичним критеріям недостатності яєчників. Випадкові рівні АМГ у сироватці крові, менші ніж найнижча чутливість аналізу, як правило, 0,1 нг/мл, відповідають переходу перименопауза/менопауза. АМГ 20 МО/мл відповідає переходу перименопауза/менопауза (рис. 1).
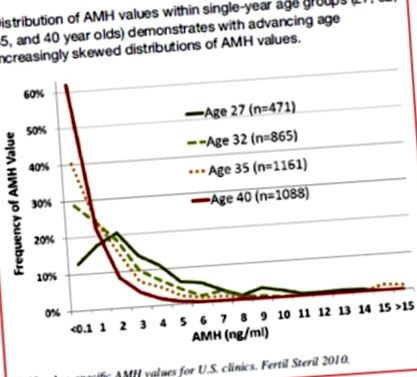
Фігура 1.
Розподіл значень АМГ у однорічних вікових групах (27, 32, 35 та 40 років) демонструє з ростом віку дедалі менший розподіл значень АМГ.
Хто має ризик розвитку хвороби?
Будь-яка жінка репродуктивного віку ризикує пережити недостатність яєчників; однак у жінок із сімейною історією недостатності яєчників, а також жінок, які зазнали хіміотерапії, опромінення, куріння, забруднювачів навколишнього середовища та токсичних речовин, є більші шанси на недостатність яєчників. Збільшення віку, безумовно, сприяє зменшенню резерву яєчників, що призводить до недостатності яєчників. Жінки з хромосомними аномаліями, такими як синдром Тернера та крихкі носії X (носій FMR1), схильні до зменшення запасу яєчників. Операції на малому тазу, особливо на яєчниках та/або маткових трубах, схильні до певної міри зменшення резерву яєчників, однак необхідні подальші дослідження. Не встановлено, що перев’язка маткових труб зменшує зміну резерву яєчників.
2. Діагностика та диференціальна діагностика
Ятрогенні причини (прийом аналогів ГнРГ, антиестрогенів, таких як тамоксифен, куріння, хірургічне втручання, опромінення, хіміотерапія)
Гіпоталамічні захворювання гіпофіза (мікроаденоми та макроаденоми гіпофіза, гіперпролактинемія, синдром Каллмана)
Гіпоталамічна аменорея (психологічний або фізіологічний стрес, втрата ваги, голодування, системні захворювання (наприклад, СЧВ), надмірні фізичні навантаження)
Ферментативні дефекти стероїдогенезу (наприклад, дефіцит 21-гідроксилази)
Ендокринні розлади, такі як гіпотиреоз, гіпертиреоз, гіперпаратиреоз, синдром Кушинга
Непрохідність маткових шляхів відтоку
Дисгенезія статевих залоз (наприклад, мозаїчний синдром Тернера, синдром Суєра)
Аутоімунне захворювання (наприклад, целіакія, надниркова недостатність, тиреоїдит Хашимото, гіперпаратиреоз)
Що є причиною захворювання?
Патогенез недостатності яєчників можна розділити на дві підкатегорії: прискорене виснаження фолікулів і зниження вироблення стероїдів.
Прискорене виснаження фолікулів
Носій синдрому тендітного X (носій FMR 1)
Інші делеції хромосом/транслокації/мозаїцизм
Соматичні хромосомні дефекти
Мутація кісткового морфогенного білка 15 (BMP-15)
Інші рідкісні хромосомні дефекти, такі як мутація гена FOXL2, мутація NR5A1 (стероїдогенний фактор 1), мутація рецепторів FSH тощо.
Дослідження показали, що жінки з наднирковою недостатністю також мали недостатність яєчників. Багато жінок із синдромами I та II типу полігландулярної аутоімунної недостатності пов'язані з аутоантитілами до множинних ендокринних та інших органів.
Сигарети, фенілциклідин (PCP) та вплив діоксину.
Хіміотерапія та опромінення, а також віруси, такі як епідемічний паротит та ЦМВ.
Фізичні та психологічні стресові фактори
Аутоімунні захворювання, надмірні фізичні навантаження тощо.
Зниження виробництва стероїдів
Генетичні порушення є головним внеском у зменшення виробництва стероїдів. Три основних механізми, за допомогою яких це робиться, є:
Дефекти інтраоваріальних модуляторів
Численні речовини визначені паракринними модуляторами реакції яєчників, і будь-які відхилення у виробництві цих модуляторів можуть суттєво вплинути на клітинну реакцію на гонадотропіни
Дефекти стероїдогенних ферментів
Зазвичай виявляють генетичні дефекти ферментів, що беруть участь у біосинтезі андростендіону та естрадіолу. Деякі із зареєстрованих мутацій ферментних дефектів - це стероїдогенний гострий регуляторний фермент (StAR); і мутації гена ароматази.
Мутації рецепторів FSH та LH
Включаючи мутацію гена субодиниці Gs альфа.
3. Управління
Варіанти лікування
Терапія для жінок з передчасною недостатністю яєчників часто починається з трансдермального Е2-17 бета 100 мікрограмів (Estrace, Alora та ін.), Що призводить до рівня естрогену, сумісного з нормальним менструальним циклом. Пероральні естрогени у формі кон'югованого естрогену від 0,625 до 1,25 мг (премарин) або Е2-17 бета 1-2 мг (Estrace) є хорошими медичними альтернативами. Що стосується введення прогестерону, основна мета - стабілізація ендометрію. Це часто досягається за допомогою мікронізованого прогестерону 100-200 мг (Мікрогест) або медроксипрогестерону ацетату 5-10 мг (Провера), який можна давати протягом 14 днів кожні 30-60 днів.
Зрозуміло, що введення прогестерону рідше, ніж кожні три місяці, може не захистити від гіперплазії ендометрія. Тому трансвагінальне ультразвукове дослідження, призначене для визначення товщини ендометрію після абстинентного кровотечі, слід розглядати у випадках, коли прогестерон вводять рідше одного разу на місяць.
Не існує режиму прийому ліків, який би довів свою перевагу над іншим режимом. Пероральні контрацептиви, як правило, забезпечують більш високий рівень естрогену, ніж необхідний для жінок з недостатністю яєчників; однак ця форма гормонального заміщення може бути найпростішою і є емоційно прийнятною формою заміщення гормонів у жінок молодше 40 років.
Гормональна терапія полегшує симптоми припливів, нічного потовиділення, диспареунії та прискореної втрати кісткової тканини. Тим не менше, немає досліджень, які б підтверджували безпеку використання естрогену у жінок з передчасною недостатністю яєчників. Крім того, кількість естрогену, що використовується для лікування симптомів менопаузи у молодих жінок, зазвичай перевищує кількість, яка використовується у жінок у менопаузі. Гормонозамісна терапія настійно рекомендується як терапія пацієнтам з передчасною недостатністю яєчників, хоча дані рандомізованих контрольованих досліджень відсутні.
Через значну гормональну недостатність жінки з передчасною недостатністю яєчників мають високий ризик розвитку остеопорозу, тому їх харчова добавка повинна містити 1200-1500 мг кальцію з додаванням вітаміну D (600 МО на добу). Додаткове лікування бісфосфонатами (тобто алендронатом, етидронатом або селективними модуляторами рецепторів естрогену (СЕРМ), такими як ралоксифен або тамоксифен) - варіанти, особливо для тих, хто не бажає приймати замісну терапію естрогеном і має високий ризик розвитку остеопорозу.
Лікування недостатності яєчників також нерозривно пов’язане зі звичками здорового способу життя. Тому пацієнтам слід уникати куріння, алкоголю та наркотиків, а також включати фізичні вправи, особливо фізичні вправи, у свій спосіб життя.
Проводиться безліч постійних досліджень використання СЕРМ при недостатності яєчників, і нинішні рекомендації свідчать, що СЕРМ мають значний вплив на здоров’я кісток; однак вони не мають жодного впливу на інші частини ранньої менопаузи. Жінки, які переживають недостатність яєчників, часто переживають сильний психологічний дистрес. Цих жінок слід заохочувати виявляти джерела емоційної підтримки в сім'ях, друзях або групах підтримки.
4. Ускладнення
Системні наслідки та ускладнення
Немає довготривалих досліджень щодо впливу впливу недостатності яєчників на смертність, але є численні дослідження щодо впливу недостатності яєчників на якість життя. Сноудон та ін. резюмував, що жінки з передчасною недостатністю яєчників у віці до 40 років мають збільшення значних захворювань. Молоді жінки, які зазнали гіпоестрогенного стану, мають більший ризик недосягнення та підтримки належної щільності кісткової тканини. Ці жінки мають значно вищий ризик розвитку остеопорозу та переломів у подальшому житті, таких як переломи хребців та стегна. Через низький рівень естрогену у багатьох жінок із гіпоестрогенним станом підвищений ризик розвитку численних серцево-судинних захворювань та таких несприятливих явищ, як інсульт, передчасний інфаркт міокарда внаслідок артеріосклерозу та ін. Передчасна недостатність яєчників часто співіснує з іншими ендокринними та не ендокринними захворюваннями, і обережні необхідність вивчення цих супутніх умов. Передчасна недостатність яєчників має значний психологічний вплив на жінок із збільшенням рівня депресії. Атрофія сечостатевих шляхів (піхви та уретри).
5. Прогноз та результат
Оптимальний терапевтичний підхід до захворювання
Жінки з недостатністю яєчників зазвичай відвідують кількох лікарів і проходять численні обстеження, перш ніж діагностувати цей стан. Ключовим у лікуванні є адекватна діагностика та подальша допомога з командою, яка складається з репродуктивного ендокринолога та допоміжного персоналу, такого як психолог, психіатр, дієтолог, фізіотерапевт або фітнес-тренери. Недостатність яєчників зустрічається приблизно у 1% жінок.
Орієнтовна захворюваність:
до 20 років: 1: 10 000
за віком 30: 1: 1000
Управління пацієнтами
Оперативна діагностика, консультування та відповідне лікування можуть помітно поліпшити якість життя жінки. Окрім базових рівнів гормонів (ФСГ, АМГ, ТТГ, кортизол), кальцію, фосфатів, CBC, ANA, тестування FMR-1 та каріотипу для виключення генетичних причин, пацієнтам слід призначити сканування DEXA для оцінки поточної щільності кісткової тканини. Жінки з недостатністю яєчників мають більшу тривожність, депресію та психологічний дистрес, ніж здорові жінки їхнього віку. Отже, психологічна оцінка та послуги підтримки (дієтолог, фітнес-інструктор, фізіотерапевт) на додаток до відповідної медичної терапії повинні бути надані, як обговорювалося раніше.
Незвичайні клінічні сценарії для розгляду
Повідомляється про численні випадки вагітності у жінок з тимчасовою недостатністю яєчників. У 10% жінок передчасна недостатність яєчників спонтанно зникає протягом різних періодів часу, і пацієнтки можуть завагітніти. Спроба викликати овуляцію за допомогою кломіду, летрозолу або гонадотропінів є неефективною і марною тратою ресурсів.
6. Що є доказом конкретних рекомендацій щодо лікування та лікування
Нельсон, Л.М. “Клінічна практика. Первинна недостатність яєчників ”. N Engl J Med. вип. 360. 2009. С. 606-14.
Леджер, В. “Клінічна корисність вимірювання антимюлерівського гормону в репродуктивній ендокринології”. J Clin Ендокринол Метаб. вип. 95. 2010. С. 5144-54.
Сейфер, Д.Б., Бейкер, В.Л., Лідер, Б. “Вікові показники сироваткових антиміллерівських гормонів для 17 120 жінок, які відвідують центри фертильності в США”. Фертил Стерил. вип. 95. 2011. С. 747-50.
Bidet, M, Bachelot, A, Touraine, P. «Передчасна недостатність яєчників: передбачуваність переривчастої функції яєчників та відповідь на агенти, що викликають овуляцію». Curr Opin Obstet Gynecol. вип. 20. 2008. С. 416-20.
Госвамі, D, Конвей, GS. “Передчасна недостатність яєчників”. Оновлення Hum Reprod. вип. 11. 2005. С. 391-410.
Persani, L, Rossetti, R, Cacciatore, C. "Гени, що беруть участь у передчасній недостатності яєчників у людини". J Mol Ендокринол. вип. 45. 2010. С. 257-79.
Coulam, CB, Adamson, SC, Annegers, JF. "Частота передчасної недостатності яєчників". Акушер-гінеколь. вип. 67. 1986. С. 604
Speroff, L, Fritz, M. “Клінічна гінекологічна ендокринологія та безпліддя.”. 2011 рік.
Kelekci, S, Yilmaz, B, Yasar, L, Savan, K, Sonmez, S, Kart, C. «Резерв яєчників та кровоснабження яєчників стромою після перев’язки маткових труб методом помероя: порівняння з контролем». Гінеколь Ендокринол. вип. 20. 2005. С. 279-83.
Gleicher, N, Weghofer, A, Barad, DH. «Пілотне дослідження передчасного старіння яєчників. I. Кореляція потрійних повторів CGG на гені FMR1 з параметрами резерву яєчників FSH та анти-Мюллеровим гормоном ". Фертил Стерил. вип. 91. 2009. С. 1700-6.
Арматура, RW. “Передчасна недостатність яєчників”. Акушерський гінеколь. вип. 113. 2009. С. 1355-63.
Нельсон, С.М., Андерсон, Р.А., Брукманс, Ф.Дж., Рейн-Феннінг, Н., Флемінг, Р., Ла-Марка, А. "Антимюлерівський гормон: ясновидіння чи кришталево чистий?". Hum Reprod. 2012 11 січня.
Сноудон, DA, Кейн, RL, Бісон, WL. "Чи рання природна менопауза є біологічним маркером здоров'я та старіння?". Am J Громадське здоров’я. вип. 79. 1989. С. 709-714.
Віссер, JA, Шиппер, I, Laven, JS, Themmen, AP. «Антимюлерів гормон: маркер резерву яєчників при первинній недостатності яєчників». Nat Rev Ендокринол .
Сейфер, Д.Б. "Стратегічне планування давно назріло і може пом'якшити довгострокові ускладнення, що виникають внаслідок затримки діагностики первинної недостатності яєчників". Фертил Стерил. вип. 95. 2011. С. 1898
Жоден спонсор або рекламодавець не брав участі, не схвалював та не платив за вміст, наданий ТОВ "Підтримка рішень у медицині". Ліцензійний вміст є власністю DSM і захищено авторським правом.
- Reddit - HIMYM - TIL У Cobie Smulders діагностували рак яєчників близько S3
- Фізіотерапевт; s Посібник з лікування раку через фізичну терапію
- Радіочастотна ультразвукова терапія Кавітаційна вакуумна машина для схуднення - Китай Розчинення жиру
- Хворий після видалення нирки - Мережа підтримки раку нирок
- Терапія декомпресії хребта - це саме для вас