Інфаркти лакуни (хвороба дрібних судин)
Зміст
- 1. Вступ
- 2 Клінічно відповідна анатомія
- 2.1 Лакунарні синдроми [4] .
- 3 Епідеміологія
- 4 Механізм травми/патологічний процес
- 5 Клінічна презентація
- 6 Діагностичні процедури
- 7 Управління/Втручання
- 8 Диференціальна діагностика
- 9 Прогноз
- 10 Список використаної літератури
Вступ
Чверть усіх ішемічних інсультів (п’ята частина всіх інсультів) - лакунарного типу.
- Лакунарні інфаркти - це невеликі інфаркти (діаметром 2–20 мм) у глибокій мозковій білій речовині, базальних гангліях або понах, які, як передбачається, виникають внаслідок закупорки однієї невеликої перфоративної артерії, що забезпечує підкіркові ділянки мозку.
- Хоча визнаний підтип інсульту протягом понад 50 років, причина лакунарного ішемічного інсульту та те, чи відрізняється він від кортикального ішемічного інсульту, залишається на дискусії.
- Лакунарний інсульт не є доброякісним; 30% пацієнтів залишаються залежними, а мізерні довгострокові дані свідчать про те, що до 25% пацієнтів мають другий інсульт протягом 5 років. [1]
- Інсульт лакуни спричинений церебральною хворобою дрібних судин (cSVD) - терміном, який використовується для різних патологічних процесів, що вражають дрібні судини мозку. cSVD відіграє вирішальну роль при лакунарному інфаркті мозку та глибоких або кортикальних кровотечах. На додаток до занепаду когнітивних функцій та деменції, проблеми із ходою також часто асоціюються з ХСН. [2]
Це 3-хвилинне відео добре вводить тему
Клінічно відповідна анатомія
Лакунарні інфаркти визначаються як невеликі підкіркові ураження діаметром менше 15 мм, викликані закупоркою проникаючої артерії з великої мозкової артерії, найчастіше із кола Вілліса. Ці дрібні артерії виникають під гострим кутом від головних судин і анатомічно схильні до звуження та закупорки. Інші поширені джерела цих проникаючих артерій включають середню мозкову артерію та базилярну артерію. Для отримання додаткової інформації див. Анатомія мозку
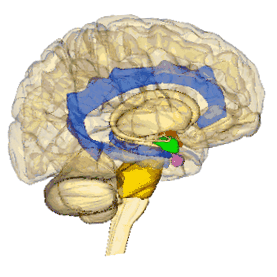
На зображенні обертовий мозок, гіпоталамус = червоний, мигдалина = зелений, гіпокамп/форнікс = синій, понс = золото, гіпофіз = рожевий
Анатомічний розподіл лакунарних синдромів та інфарктів найчастіше зустрічається в [4]
- Базальні ганглії (глобус блідий, путамен, таламус і хвостатий)
- Понс,
- Підкіркові структури білої речовини (внутрішня капсула та корона випромінюють).
- Ці анатомічні ділянки відповідають ураженням сочевиково-артеріальних артерій, передньої судинної артерії, таламоперфорантних артерій, парамедіанних гілок базилярної артерії та рецидивуючої артерії Хойбнера з передньої мозкової артерії.
Лакунарні синдроми [4] .
Описано понад 20 лакунарних синдромів, але найпоширенішими є чистий руховий геміпарез, чистий сенсорний інсульт, атаксичний геміпарез, сенсомоторний інсульт та синдром незграбної руки при дизартрії
Епідеміологія
Американське дослідження показало, що близько 16% перших ішемічних інсультів у Сполучених Штатах - це лакунарні інсульти, а в афроамериканських комунікаціях лакунарні інфаркти становили 22% випадків першого ішемічного інсульту. [4]
Інше джерело повідомляє, що чверть усіх ішемічних інсультів (п’ята частина усіх інсультів) мають лакунарний тип [1] .
Дані, що порівнюють частоту лакунарних інсультів серед різних статей, рас та популяцій у всьому світі, не доступні. В одному дослідженні в Японії стверджується, що частота лакунарних інфарктів зменшилася з 1960-х років через більш агресивний контроль факторів ризику, насамперед гіпертонії. [4]
Механізм травми/патологічний процес
Доктор Міллер Фішер вперше описав артеріальну патологію під лакунами в середині 1900-х років.
Патофізіологія лакунарних синдромів за своєю суттю пов'язана з 2 судинними патологіями проникаючих артерій від основних внутрішньочерепних та позачерепних артерій:
- потовщення середовища, що призводить до зменшення артеріального діаметра
- закупорка витоків утворенням мікроатероми.
- Оклюзивне захворювання викликане: хронічною гіпертензією; діабет та інші генетичні фактори. Це спричиняє медіальне потовщення за рахунок фібриноїдного некрозу, гіпертрофії гладких м’язів та інших сполучнотканинних елементів, що призводить до закупорки цих проникаючих артерій (спричиняючи невеликий інфаркт в області, що забезпечується цими дрібними судинами).
- Колатеральний кровообіг у цих віддалених понтійських та підкіркових областях дуже обмежений, і у цих пацієнтів уражаються множинні проникаючі судини. Ділянки інфаркту зливаються, утворюючи озероподібні ділянки інфарктної/набрякової мозкової тканини.
- Загоєння цієї тканини зрештою утворює "лакуни". [4]
Клінічна презентація
Найчастіше лакунарні синдроми вражають людей похилого віку з давньою гіпертонією. В іншому випадку у молодих пацієнтів з лакунарними синдромами може бути встановлений діагноз рідкісних генетичних захворювань. [4]
Представлена скарга зазвичай не включає кортикальні ознаки, такі як агнозія, афазія, занедбаність, апраксія або геміанопсія.
Ці лакунарні інфаркти зазвичай викликають симптоми протягом хвилин до годин, але можуть прогресувати з курсом заїкання.
Клінічні особливості та результати фізикального обстеження лакунарних синдромів характерні для типу лакунарного синдрому. 5 найпоширеніших з них - [4]
- Чистий руховий геміпарез: слабкість на одній стороні тіла (обличчя, рука та нога) без кортикальних ознак та сенсорних симптомів.
- Чистий сенсорний інсульт: одностороннє оніміння обличчя, руки та ноги без кортикальних ознак та рухових дефіцитів. Усі сенсорні функції будуть порушені.
- Атаксичний геміпарез: одностороння атаксія кінцівок та слабкість, яка не пропорційна силовій/руховій недостатності. Можливо, інші іпсилатеральні мозочкові ознаки, такі як дизартрія, дисметрія та ністагм, не виявляючи кортикальних ознак.
- Сенсомоторний інсульт: слабкість та оніміння обличчя, руки та ноги без кортикальних ознак.
- Дизартрія-незграбний синдром руки: це найменш поширений з усіх лакунарних синдромів - лицьова слабкість, дизартрія, дисфагія та дисметрія/незграбність однієї верхньої кінцівки.
Діагностичні процедури
Первинна оцінка підозри на лакунарний інсульт передбачає візуалізацію мозку за допомогою КТ та МРТ головного мозку. Оскільки невеликі перфоративні артерії важко візуалізувати за допомогою CTA та MRA, діагноз ставлять шляхом узгодження клінічних особливостей пацієнта з невеликим некортикальним інфарктом, який спостерігається на КТ/МРТ. Початкова КТ/МРТ також корисна для виключення загрозливих для життя станів, таких як внутрішньомозкові крововиливи або грижі.
Зазвичай для діагностики лакунарних інфарктів реєструють історію гіпертонії або діабету пацієнта та відповідність клінічним характеристикам та гострій ішемії. Якщо клієнт молодший, необхідне подальше розслідування. [4]
Управління/Втручання
Гостре лікування лакунарних інфарктів подібне до лікування гострих ішемічних інсультів.
Пацієнти з лакунарним інфарктом перебувають у віданні та спостерігаються групою допомоги, включаючи [4]
- Невролог
- Лікар з фізичної медицини та реабілітації
- фізичні, професійні та соціальні терапевти
В амбулаторних умовах невролог може лікувати такі неврологічні дефіцити, як атаксичний та руховий геміпарез, за допомогою міорелаксантів, таких як баклофен, тизанідин та/або ботокс.
Профілактичні заходи з інтенсивною антигіпертензивною терапією, високою дозою терапії статинами та суворим контролем рівня цукру в крові повинні бути розпочаті негайно після лакунарної ішемічної події.
Амбулаторну реабілітаційну терапію слід продовжувати до тих пір, поки неврологічні функції пацієнта не зможуть повернутися до максимально наближених до його/її рівня до інфаркту.
Це 7-хвилинне відео чудово підсумовує Lacuna Strokes
Диференціальна діагностика
Включає [4], не обмежуючись
- ішемічні інсульти великих судин (найчастіше на території середньої мозкової артерії)
- внутрішньочерепні крововиливи (субарахноїдальні кровотечі, субдуральні кровотечі, внутрішньомозкові крововиливи)
- судоми,
- ускладнені події мігрені.
Прогноз
Короткостроковий прогноз лакунарних інфарктів кращий за інші інфаркти завдяки іншим механізмам інсульту. Багаточисельні популяційні епідеміологічні дослідження лакунарних інфарктів показали значно кращу виживаність серед пацієнтів, які страждали від лакунарних інфарктів, у порівнянні з тими, хто страждав від нелакунарних інфарктів. (Летальність від 0% до 3% протягом першого місяця та від 3% до 9 % протягом першого року порівняно з 14% та 28% відповідно). [4]
- Тяжка хвороба - Фізіопедія
- Як відкрити бізнес з білковим коктейлем; s Не є франчайзинговим малим бізнесом
- Чи можна протестувати блок живлення ПК без материнської плати для малого бізнесу
- Як відкрити вітамінний бізнес для малого бізнесу
- Як скинути налаштування ноутбука HP, утримуючи кнопку живлення, зарядивши батарею для малого бізнесу