Ефективність різних доз та часових інтервалів перорального прийому вітаміну D з кальцієм або без нього у людей похилого віку
В. Чел
1 Verpleeghuis Marienhave, Warmond, Нідерланди
2 Інститут EMGO, Медичний центр університету VU, Амстердам, Нідерланди
Х. А. Х. Війнховен
2 Інститут EMGO, Медичний центр університету VU, Амстердам, Нідерланди
Дж. Х. Сміт
3 Кафедра психіатрії, Медичний центр університету VU, Амстердам, Нідерланди
М. Умс
2 Інститут EMGO, Медичний центр університету VU, Амстердам, Нідерланди
П. Губи
2 Інститут EMGO, Медичний центр університету VU, Амстердам, Нідерланди
4 Кафедра ендокринології, Медичний центр Університету ВУ, П.О. Box 7057, 1007 MB Амстердам, Нідерланди
Анотація
Резюме
Вплив еквівалентних пероральних доз вітаміну D3 600 МО/добу, 4200 МО/тиждень та 18000 МО/місяць на статус вітаміну D порівнювали в рандомізованому клінічному дослідженні серед мешканців будинків для престарілих. Щоденна доза була ефективнішою, ніж тижнева, а щомісячна - найменш ефективною.
Вступ
Передбачається, що еквівалентні добові, щотижневі або щомісячні дози вітаміну D3 однаково впливають на статус вітаміну D. Це було досліджено в рандомізованому клінічному дослідженні серед мешканців будинків престарілих.
Методи
Дослідження проводили в десяти будинках для інтернатів, включаючи 338 випробовуваних (76 чоловіків та 262 жінок), середній вік 84 (± SD 6,3 років). Вони отримували оральний вітамін D3 або 600 МО/день, або 4200 МО/тиждень, або 18000 МО/місяць або плацебо. Через 4 місяці кальцій додавали протягом 2 тижнів, 320 мг/день або 640 мг/день, або плацебо. Результат: сироваткові рівні 25-гідроксивітаміну D (25 (OH) D), паратиреоїдного гормону (ПТГ) та маркери кісткового обміну. Статистичний підхід: лінійний багаторівневий аналіз.
Результати
На початковому рівні середнє значення 25 (OH) D сироватки крові становило 25,0 нмоль/л (SD 10,9), а в 98% - нижче 50 нмоль/л. Через 4 місяці середній рівень 25 (OH) D у сироватці крові збільшився до 62,5 нмоль/л (після щоденного прийому вітаміну D3 69,9 нмоль/л, щотижня 67,2 нмоль/л та щомісяця 53,1 нмоль/л, Ключові слова: Добавки кальцію, вторинний гіперпаратиреоз, дефіцит вітаміну D, добавки вітаміну D.
Вступ
IQR = міжквартильний діапазон
a З молочних продуктів
b В межах учасників, які завершили втручання з вітаміном D (= 276), які отримували вітамін D (= 139)
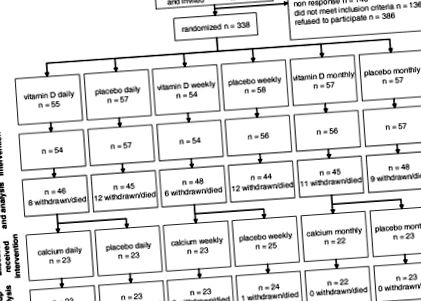
Графік випробувань
На малюнку 1 показаний графік випробувань, а також результати процедури рандомізації як втручання вітаміну D, так і кальцію. Із 341 учасника, який був зареєстрований спочатку, троє були зараховані неправильно через гіперкальціємію (коригований вміст кальцію в сироватці: 2,69; 2,83; та 2,85), в результаті чого 338 учасників мали право на участь у дослідженні.
Блок-схема прогресу шляхом рандомізованого клінічного випробування добавок вітаміну D з подальшим рандомізованим клінічним випробуванням добавок кальцію
Втручання вітаміну D.
a Відмінності середніх змін між наступними групами: D/Pl = вітамін D порівняно з плацебо; Dd/Pld = вітамін D щодня проти плацебо щодня; Dw/Plw = вітамін D щотижня проти плацебо щотижня; Dm/Plm = вітамін D щомісяця проти плацебо щомісяця; Dd/Dw = вітамін D щодня проти тижня; Dw/Dm = вітамін D щотижня проти місяця; Dm/Dd = вітамін D щомісяця проти щодня
b Середня різниця, наприклад, 38,5 для 25 (OH) D (D/Pl) означає, що середнє збільшення 25 (OH) D протягом 4 місяців становило 38,5 у групі вітаміну D порівняно з нулем (встановленим як еталон) у група плацебо
c Для PTH та AF співвідношення геометричних середніх значень (що нагадує відношення медіан) подається замість середньої різниці. Співвідношення геометричних середніх значень 0,77 для ПТГ (D/Pl) означає, що медіана ПТГ зменшується із співвідношенням 0,77 протягом 4 місяців у групі вітаміну D порівняно із співвідношенням 1,00 (встановленою як еталон) у групі плацебо
Середні (± 1,96 × SD) сироваткові концентрації 25 (OH) D у сироватці крові на початковому етапі, 2 та 4 місяці під час лікування вітаміном D щодня, щотижня або щомісяця або плацебо
Таблиця 3
Відсоток учасників з рівнем 25 (OH) D нижче певної межі відліку на вихідному рівні та після прийому вітаміну D або плацебо
Паратиреоїдний гормон сироватки та маркери кісткового обороту
Вплив добавок вітаміну D на сироватковий ПТГ, сироватковий APh та CTX у різних групах лікування показані в таблиці 2. ПТГ у сироватці крові (Р 50 нмоль/л, доза вітаміну D повинна становити 700–800 МО/добу, як було рекомендовано пацієнтам з остеопорозом у недавньому огляді [24].
Загальне зниження рівня ПТГ у сироватці крові становило 23% при прийомі вітаміну D, що відповідає нашому попередньому дослідженню добавок вітаміну D у будинку престарілих [15] і яке є більшим, ніж те, що спостерігалось у здорових незалежно проживаючих літніх жінок, де зменшення сироватки крові ПТГ становив 15% [8]. Це узгоджується з більш серйозним дефіцитом вітаміну D та більшим ступенем вторинного гіперпаратиреозу, що спостерігається у цих, головним чином, психогеріатричних мешканців будинків престарілих. Поліпшення стану вітаміну D та пригнічення секреції ПТГ можуть зменшити кістковий обмін та втрату кісткової тканини, посилити мінералізацію кісток і тим самим зменшити ризик переломів, хоча це не було предметом цього дослідження.
Для підживлення кальцію можна використовувати цитрат кальцію, лактат або карбонат. У цьому дослідженні застосовували карбонат кальцію на основі біодоступності, вартості та клінічної ефективності [25]. Поглинання кальцію з молочних продуктів приблизно подібне до поглинання кальцію з карбонату кальцію [26, 27]. Через побічні ефекти карбонату кальцію (подразнення шлунково-кишкового тракту, запори, відрижки), можливо більш виражені у популяції немічних людей похилого віку зі значним супутнім захворюванням та комедикацією, не слід вибирати занадто високу дозу добавки. Враховуючи очікуване споживання кальцію в їжі близько 900 мг на день, використовували дві додаткові дози 800 мг карбонату кальцію (320 мг Са2 +) та 1600 мг карбонату кальцію (640 мг Са2 +) відповідно).
Середнє споживання кальцію у цих голландських мешканців будинків для престарілих (750 мг на добу з молочних продуктів, загальне споживане споживання їжі 950–1000 мг на день) було дещо нижчим, ніж рекомендують рекомендації, і порівняно високим у порівнянні зі стаціонарними людьми похилого віку в інших країнах, ймовірно через до більшого споживання молочних продуктів. Цього очікували, оскільки кожен голландський будинок престарілих має свого дієтолога. Добавки кальцію в поєднанні з вітаміном D в останній частині дослідження не призвели до зменшення біохімічних маркерів кісткового обміну. Поясненням може бути те, що нерухомість є причиною високого кісткового обміну, який не пригнічується добавками кальцію. Надання переваги медперсоналу щоденному вживанню вітаміну D, мабуть, пов’язане з тим, що він краще вписується в звичайний розподіл, менш трудомісткий і менш схильний до помилок.
На закінчення 98% учасників мали вихідний рівень сироватки 25 (OH) D у сироватці крові нижче 50 нмоль/л. Пероральний прийом вітаміну D3, який вводили щодня, був ефективнішим за тижневі дози у мешканців будинків для престарілих, тоді як щомісячне введення було найменш ефективним, 35% все ще мали сироватку крові 25 (OH) D Van der Wielen RPJ, Lowik MRH, van de Berg H de Groot LCP, Haller J, Moreiras O, van Staveren WA (1995) Концентрації вітаміну D серед людей похилого віку в Європі. Lancet 346: 207–210 [PubMed]
- Щоденні пероральні добавки заліза під час вагітності - Peña ‐ Rosas, JP - 2015 Cochrane Library
- Клінічне випробування надходжень до білків пневмонії, придбаних у громаді, та добавок вітамінів - Клінічні
- Ефекти та безпека периконцептивних добавок до фолієвої кислоти для перорального застосування для запобігання вродженим вадам розвитку -
- Ефективність, прийнятність та переносимість нового перорального фосфатного сполучного Lenziaren® у здорових
- Дієтичні добавки вітаміну С знижують артеріальний тиск у DOCA-сольових гіпертонічних чоловіків Sprague