Дієта з низьким глікемічним індексом може покращити чутливість до інсуліну у дітей із ожирінням
Предмети
Анотація
ІНФОРМАЦІЯ:
Дієта з низьким глікемічним індексом може бути корисною для регулювання ваги через вплив на метаболізм інсуліну та насичення.
МЕТОДИ:
Дітям з ожирінням у віці 9–16 років випадково призначали або дієту з низьким вмістом шлунково-кишкового тракту, або дієту з низьким вмістом жиру (контрольна група) протягом 6 місяців. Зміни складу тіла вимірювали за допомогою двоенергетичної рентгенівської абсорбціометрії та аналізу біоелектричного імпедансу. Чутливість до інсуліну вимірювали за допомогою глюкози та інсуліну в плазмі натще.
РЕЗУЛЬТАТИ:
52 учасники завершили дослідження (середній вік: 12,0 ± 2,0 року, 35 хлопчиків); обидві групи показали суттєво знижений ІМТ z-оцінка, але подібні зміни в жирі та нежирній масі. Група з низьким рівнем ГІ продемонструвала значне зниження інсуліну в плазмі натще (від 22,2 ± 14,3 до 13,7 ± 10,9 мО/л; P = 0,004) та гомеостатична модель оцінки - резистентність до інсуліну (4,8 ± 3,3 до 2,9 ± 2,3; P = 0,007), тоді як контрольна група - ні. Однак загальна лінійна модель не показала значної різниці в резистентності до інсуліну між групами після коригування базових рівнів, що дозволяє припустити, що більше зниження резистентності до інсуліну в групі з низьким рівнем шлунково-кишкового тракту може пояснюватися вищими вихідними значеннями.
ВИСНОВОК:
Незважаючи на незначний вплив на склад тіла, дієта з низьким вмістом ГІ може покращити чутливість до інсуліну у дітей із ожирінням з високим рівнем базового інсуліну. Більше дослідження серед дітей з ожирінням з резистентністю до інсуліну може бути корисним для підтвердження наших висновків.
В даний час поширеність дитячого ожиріння зростає у всьому світі (1). Центри з контролю та профілактики захворювань повідомили, що близько 17% дітей та підлітків у Сполучених Штатах у віці 2–19 років страждають ожирінням (2). Крім того, поширеність метаболічного синдрому швидко зростає у дітей, що страждають ожирінням, а разом із цим і ризик серцево-судинних захворювань (3). Близько 60% дітей із зайвою вагою мають принаймні один із факторів ризику серцево-судинних захворювань, таких як гіпертонія, дисліпідемія та резистентність до інсуліну. Крім того, понад 25% з них мають більше ніж один тип факторів ризику серцево-судинних захворювань (1). Загальними ускладненнями дитячого ожиріння є метаболічний синдром (гіпертонія, дисліпідемія, резистентність до інсуліну та діабет 2 типу), обструктивне апное сну, неалкогольний стеатогепатит, синдром полікістозу яєчників, ортопедичні ускладнення та передчасний атеросклероз (4).
Результати
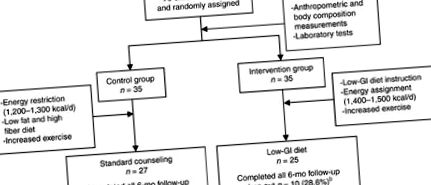
Схема, на якій показано прогресування учасників від зарахування до кінця втручання. 8 із 35 учасників (22,9%) програли подальшим спостереженням. b 8 із 35 учасників (22,9%) програли для подальшого спостереження, а 2 учасники з 35 суб'єктів (5,7%) відмовились від своєї згоди через проблеми з подорожами.
Зміни складу тіла, виміряні за допомогою аналізу біоелектричного імпедансу. Зміни демонструються як індекс маси жиру (a), безжировий індекс маси (b) і відсоток жиру (c). Контрольна група представлена суцільною лінією, група дієти з низьким вмістом шлунку - пунктиром. Повторні заходи ANOVA використовували для оцінки змін складу тіла в групах. Значення - це середні значення ± SD і P значення P для тенденції змін складу тіла. P для тренду FMI: контроль = 0,84. низький ГІ = 0,09; FFMI: контроль = 0,13, низький ГІ = 0,26; відсоток жиру: контроль = 0,50, низький ГІ = 0,10. Індекс жирової маси = маса жиру (кг)/зріст (м 2); індекс нежирної маси = нежирна маса (кг)/зріст (м 2); відсоток жиру = маса жиру (кг) × 100/маса тіла (кг); ШКТ, глікемічний індекс.
Обговорення
Це було перше рандомізоване контрольоване дослідження в Таїланді, яке порівнювало ефективність дієти з низьким вмістом ГІ та звичайних обмежень енергії у лікуванні педіатричних пацієнтів із ожирінням. З результатів цього дослідження в обох груп пацієнтів суттєво знизився ІМТ z-оцінка протягом 6-місячного періоду. Проте склад тіла, виміряний за допомогою BIA та рентгенівської абсорбціометрії з подвійною енергією (DXA), не продемонстрував значних змін у порівнянні з вихідними показниками в обох групах. У нашому дослідженні відсоток жиру та ІМВ, виміряні BIA, нижчі, ніж показники DXA, на 10 та 11% відповідно. Більше того, кореляція відсотка жиру між обома методами становить 0,77, а кореляція ІФР 0,91. Попереднє дослідження, проведене у 27 дітей із ожирінням з Австрії, повідомляло, що BIA занизила кількість жиру в тілі приблизно на 12% порівняно з DXA, що узгоджується з нашими висновками (13). Тим не менше, ці відмінності не змінять основних результатів, оскільки порівняння між групою з низьким ГІ та контрольною групою було проведено в рамках тієї самої методики.
Ми вважаємо, що механізм схуднення та зменшення жиру в організмі внаслідок дієти з низьким вмістом ГІ є, мабуть, поступовим збільшенням глюкози в плазмі, що уповільнює секрецію інсуліну, що згодом може спричинити тривале насичення, що зменшує прийом їжі, що призводить до зменшення в організмі вага та жир у тілі (16). Навпаки, дієта з високим рівнем шлунково-кишкового тракту може швидко стимулювати секрецію інсуліну, що може швидко знизити рівень глюкози в плазмі крові, що спричиняє надмірний голод, надмірне харчування та ліпогенез (16). Ця тривала гіперінсулінемія могла б мати наслідком направлення поживних речовин від окислення до зберігання (6). Насправді, деякі дослідження продемонстрували, що гіперінсулінемія внаслідок прийому дієти з високим вмістом шлунково-кишкового тракту призвела до зменшення окислення печінкового жиру, а потім збільшило споживання їжі, що призвело до збільшення маси тіла та жиру (17,18).
Ожиріння має сильну кореляцію з метаболічним синдромом, який складався з гіпертонії, дисліпідемії, резистентності до інсуліну та діабету 2 типу. Наше дослідження виявило значне зниження інсуліну натще і HOMA-IR у групі з низьким рівнем шлунково-кишкового тракту, але не зазнало значних змін у інсуліні натще або HOMA-IR у контрольній групі. Отже, цей висновок показує, що дієта з низьким вмістом ГІ може покращити чутливість до інсуліну у дітей із ожирінням, подібно до даних дорослого населення, яке виявило знижену постпрандіальну гіперінсулінемію після дієти з низьким вмістом ГІ у дорослих із ожирінням переддіабетичним (19,20). Незважаючи на це, в деяких дослідженнях не було суттєвих відмінностей у чутливості до інсуліну після дієти з низьким рівнем ГІ (21, 22). Шиканий та ін. (21) вивчав вплив дієт із низьким та високим GI/GL на фактори ризику ішемічної хвороби серця у 24 чоловіків із надмірною вагою та ожирінням. Учасники не продемонстрували суттєвих відмінностей у рівні глюкози та інсуліну між обома групами. Можливо, це було пов’язано з коротким періодом дослідження протягом 4 тижнів для дієти з низьким вмістом ГІ/ГЛ, подібним до іншого дослідження (22), та малим обсягом вибірки.
Поліпшення чутливості до інсуліну могло бути спричинене зменшенням потреби в інсуліні, зменшенням глюкотоксичного ефекту на β-клітини, зменшенням дисфункції β-клітин та тривалим пригніченням вивільнення вільних жирних кислот, що зменшило їх накопичення в β-клітинах (23,24). З іншого боку, дієта з високим вмістом шлунково-кишкового тракту може навпаки призвести до високого рівня інсуліну після їжі, тому глюкоза в крові може швидко зменшуватися із збільшенням гормонів, що регулюють протирегуляцію, що спричиняє зниження чутливості до інсуліну (25). Крім того, дієта з високим вмістом шлунково-кишкового тракту також призводить до збільшення накопичення ліпідів у скелетних м’язах та печінці, що може спричинити дефекти сигналізації інсуліну та резистентність до інсуліну, а накопичення триацилгліцерину у β-клітинах також призводить до зниження секреції інсуліну (23,26,27).
Перш ніж розпочати це дослідження, ми передбачали, що учасники дієти з низьким вмістом шлунково-кишкового тракту помітно зменшаться у ІФР та відсотках жиру, одночасно збільшуючись у ФФМІ перед будь-якою зміною ІМТ z-оцінка та хімія крові. Тим не менше, з даних про дієтичне споживання, фактичне споживання енергії з обох груп було набагато вищим, ніж було встановлено, незважаючи на значні зміни в кількості споживаних продуктів з низьким вмістом ГІ в інтервенційній групі. Таким чином, це може призвести до незначних змін у складі тіла. Крім того, ефект ефекту ІМТ z-різниця в балах 0,78 може бути занадто великою для такого роду втручання, що може спричинити менші зміни у складі тіла. Ми використали дані 52 учасників, які здійснили всі шість відвідувань, не вибравши деяких дітей, які добре відповідали вимогам, оскільки ми хотіли вивчити вплив реалістично досяжної дієти з низьким рівнем ГІ на всі результати в їх повсякденній життєвій ситуації. Цей підхід для лікування може занизити ефективність дієти з низьким рівнем ГІ.
На закінчення, незважаючи на лише незначний вплив на склад тіла, дієта з низьким вмістом ГІ може покращити чутливість до інсуліну у дітей із ожирінням, які мають високий вихідний інсулін. Цей висновок можна застосувати в інших педіатричних умовах. Замість звичайних рекомендацій щодо обмеження калорій, які можуть бути занадто обмежувальними для деяких дітей, більш помірним може бути помірне зниження калорій заміною продуктів із високим вмістом ГІТ на їхні сорти з низьким вмістом ГІ. Можливе подальше дослідження може залучити більший обсяг вибірки за допомогою більш інтенсивного втручання, такого як моніторинг споживаної їжі з низьким вмістом ГІ, оцінка рівня голоду та ситості, вдосконалення рекомендацій щодо фізичної активності та методів оцінки та, нарешті, вдосконалення методів модифікації поведінки. Це дозволило б точно оцінити ГІ та ГЛ дієти та її вплив на склад тіла, рівень ситості та чутливість до інсуліну.
Методи
Вивчати дизайн
Це дослідження було перспективним, рандомізованим, контрольованим дослідженням. Учасники були випадковим чином розподілені (за допомогою комп'ютерних блоків рандомізації по 10), щоб отримати або звичайну консультацію в клініці з ожирінням, або втручання в дієту з низьким рівнем ГІ. Дослідник, який не стосувався збору та аналізу даних, використовував комп’ютер для генерації послідовності випадкового розподілу. Інші дослідники реєстрували учасників та призначали їх на втручання. Протокол був схвалений Інституційною комісією з медичного факультету університету Чулалонгкорн, Таїланд. Дослідники описали дослідження дітям та їхнім батькам, перш ніж отримати підписані поінформовані згоди та згоди (від одного з батьків), відповідно.
Учасники
Дітей у віці від 9 до 16 років з ІМТ, що перевищував граничний показник Міжнародної оперативної групи з питань ожиріння, що відповідає ІМТ 30 у зрілому віці (28), було прийнято на роботу з меморіальної лікарні короля Чулалонгкорна. Діти, які мали поведінкові та інтелектуальні проблеми, які можуть стати перешкодою для дотримання інструкцій щодо дієти, були виключені з цього дослідження. Діти, які мали основні захворювання, які можуть вплинути на програму управління вагою, які вживали наркотики, пов’язані зі збільшенням або зменшенням ваги, а також ті, хто відвідував інші програми з регулювання ваги, також були виключені з цього дослідження.
Розмір вибірки розраховували згідно з попередніми висновками інших досліджень із втручання в ожиріння. Різниця в ІМТ z-застосовували оцінку 0,78, яка представляла б мінімальну клінічно значущу різницю (29). Щоб забезпечити 80% потужності та значущості 0,05, потрібно було мінімум 26 учасників у кожній групі. Оцінювали коефіцієнт вибуття 25%; отже, загалом було потрібно 70 учасників.
Втручання
Для групи втручання були встановлені індивідуальні цілі щодо регулювання ваги та надана інструкція щодо продуктів з низьким вмістом ГІ. Дієтолог наголосив на виборі вуглеводів з низьким вмістом шлунково-кишкового тракту, які були адаптовані з таблиці Фостер-Пауелл та ін. (30), щоб відповідати тайській культурі та їх звичному життю. Розподіл енергії складав вуглеводи, 50–55%; білок, 15–20%; і жиру, 30–35%. Кожен візит складався з 2-годинного невеликого викладацького заняття за участю батьків (4–5 сімей/клас). Зміст варіювався від першого до шостого візиту, починаючи від розміру порції та обміну їжею, помірного обмеження енергії, принципу ГІ, джерел дієти з низьким вмістом ГІ, демонстрації страв із низьким вмістом ГІ, рекомендацій щодо маркування продуктів та деяких ігор про ГІ звичайних продуктів харчування та напоїв. Контрольна група отримала звичайні вказівки в Клініці з питань харчування щодо низькоенергетичного (
1200–1300 ккал/добу), нежирна їжа (25% від загальної енергії, що надходить від жиру), і дієта з високим вмістом клітковини іншим дієтологом, який давав дієтичні поради з особливим акцентом на обмеженні енергії, такому як кількість енергії та як уникнути високої -жирні тайські страви, а також джерела дієти з високим вмістом клітковини. Крім того, учасники обох груп отримували однакові вказівки щодо фізичної активності, збільшуючи невагомі вправи 30 хв на день принаймні три рази на тиждень, збільшуючи фізичну активність у своєму звичайному житті та зменшуючи сидячу активність.
Обидві групи повинні були підтримувати щомісячні відвідування протягом 6 місяців. Дотримання рекомендацій щодо харчової освіти та фізичної активності оцінювали за допомогою 3-х дієтичних записів (два тижні та один вихідний день) та опитувальника фізичної активності під час кожного відвідування. Всіх учасників педіатр оглядав та консультував щодо фізичної активності та стратегій модифікації способу життя під час кожного візиту.
Вимірювання результатів
Первинні результати. Антропометричні вимірювання проводились на початковому рівні та під час кожного відвідування цього дослідження. Вагу та зріст вимірювали без взуття та легкого одягу за допомогою стадіометра з точністю до 0,1 кг та з точністю до 0,1 см відповідно. Окружність талії вимірювали на рівні пупка після нормального видиху з учасниками в положенні стоячи. Окружність стегон вимірювали на максимальній окружності стегон. Окружність середини верхньої частини руки вимірювали в середній точці між олекраноновим відростком ліктьової кістки та відростком акроміона лопатки. ІМТ розраховували за звичайною вагою методу в кілограмах, поділену на квадрат висоти в метрах (кг/м 2), і ІМТ z-оцінка була розрахована на основі довідки про зростання Світової організації охорони здоров’я (ВООЗ) за 2007 рік за допомогою програми ВООЗ AnthroPlus (31).
Основними результатами були зміни складу тіла, які стосуються FM та FFM протягом 6-місячного періоду, виміряні двома перевіреними методами. BIA (BodystatQuadscan 4000; Bodystat, Острів Мен, Британські острови), який вимірював опір тіла електричному струму малої напруги, проводився під час кожного відвідування для розрахунку FM та FFM. DXA (Hologic QDR Discovery A) проводили під час першого та шостого відвідувань. Потім FMI та FFMI обчислювали FM або FFM у кілограмах, поділених на квадрат висоти в метрах (кг/м 2) (32).
Статистичний аналіз
Для статистичного аналізу використовували версію 20 SPSS, а значимість визначали як P
Звіт про фінансову підтримку
Це дослідження було підтримане Фондом досліджень Ратчадапісексомпоч, Медичний факультет, Університет Чулалонгкорн: грант №. RA 55/52.
- Поліпшити здоров’я кишечника за допомогою дієти з мікробіомами The Health Hub Holland; Барретт
- Покращуйте свою пам’ять та багато іншого Офіційна дієта мозку
- Поліпшіть свій раціон для кращого здоров’я кісток і суглобів - Bon Secours InMotion
- Покращити поради щодо дієти для слухання англійської мови (все, що потрібно - відео у форматі PDF) - World English Blog
- Тримайте хижаків за допомогою дієтичного індексу з низьким рівнем спаму